
Бесплатный фрагмент - Телемедицина «пациент — врач»: управление рисками
Электронная книга - Бесплатно
ГЛАВА 1.
ПРОБЛЕМАТИКА РИСКОВ ТЕЛЕМЕДИЦИНСКИХ КОНСУЛЬТАЦИЙ
(Владзимирский А. В.)
Дистанционные консультации пациентов (законных представителей) — это относительно новая форма оказания медицинской помощи с применением телемедицинских технологий, отличающаяся, с одной стороны, слабым научным обоснованием методологии и эффективности, а с другой — стремительно нарастающим спросом[1].
К 2019 году в мире опыт телемедицинских консультаций «пациент-врач» отличался значительной гетерогенностью. Динамика публикационной активности практически отсутствовала. Системных публикаций о методологии и работе с рисками, фактически, не было. Единичные статьи на эту тему цитировались (а значит и использовались в практике) вяло. С практической точки зрения, в экономически развитых странах телемедицинские консультации «пациент-врач» поддерживались отдельными страховыми компаниями, успешно функционировали телемедицинские сервисы; соответственно, предпринимались усилия по стандартизации и нормированию такой формы медицинской помощи. В странах со средним и низким уровнем развития ситуация сильно варьировалась и, в большей мере, зависела от энтузиазма или отдельных локальных проектов. При этом, в глобальной перспективе успешные финансовые модели телемедицинских консультаций «пациент-врач» связаны, преимущественно, с повторными дистанционными обращениями с целью получения очередного электронного рецепта на постоянно принимаемые лекарственные препараты. Действительно, такая форма взаимодействия с медицинскими работниками комфорта и более экономична для пациентов с хроническими неинфекционными заболеваниями. Относительно первичных телемедицинских обращений, по-прежнему убедительных доказательств их экономической, впрочем, как и клинической, результативности нет[2]. Подавляющее большинство исследований довольно однообразно изучают назначение по результатам телемедицинских консультаций «пациент-врач» антибактериальной терапии в аспекте частоты, структуры и соответствия клиническим рекомендациям[3]. При этом методическая значимость таких работ незначительна.
В условиях пандемии COVID-19 произошел принципиальный скачок востребованности первичных и повторных телемедицинских консультаций «пациент-врач». С одной стороны, это связано с наличием многочисленных карантинных ограничений, так или иначе влияющих на доступность медицинской помощи. С другой — с внедрением новой формы организации медицинской помощи: пациенты с легким и средней тяжести течением новой коронавирусной инфекции проходят амбулаторное лечение в домашних условиях под постоянным дистанционным контролем состояния здоровья, которое осуществляет специализированный телемедицинский центр[4].
В 2017 г. в Российской Федерации, после многочисленных профессиональных и общественных дискуссий, разработано законодательство, детально определяющие правила и порядки организации и оказания медицинской помощи с применением телемедицинских технологий. В отношении телемедицинских консультаций пациентов (законных представителей) были установлены четкие требования по допустимым формам и результатам дистанционного взаимодействия. При этом во главу угла была поставлена безопасность дистанционной медицинской помощи, то есть — интересы и права граждан (пациентов). Законодательство Российской Федерации в сфере телемедицинских технологий основано на научной доказательной базе, то есть юридически разрешены те формы и способы дистанционной медицинской помощи, для которых наиболее достоверно доказаны безопасность и качество. При телемедицинских консультациях «пациент-врач», в настоящее время, не допустима постановка диагноза, а коррекция лечения возможно только для повторных дистанционных обращениях.
Не взирая на многочисленные фейковые новости и хайп, в глобальной перспективе наблюдается, в целом, аналогичная картина[5]. Например, в США дистанционное назначение медикаментозного лечения возможно только при соблюдении следующих условий[6]:
1. Наличие «предварительно установленных валидных взаимоотношений врача и пациента». Причем данная юридическая формулировка не имеет расшифровки или внятного объяснения, поэтому «валидность взаимоотношений» является постоянной причиной судебных разбирательств.
2. Применение технологий, обеспечивающих доступ консультирующего врача к электронной медицинской карте пациента. На наш взгляд, очень верный методологический подход.
3. Обязательное взаимодействие с постоянным лечащим врачом, как минимум — информирование о проведенных телемедицинских консультациях и сделанных назначениях.
4. Допустимость телемедицинской диагностики и лечения только тех состояний, для которых установлена идентичность дистанционной и очной форм оказания медицинской помощи.
5. Строгое соответствие нормативам в сфере назначения и оборота лекарственных средств.
6. Наличие системы внутреннего и внешнего контроля качества.
Дополнительно подчеркнем, что все телемедицинские сервисы США имеют ограниченные, очень четкие списки показаний для первичных телемедицинских консультаций (в среднем — это 60—80 нозологий или отдельных синдромов)[7].
В Китае медицинские организации обязаны соблюдать следующие условия[8]:
1. Наличие специальной лицензии.
2. Применение одной из законодательно установленных технологических схем.
3. Консультант должен иметь клинический стаж не менее 3 лет.
4. Телемедицинские консультации могут быть только повторными и только для хронических заболеваний, список которых определен законодательно.
5. Назначение медикаментозного лечения возможно, но только лекарственными средствами, включенными в особый список (также определен законодательно).
Очевидно, что тезис о «зарегулированности применения телемедицины в России», при сравнении с реальными зарубежными юридическими требованиями к телемедицинским консультациям «пациент-врач», является полностью надуманным и беспочвенным.
Тем не менее, технологии, методологии и рынок телемедицинских технологий стремительно развиваются, что, безусловно, требует развития нормативно-правового регулирования. Очевидно назрела необходимость внесения дополнений в законодательство Российской Федерации, которые обеспечили бы возможность для диагностики и назначения лечения при дистанционном взаимодействии медицинских работников с пациентами (законными представителями).
Понимаем, что вопрос этот многогранен и требует целого комплекса решений. Например, активно лоббируемая «допустимость телемедицинской постановки предварительного диагноза» просто не имеет основания, так как в текущем законодательстве Российской Федерации отсутствует понятие «предварительный диагноз». Однако, в рамках данной работы мы не планируем изучать юридические нюансы, а хотим сфокусироваться на методологии.
Принимаем за основу следующие утверждения — в ходе дистанционных консультаций пациентов (законных представителей):
1. Должны всемерно обеспечиваться безопасность и качество медицинской помощи.
2. Должна быть возможность постановки диагноза и назначения лечения, которая определяется балансом рисков и шансов на достижение корректного результата.
3. Баланс рисков и шансов должен определяться однозначно, прозрачно и объективно для каждой отдельно взятой нозологии, то есть должен базироваться на единой методологии.
4. Единая методология должна быть применима в рамках действующего законодательства в сфере здравоохранения РФ.
[1] Владзимирский А. В., Лебедев Г. С. Телемедицина. М.: ГЭОТАР — Медиа, 2018. 576 с.
Владзимирский А. В. Первичная телемедицинская консультация «пациент-врач»: первая систематизация методологии. Журнал телемедицины и электронного здравоохранения. — 2017. — №2 (4). — С. 109—120.
Зингерман Б. В., Шкловский-Корди Н. Е., Воробьев А. И. О телемедицине «пациент-врач». Врач и информационные технологии. 2017. №1. С. 61—79.
Шадеркин И. А., Шадеркина В. А. Дистанционные медицинские консультации пациентов: что изменилось в России за 20 лет. Журнал телемедицины и электронного здравоохранения. — 2021. — Т. 7, №2. — С. 7—17. Elliott T, Yopes MC. Direct-to-Consumer Telemedicine. J Allergy Clin Immunol Pract. 2019 Nov-Dec;7 (8):2546—2552. doi: 10.1016/j. jaip.2019.06.027. Hariton E, Tracy EE. Telemedicine Companies Providing Prescription-Only Medications: Pros, Cons, and Proposed Guidelines. Obstet Gynecol 2019 Nov;134 (5):941—945. doi: 10.1097/AOG.0000000000003529.
Jain T, Mehrotra A. Comparison of Direct-to-Consumer Telemedicine Visits With Primary Care Visits. JAMA Netw Open. 2020 Dec 1;3 (12):e2028392. doi: 10.1001/jamanetworkopen.2020.28392. [2] Владзимирский А. В. Эффективность телемедицинских консультаций «пациент-врач»: status praesens. Журнал телемедицины и электронного здравоохранения. — 2018. — №3 (8). — С. 64—70. Морозов С. П., Владзимирский А. В., Сименюра С. С. Качество первичных телемедицинских консультаций «пациент — врач» (по результатам тестирования телемедицинских сервисов). Врач и информационные технологии. — 2020. — №1. — С. 52—62.
Halpren-Ruder D, Chang AM, Hollander JE, Shah A. Quality Assurance in Telehealth: Adherence to Evidence-Based Indicators. Telemed J E Health 2019 Jul;25 (7):599—603. doi: 10.1089/tmj.2018.0149.
Jain T, Lu RJ, Mehrotra A. Prescriptions on Demand: The Growth of Direct-to-Consumer Telemedicine Companies. JAMA 2019 Jul 26. doi: 10.1001/ jama.2019.9889. [3] Hersh AL, Stenehjem E, Daines W. RE: Antibiotic Prescribing During Pediatric Direct-to-Consumer Telemedicine Visits. Pediatrics. 2019 Aug;144 (2). pii: e20191786B. doi: 10.1542/peds.2019—1786B.
Shi Z, Mehrotra A, Gidengil CA, Poon SJ, Uscher-Pines L, Ray KN. Quality Of Care For Acute Respiratory Infections During Direct-To-Consumer Telemedicine Visits For Adults. Health Aff (Millwood). 2018 Dec;37 (12):2014—2023. doi: 10.1377/hlthaff.2018.05091.
Martinez KA, Rood M, Jhangiani N, Kou L, Boissy A, Rothberg MB. Association Between Antibiotic Prescribing for Respiratory Tract Infections and Patient Satisfaction in Direct-to-Consumer Telemedicine. JAMA Intern Med 2018 Nov 1;178 (11):1558—1560. doi: 10.1001/jamainternmed.2018.4318.
Rothberg MB, Martinez KA. Influenza Management via Direct to Consumer Telemedicine: an Observational Study. J Gen Intern Med 2020 Jan 9. doi: 10.1007/s11606-020-05640-5.
Hamdy RF, Park D, Dean K, Thompson J, Kambala A, Yan LD, Tong I, Liu CM. Geographic variability of antibiotic prescribing for acute respiratory tract infections within a direct-to-consumer telemedicine practice. Infect Control Hosp Epidemiol. 2021 Jun 3:1—3. doi: 10.1017/ice.2021.84.
Pedrotti CHS, Accorsi TAD, De Amicis Lima K, Serpa Neto A, Lira MTSS, Morbeck RA, Cordioli E. Antibiotic stewardship in direct-to-consumer telemedicine consultations leads to high adherence to best practice guidelines and a low prescription rate. Int J Infect Dis. 2021 Apr;105:130—134. doi: 10.1016/j. ijid.2021.02.020. [4] Тяжельников А. А., Полунина Н. В., Костенко Е. В., Полунин В. С. Особенности амбулаторно-поликлинической помощи пациентам с covid-19 с использованием телемедицинских технологий. Российский медицинский журнал. — 2021. — Т. 27, №2. — С. 107—114.
Gannon JM, Schlesinger A, Glance J, Sujata M, Fredrick N, Wyler J, Perez G. Rapid expansion of direct-to-consumer telemental health during the COVID-19 pandemic: A case series. Ann Clin Psychiatry. 2021 Feb;33 (1):27—34. doi: 10.12788/acp.0020.
Li KY, Zhu Z, Ng S, Ellimoottil C. Direct-To-Consumer Telemedicine Visits For Acute Respiratory Infections Linked To More Downstream Visits. Health Aff (Millwood). 2021 Apr;40 (4):596—602. doi: 10.1377/hlthaff.2020.01741.
Kennedy J, Arey S, Hopkins Z, Tejasvi T, Farah R, Secrest AM, Lipoff JB. Dermatologist Perceptions of Teledermatology Implementation and Future Use After COVID-19: Demographics, Barriers, and Insights. JAMA Dermatol. 2021 May 1;157 (5):595—597. doi: 10.1001/jamadermatol.2021.0195. [5] Леванов В. М., Гена Е. И. Некоторые проблемы правового регулирования телемедицинской деятельности за рубежом. В сборнике: Актуальные проблемы управления здоровьем населения. Сборник научных трудов четвертой Всероссийской научно-практической конференции. Под общей редакцией И. А. Переслегиной, В. М. Леванова. Нижний Новгород, 2021. С. 99—108. [6] Bollmeier SG, Stevenson E, Finnegan P, Griggs SK. Direct to Consumer Telemedicine: Is Healthcare From Home Best? Mo Med. 2020 Jul-Aug;117 (4):303—309. Online Prescribig. 2021. URL: https://www.cchpca.org/topic/online-prescribing/.
Lacktman NM. Legal and Regulatory Issues. In: Rheuban K, Krupinski EA. eds. Understanding Telehealth. McGraw Hill. Accessed November 09, 2021. https://accessmedicine.mhmedical.com/content.aspx?bookid=2217§ionid=187795865.
50-state survey: Establishment of a patient-physician relationship via telemedicine.2018.URL:https://www.ama-assn.org/system/files/2018-10/ama-chart-telemedicine-patient-physician-relationship.pdf.
[7] Владзимирский А. В. Первичная телемедицинская консультация «пациент-врач»: первая систематизация методологии. Журнал телемедицины и электронного здравоохранения. — 2017. — №2 (4). — С. 109—120. [8] Cui F, Ma Q, He X, Zhai Y, Zhao J, Chen B, Sun D, Shi J, Cao M, Wang Z. Implementation and Application of Telemedicine in China: Cross-Sectional Study. JMIR Mhealth Uhealth. 2020 Oct 23;8 (10):e18426. doi: 10.2196/18426.
China’s Health Authorities Issue New Rules on Telemedicine.2018. URL:https://www.ropesgray.com/en/newsroom/alerts/2018/09/Chinas-Health-Authorities-Issue-New-Rules-on-Telemedicine.
Wang Y, Li B and Liu L (2020) Telemedicine Experience in China: Our Response to the Pandemic and Current Challenges. Front. Public Health 8:549669. doi: 10.3389/fpubh.2020.549669.
ГЛАВА 2.
ОРГАНИЗАЦИОННО-МЕТОДИЧЕСКИЕ ПОДХОДЫ К КОНТРОЛЮ КАЧЕСТВА ПРИМЕНЕНИЯ ТЕЛЕМЕДИЦИНСКИХ ТЕХНОЛОГИЙ
(Владзимирский А. В.)
Непрерывный контроль безопасности и качества медицинской помощи — ключевой процесс по снижению рисков в деятельности учреждения здравоохранения[9].
В рамках ведомственного и внутреннего контроля качества и безопасности медицинской деятельности, проводимой с применением телемедицинских технологий (далее — внутренний контроль) осуществляется, в том числе, оценка качества телемедицинских консультаций пациентов (законных представителей). Также, она может проводиться для решения научных, маркетинговых и иных задач.
В соответствии с действующим законодательством Российской Федерации (РФ) внутренний контроль осуществляется с целью обеспечения прав граждан на получение медицинской помощи необходимого объема и надлежащего качества в соответствии с порядками оказания медицинской помощи, с учетом стандартов медицинской помощи и на основе клинических рекомендаций, а также соблюдения обязательных требований к обеспечению качества и безопасности медицинской деятельности[10]. Внутренний контроль осуществляется организациями государственной, муниципальной и частной систем здравоохранения (далее — медицинские организации (МО)) в соответствии требованиями законодательства; при этом могут применяться различные методики, рекомендованными органами исполнительной власти в сфере здравоохранения. Ответственным за организацию и проведение внутреннего контроля является руководитель медицинской организации либо уполномоченный им заместитель руководителя; этот же сотрудник руководит деятельностью специальной комиссии (службы). В зависимости от вида медицинской организации по решению руководителя внутренний контроль организуется и проводится специальной комиссией (службой), включающей работников медицинской организации и/или уполномоченных лиц по качеству и безопасности медицинской деятельности. В комиссию (службу) включают врачей-экспертов с достаточным клиническим опытом, высоким авторитетом в коллективе, компетенциями в сфере методологии и правового обеспечения применения телемедицинских технологий. Исходя из масштабов деятельности и производственной необходимости руководитель МО может ограничиться назначением одного уполномоченного лица.
В соответствии с действующим законодательством внутренний контроль качества и безопасности телемедицинских консультаций пациентов (законных представителей) прежде всего направлен на решение следующих задач:
— предупреждение, выявление и предотвращение рисков, создающих угрозу жизни и здоровью граждан, и минимизации последствий их наступления;
— обеспечение и оценка соблюдения прав граждан в сфере охраны здоровья;
— обеспечение и оценка применения порядков, стандартов, правил оказания медицинской помощи, клинических рекомендаций;
— обеспечение и оценка соблюдения ограничений, налагаемых на медицинских работников и руководителей МО при осуществлении ими профессиональной деятельности в соответствии с Федеральным законом от 21 ноября 2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»;
— обеспечение и оценка соответствия оказываемой медицинской помощи критериям оценки качества медицинской помощи, выявление и рассмотрение причин возникновения несоответствий;
— выполнение медицинскими работниками должностных инструкций в части обеспечения качества и безопасности медицинской деятельности;
— предупреждение нарушений при оказании медицинской помощи, обусловленных различными причинами.
Внутренний контроль качества и безопасности медицинской деятельности, проводимой с применением телемедицинских технологий, направлен на реализацию концепции непрерывного улучшения.
Классический процесс непрерывного улучшения «Планирование — Выполнение — Проверка — Действия (по улучшению)». Он представляет собой бесконечный цикл, реализуемый на всех фазах производственных процессов и на всех уровнях организации.
Первый этап: определяют результаты, требуемые действия по их достижению, наличие необходимых ресурсов и информации, выявляют потенциальные препятствия и риски.
Второй этап: выполнение производственного процесса.
Третий этап: проведение проверки в рамках внутреннего контроля качества, выявление дефектов и системных проблем, составление рейтингов, формирование стратегий повышения качества.
Четвертый этап: внесение изменений в производственный процесс в соответствии со стратегиями, выработанными на предыдущем этапе.
Стратегии повышения качества могут включать:
— совершенствование внутренних регламентов, правил, процессов;
— комплексы образовательных мероприятий узкой тематической направленности (очные и дистанционные курсы, тренинги, вебинары, мастер-классы, индивидуальные занятия с ментором);
— информирование и мотивирование персонала;
— клинические конференции;
— в исключительных ситуациях — административные меры.
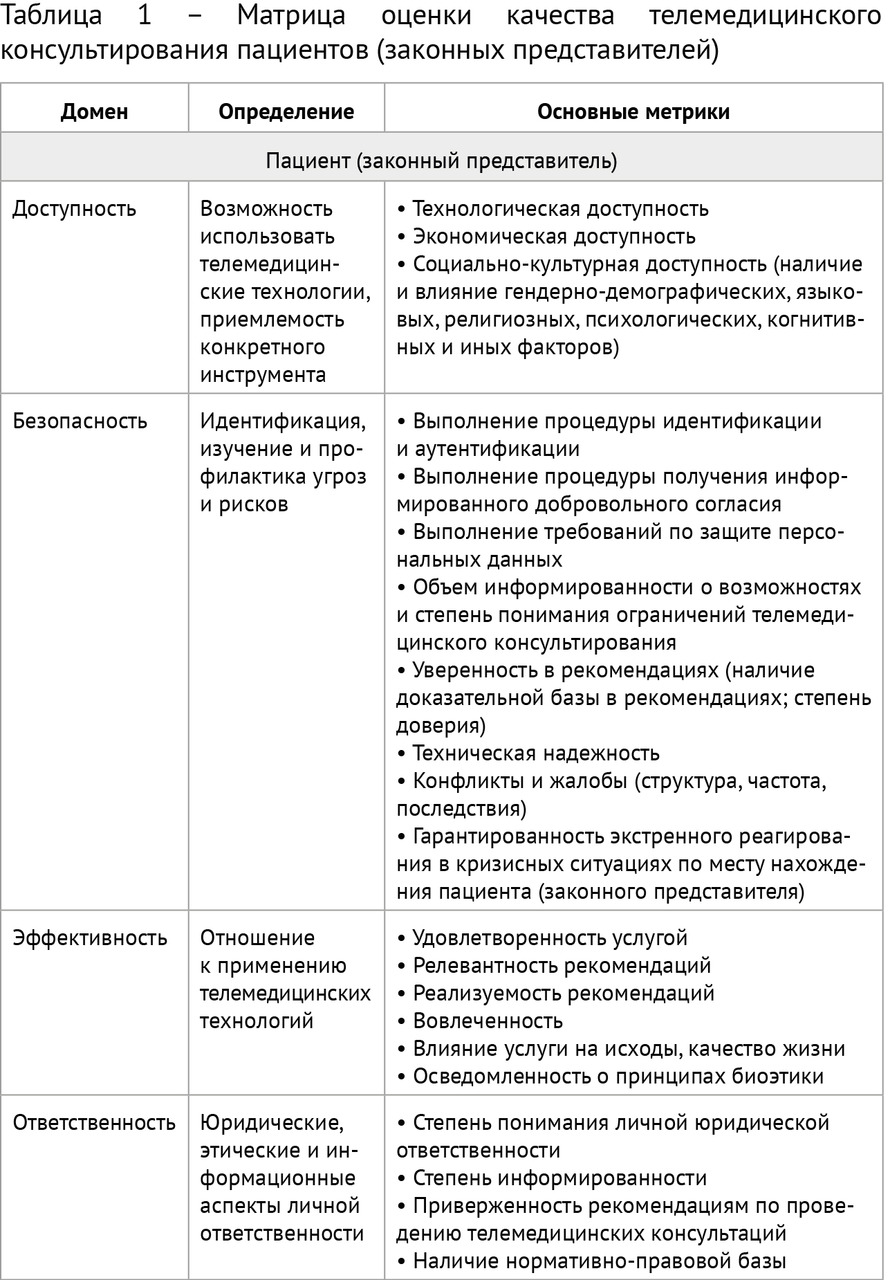
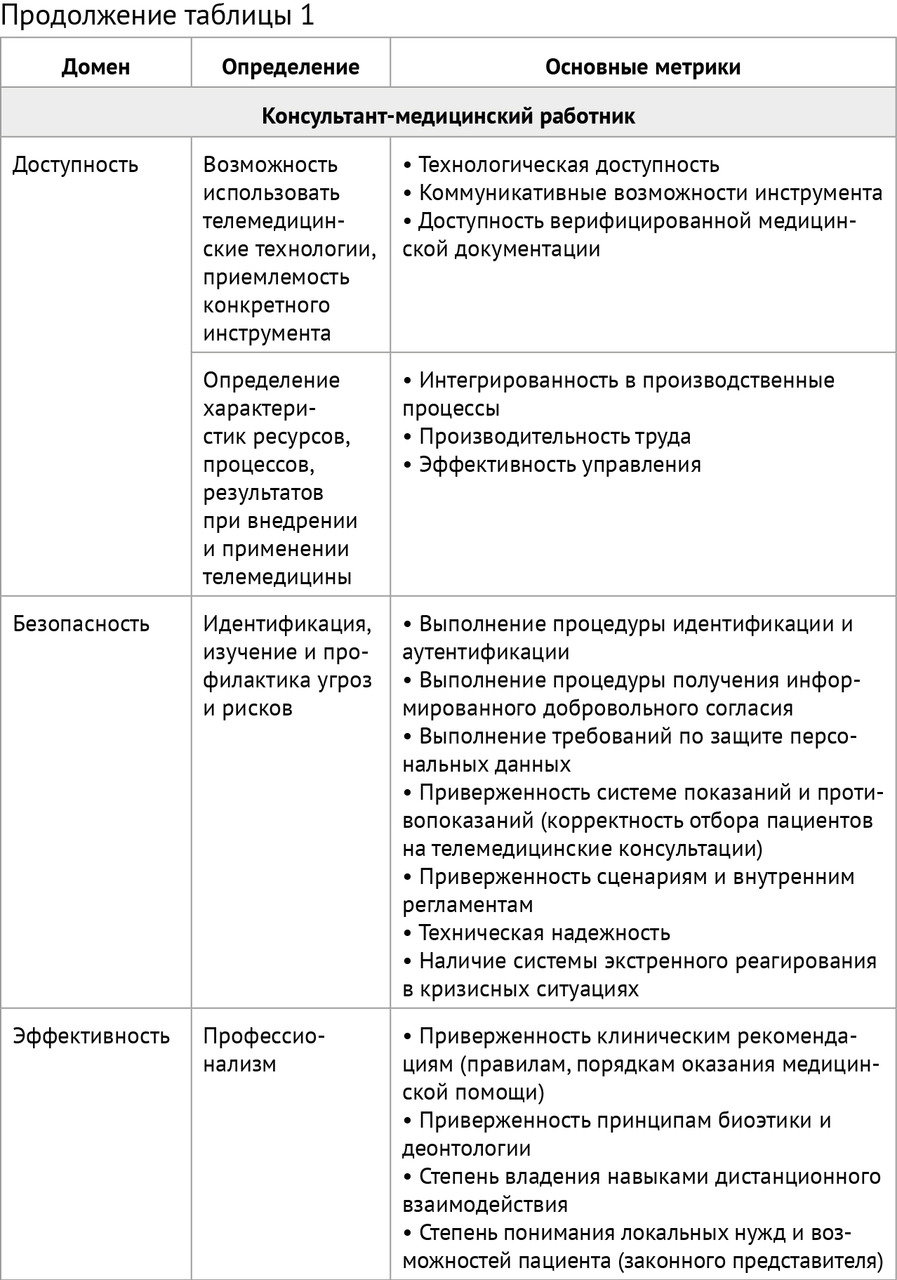
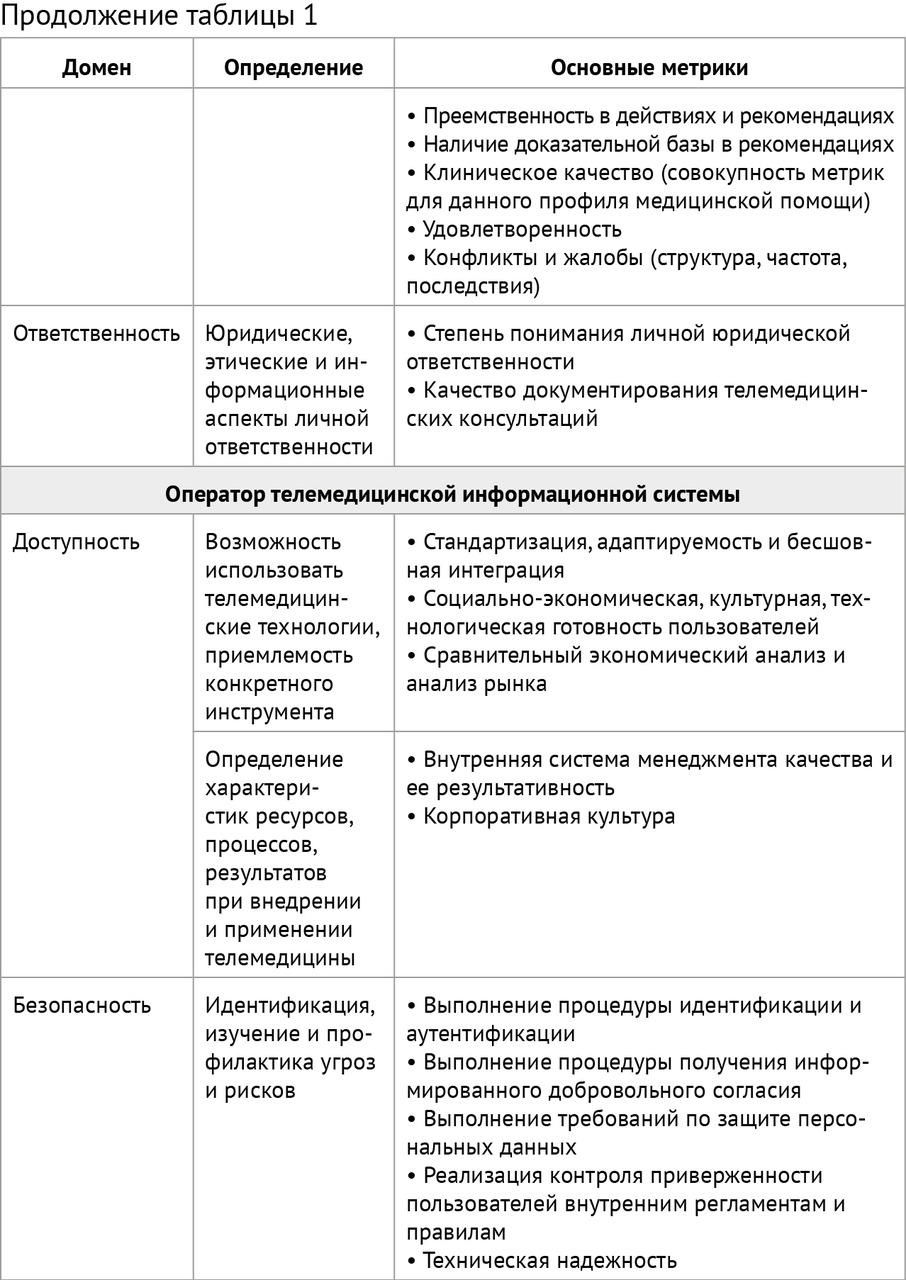
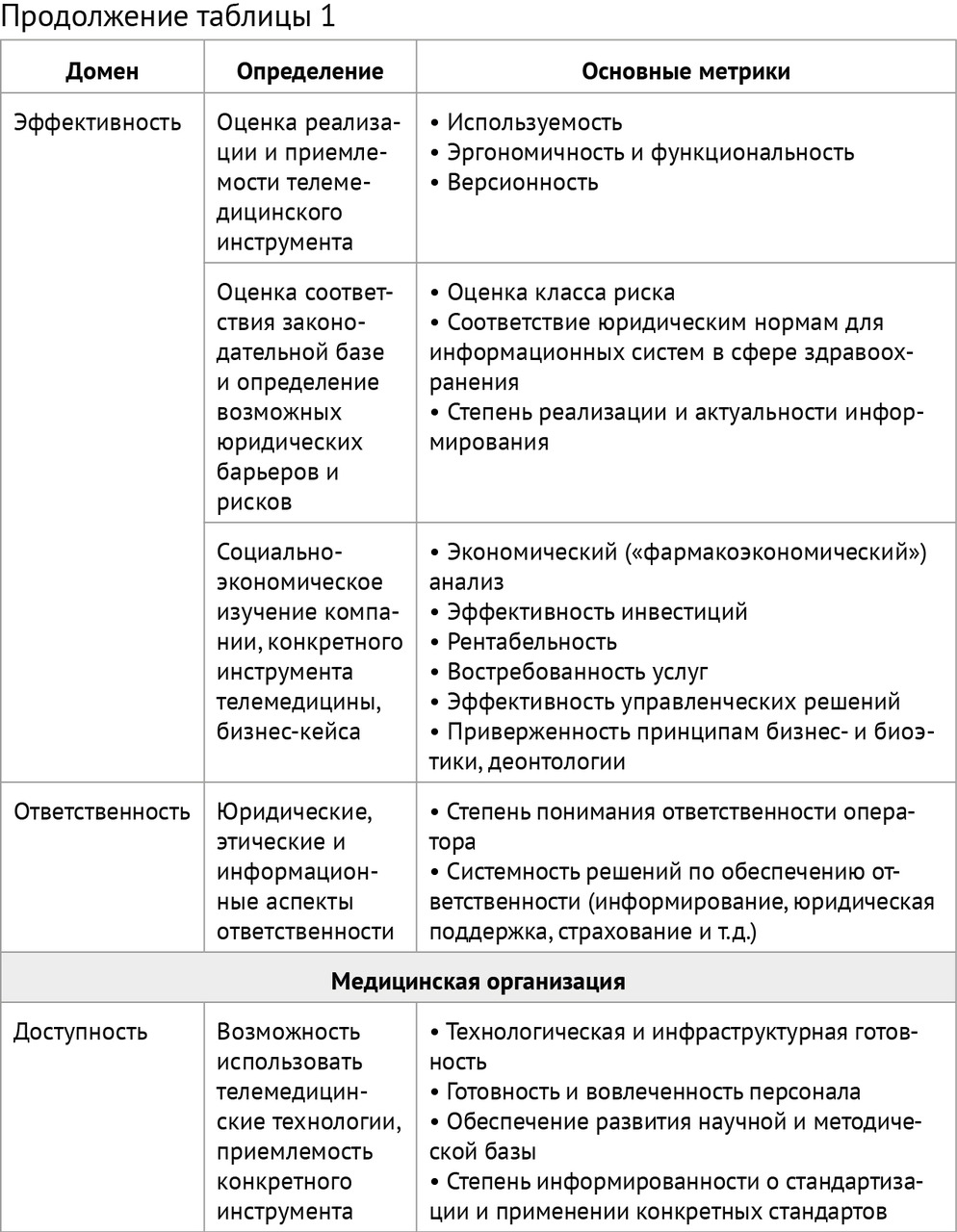
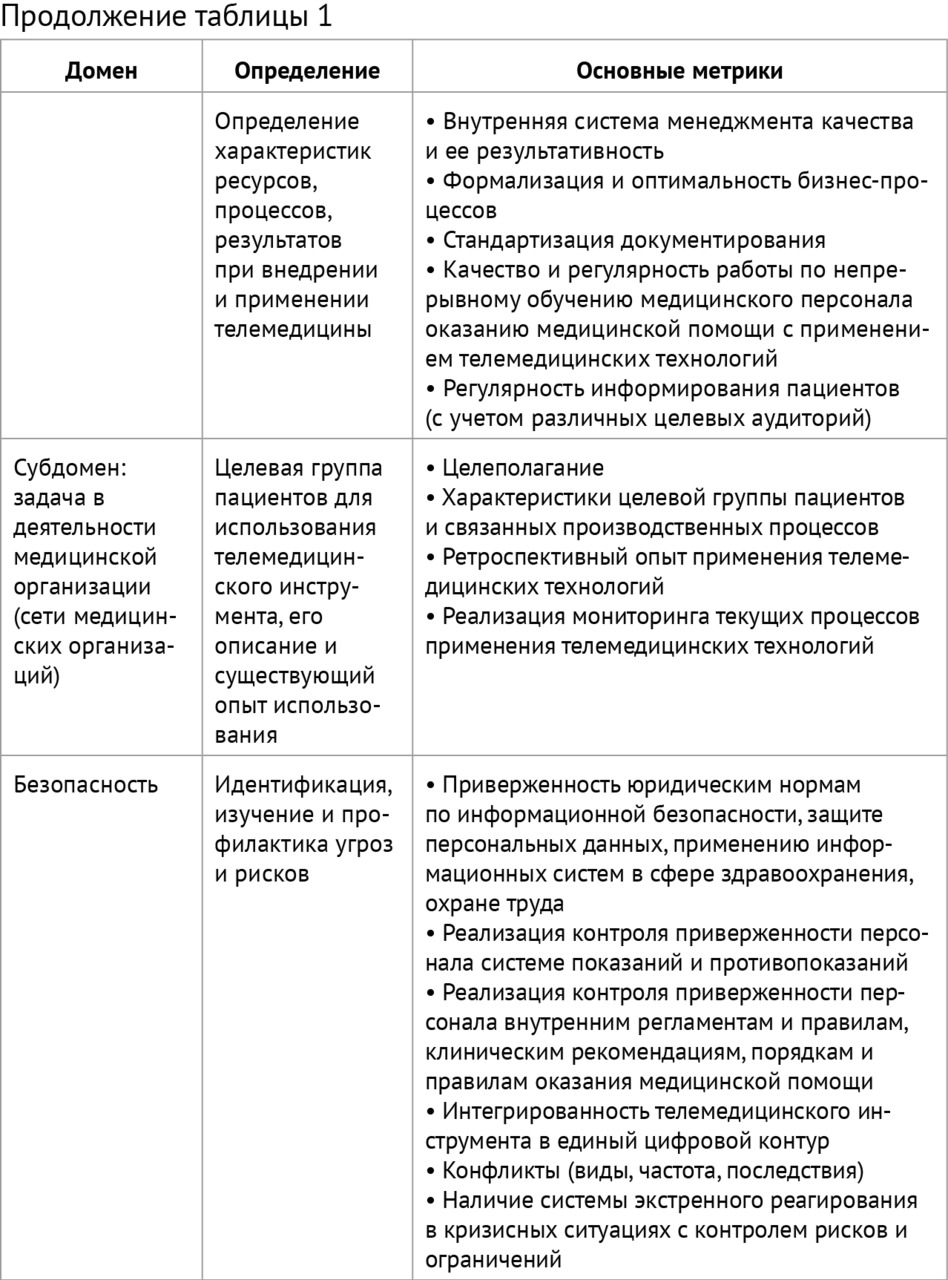
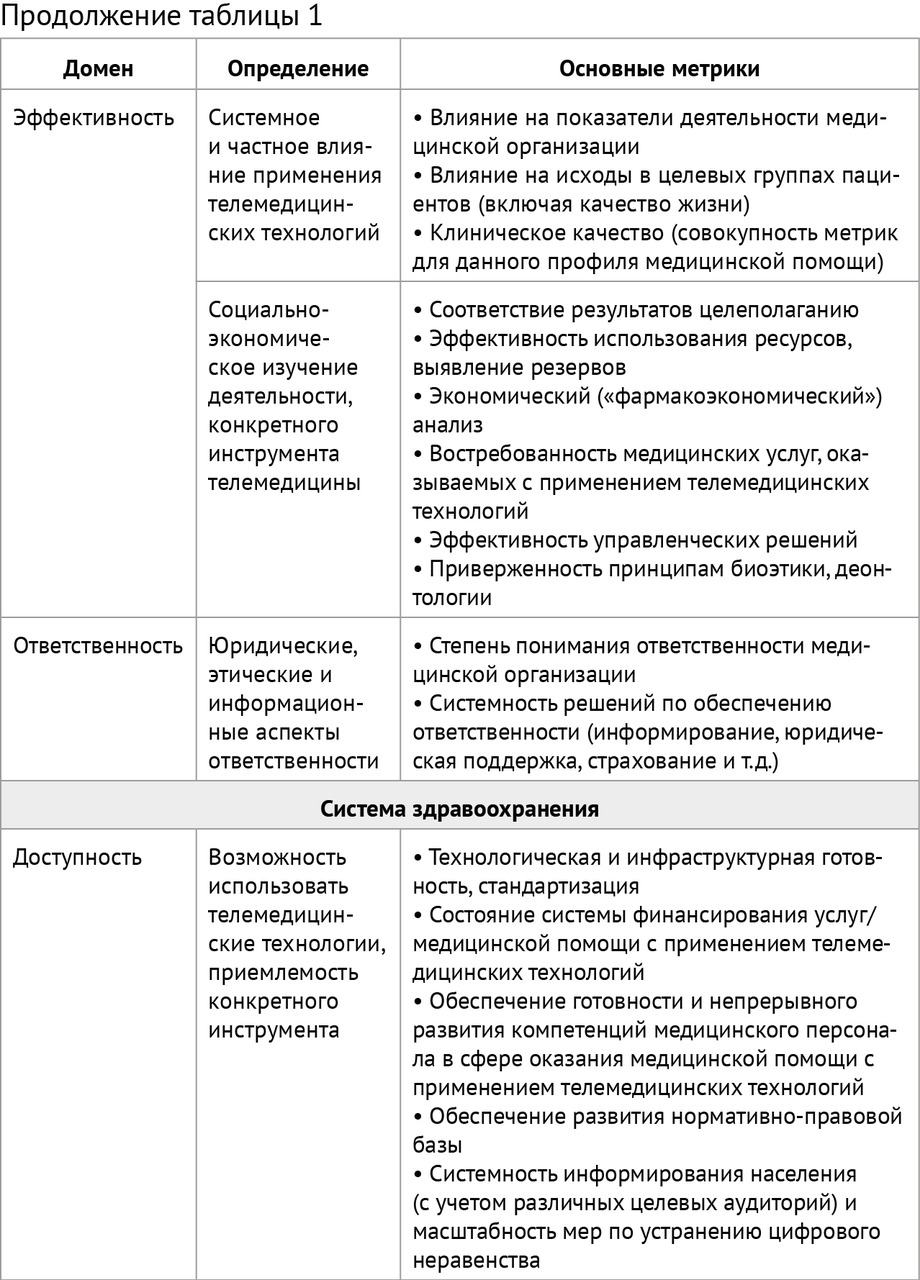
Внутренний контроль качества телемедицинских консультаций пациентов (законных представителей) осуществляется на основе матрицы (таблица 1) путем:
1) оценки соблюдения требований к медицинской деятельности с применением телемедицинских технологий, установленных законодательством Российской Федерации;
2) определения и контроля показателей качества деятельности подразделений и отдельных сотрудников в медицинской организации;
3) создания системы оценки деятельности медицинских работников, участвующих в оказании медицинских услуг с применением телемедицинских технологий.
Телемедицинские технологии как инструмент системы здравоохранения применяются для достижения конкретных, измеримых целей. Эффективность телемедицины можно рассматривать как способность конкретного инструмента (объединяющего в себе методики и технологии) содействовать осуществлению организационно-клинической деятельности в здравоохранении, достигая необходимого или желаемого результата с наименьшими затратами всех требуемых ресурсов.
Эффективность телемедицинских технологий — представленная в виде объективных показателей продуктивность использования информационно-коммуникационных инструментов для дистанционной медицинской помощи и услуг, организации здравоохранения.
Проблема оценки качества телемедицинской деятельности была сформулирована еще в 1970-х годах. Позднее оценка эффективности телемедицины с позиций экономики, диагностической точности, технической надежности и безопасности, влияния на доступность медицинской помощи проводилась достаточно большим количеством авторов, однако системного подхода выработано не было. В период 2000–2010 гг. к числу исследуемых предметов добавились удовлетворенность пациента, показатели клинической, организационно-управленческой, социальной, операционной (проектной) результативности. Началась публикация систематических обзоров, позволивших упорядочить накопленные знания об оценке качества применения телемедицины и перейти к формированию стандартных механизмов его оценки и обеспечения. В целом, в указанный период оценка эффективности проводилась по двум рамочным направлениям:
— если телемедицина использовалась как средство улучшения, оптимизации существующих процессов, то изучались сами процессы;
— если посредством телемедицины формировали принципиально новые виды помощи или услуг, то изучались результаты их оказания.
Однако, с методической точки зрения, не было разделения на оценку эффективности телемедицинского взаимодействия медицинских работников или врачей и пациентов.
После 2010 г. произошло четкое методологическое разделение телемедицины на два направления:
— дистанционное взаимодействие медицинских работников между собой (т.н. телемедицина «врач–врач»);
— дистанционное взаимодействие медицинских работников и пациентов или законных представителей (т.н. телемедицина «пациент–врач»).
В связи с этим началось соответствующее развитие отдельных подходов и методов оценки качества и эффективности применения телемедицинских технологий.
В 2011 г. была предложена переходная концепция представления телемедицинского консультирования как компонента сети медицинских организаций и общей среды (общества), позволяющая проводить комплексную оценку эффективности телемедицины с учетом ее разновидности (рис. 1). Такая оценка уже включала ключевые индикаторы качества работы телемедицинской системы с точки зрения персональной значимости для данного индивидуума (пациента).
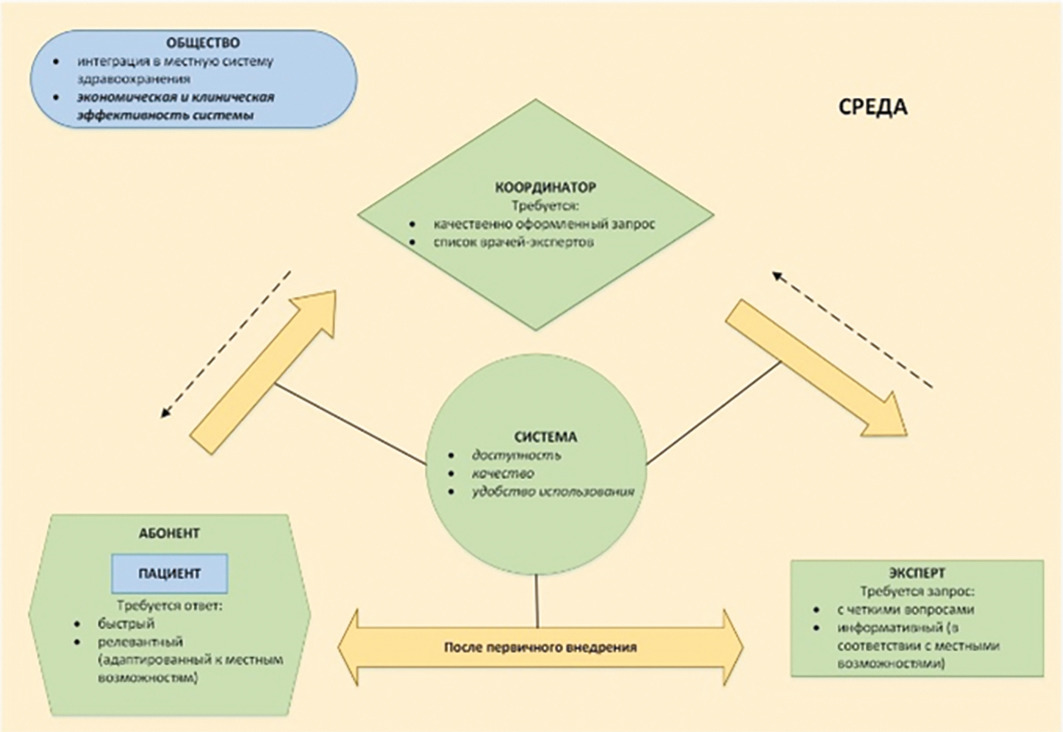
В 2012 г. была научно обоснована «Модель изучения телемедицинских систем» (англ. Model for assessment of telemedicine application — MAST), предназначенная именно для оценки дистанционного взаимодействия «пациент–врач» (рис. 2).

В 2014 г. была предложена «Модель оценки качества телемедицинского сеанса с позиции пациента», которая включала следующие элементы:
1. Качество информационно-коммуникационной системы (надежность, полезность, производительность, приемлемость для медицинских организаций, сложность интерфейсов, эргономичность).
2. Качество информации:
2.1. Технологические аспекты (четкость звука, разрешение видео, обработка движущегося изображения, обратная связь).
2.2. Аспекты окружающей среды (звукоизоляция, освещенность).
3. Качество сервиса и поддержки:
3.1. Человеческий фактор (техническая поддержка, организация расписаний, обучение пациентов по использованию телемедицинских систем).
3.2. Окружающая среда (приватность, комфортная температура в помещении, комфортная обстановка в помещении).
4. Качество использования (пациент-центрированность, эффект телеприсутствия, навыки персонала по использованию телемедицины, координация персонала, четкость управления, доступ к медицинским документам пациента, клинический профессионализм, комбинация с очным обследованием пациента).
Указанные модели отличались комплексностью, то есть были направлены на разностороннюю оценку качества телемедицинского взаимодействия с акцентом на результативность и комфортность именно для пациента.
Однако такие подходы имеют ряд ограничений и несовершенств с позиций комплексности и системности оценок. Анализ и синтез указанных моделей, данных научных публикаций, международных руководств, а также собственного многолетнего опыта организации и проведения телемедицинских консультаций пациентов (законных представителей) позволили нам сформировать следующую матрицу оценки качества.
Оценка качества телемедицинского консультирования пациентов (законных представителей) должна проводиться по четырем доменам: «доступность», «эффективность», «безопасность» и «ответственность» с позиций (таблица 1):
— пациента и/или законного представителя;
— консультанта — медицинского работника;
— оператора телемедицинской информационной системы;
— медицинской организации;
— системы здравоохранения (общества).
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.