
Бесплатный фрагмент - Расстройство памяти
Предисловие

Нарушения памяти вызывают интерес у большинства людей. Особенно остро эта проблема стоит перед пожилыми людьми, а также теми, кто склонен к стрессовым состояниям или неумеренно употребляет. В издании раскрыты особенности ряда заболеваний и представлены важные рекомендации.
Возможны противопоказания. Требуется консультация специалиста.
I Расстройство памяти: основные аспекты

1.1 Модально-неспецифические нарушения памяти. Поражение определенных нейроанатомических структур мозга
Модально-неспецифические нарушения памяти
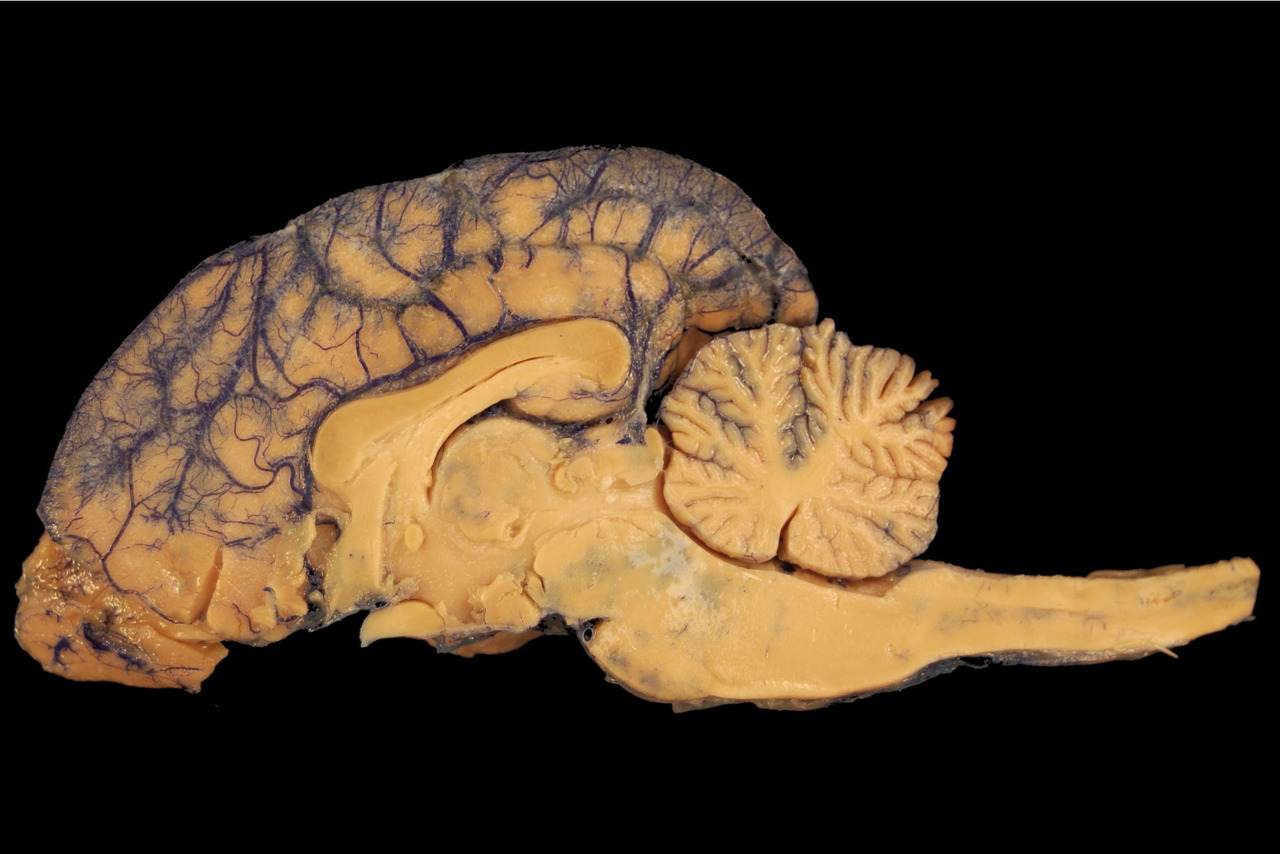
Модально-неспецифические нарушения памяти характеризуются потерей способности запоминать информацию любой модальности, что приводит к развитию амнестического синдрома. Основная особенность такого нарушения — утрата свежей информации при сохранности памяти на события до заболевания и общих фоновых воспоминаний о прошлом.
Поражение определенных нейроанатомических структур мозга
Поражение определенных нейроанатомических структур мозга вызывает затруднения в процессах хранения, консолидации и извлечения воспоминаний. Такие нарушения могут протекать постепенно (например, при болезни Альцгеймера) либо развиваться стремительно — например, после перелома черепа или другой травмы, затрагивающей головной мозг.
1.2 Краткие характеристики заболеваний
Агнозия
Агнозия — это потеря способности воспринимать определенные объекты, лица или звуковые сигналы. Данное состояние чаще всего возникает вследствие поражения мозга, преимущественно в области затылочной или теменной доли, либо при наличии неврологических патологий. Лечебный подход зависит от локализации повреждения и его причины. Восстановление функций возможно варьируется в зависимости от степени тяжести заболевания и масштабов ущерба, нанесенного головному мозгу. Различают много видов агнозии, например: ассоциативная зрительная агнозия, астереогноз, слуховая агнозия, вербальная слуховая агнозия, прозопагнозия, симультанагнозия, топографическая дезориентация, зрительная агнозия и другие.
Болезнь Альцгеймера
Болезнь Альцгеймера (БА) — это необратимое, прогрессирующее и приводящее к смерти заболевание центральной нервной системы, характеризующееся разрушением связей между клетками мозга. Являясь самой частой причиной деменции, она поражает около 1–5% мирового населения. Заметно преобладают женские случаи заболевания. Исследования показывают, что у женщин с БА наблюдается более выраженное снижение кoгнитивных способностей по сравнению с мужчинами аналогичного возраста, а темпы ухудшения познавательных функций у них выше.
Амнезия
Амнезия — это патологическое расстройство, характеризующееся выраженными нарушениями памяти и способности к обучению по сравнению с сохраненной работоспособностью других когнитивных процессов у человека, находящегося в состоянии бодрствования и отвечающего на внешние воздействия.
Выделяют два основных типа амнезии: антероградную и ретроградную, обусловленные поражением гиппокампа или медиальной височной области. При антероградной амнезии наблюдается затрудненность формирования новых воспоминаний и усвоения информации после травмы мозга. При ретроградной же амнезии, напротив, остается доступной память о собственных переживаниях или знаниях, не зависящих от контекста.
Травма головного мозга
Основные причины черепно-мозговых травм: падения — 28%, ДТП — 20%, удары и столкновения — 19%, нападения — 11%, некрупный транспорт — 3%, иные виды транспорта — 2%, неустановленные факторы — 9%, остальные причины — 7%.
Черепно-мозговая травма (ЧМТ) обычно развивается вследствие механического воздействия на череп, которое приводит к повреждению мозга и может спровоцировать потерю памяти в зависимости от степени тяжести поражения.
Повреждение черепа способно вызвать временную или долгосрочную амнезию. Иногда посттравматическая амнезия (ПТА) наблюдается без ретроградной амнезии (РА), хотя такой вариант характерен преимущественно при проникающих ранениях. Повреждение передних отделов лобной или височной доли коррелируется с выраженной ретроградной амнезией. Установлено, что в период ПТА пациенты с травмой головы испытывают повышенную склонность к быстрой потере полученных данных. В то же время после завершения ПТА темпы забывания становятся стандартными.
ЧМТ может ассоциироваться с нарушениями памяти и увеличивать риск развития деменции Алцгеймера; кроме того, с возрастом такие травмы несут дополнительные риски для здоровья.
Наблюдается высокая распространенность падений среди пожилых людей, которые становятся одной из основных причин смертности, связанной с черепно-мозговой травмой (ЧМТ), у лиц старше 75 лет. Падения составляют всего 28% всех случаев ЧМТ, однако статистика говорит о том, что пожилое население играет существенную роль в этой категории. Также важно учитывать взаимосвязь между возрастом пациента и временным интервалом между получением травмы и ее проявлением.
Считается, что с увеличением возраста повышается вероятность необходимости длительной помощи после ЧМТ. Некоторые пациенты вспоминают яркие образы или звуковые восприятия, возникавшие сразу перед травмой, во время пробуждения или в периоде полной ясности между моментом удара и началом посттравматической амнезии. Это вызвало дискуссию о возможности развития посттравматического стрессового расстройства (ПТСР) даже при наличии тяжелой ЧМТ и выраженной амнезии.
По данным исследования Макмиллана (1996), участники описывали так называемые «окна» воспоминаний, когда эмоциональная нагрузка достигала уровня, способного провоцирующего ПТСР. К таким окнам относятся воспоминания о происшествиях, имевших место непосредственно до удара (при кратковременном состоянии потери сознания), тревожные события, случившиеся сразу после аварии (при коротком периоде посттравматической амнезии), а также фрагменты памяти — например, слышанные крики окружающих.
Повреждения головного мозга иногда возникают вследствие инсульта из-за нехватки кислорода, что провоцирует повреждение участка, отвечающего за цереброваскулярное событие (ЦВС). Последствия таких событий для левого и правого полушарий проявляются временным снижением способности к запоминанию и затруднением усваивать и сохранять новую информацию.
Синдром гипертиместической памяти
Синдром гипертиместической памяти провоцирует у людей поразительно точную автобиографическую память. Люди с данным расстройством могут воспроизвести события каждого дня своей жизни (исключение составляют периоды до пятилетнего возраста и дни, лишенные значимых событий). Подобный феномен был зафиксирован крайне редко — описаны всего несколько подобных случаев.
Болезнь Хантингтона
Болезнь Хантингтона представляет собой наследственное прогрессирующее заболевание центральной нервной системы, характеризующееся появлением непроизвольных движений, колебаниями настроения и снижением когнитивных функций. Поскольку недуг передается по наследству, каждый ребенок, рожденный от одного из родителей с БХ, имеет вероятность 50% получить заболевание, что обуславливает распространённость порядка 1 на 10 000 жителей Канады (примерно 0,01%).
Первоначальные проявления болезни Хантингтона малозаметны: пациенты замечают мелкие мышечные подергивания, спастичность, необъяснимую изменчивость настроения.
Примечание:
Спастичность, или спастика (от древнегреческого «растягивать»), — это состояние скелетных мышц, характеризующееся сочетанием пареза, усиленной реакции сухожильных рефлексов и повышением мышечного тонуса. Развивается вследствие недостатка тормозных влияний на мотонейроны, приводящего к чрезмерной активности мышц
Со временем появляются координационные нарушения, депрессии, повышенная раздражительность. Заметившаяся изначально нечеткость речи со временем усиливается, что ведет к серьезным проблемам в общении, а затем — к необходимости использования инвалидного кресла или полной зависимости от посторонних.
Стресс

Исследование показало, что процессы старения оказывают отрицательное воздействие на работу мозга — они ослабляют двигательную активность и координацию, а также ухудшают способность к обучению и запоминанию. Некоторые реакции на стресс в гиппокампе могут препятствовать эффективному усвоению информации. По данным исследования Марка А. Смита, длительный стресс провоцирует деградацию гиппокампа, характерную для пожилого возраста. Особенно очевидно, что с возрастом мозг все хуже воспринимает изменения, что свидетельствует об утрате функций гиппокампа.
При некачественной обработке данных в мозге формирование долгосрочной памяти становится невозможным, вне зависимости от внешних условий. Тем не менее, важно принимать во внимание уровень тревожности, состояние памяти и общую работоспособность нервной системы. Эмоциональные переживания могут быть закреплены в памяти и в будущем применены при повторении похожей ситуации.
В рамках исследования, посвященного возрасту, тревожности и памяти, установлено, что повреждения мозговых структур способны затруднять пространственное обучение и негативно влиять на половую функцию. Нарушения деятельности гиппокампа могут служить одной из причин возрастных трансформаций мозга у пожилых людей. При анализе взаимосвязи тревожности, памяти и процесса старения важно подчеркнуть связь между состоянием тревожности и формированием воспоминаний, а также сложностью выполнения ментальных задач при снижении когнитивной эффективности у пожилого организма.
Болезнь Паркинсона
Болезнь Паркинсона — это нейродегенеративный недуг, характеризующийся рядом черт, сходных с процессами, происходящими при естественном старении. Ключевую роль в регуляции двигательной активности играет дофамин — вещество, отвечающее за передачу импульсов между нейронами центральной нервной системы. Потеря клеток, вырабатывающих этот нейромедиатор, приводит к развитию симптомов болезни.
Подобная деградация наблюдается и во время старения, однако протекает она значительно медленнее. Основными признаками являются дрожание рук, замедление движений, напряженность мышц, нарушение координации, снижение подвижности и повышенная утомляемость. С течением времени могут возникать и другие проявления — депрессия, трудности с глотанием, расстройства половой функции, а также нарушения когнитивных способностей.
К числу возможных нарушений относится и потеря памяти, обусловленная поражением префронтальной области мозга, что иногда напоминает возрастную изменчивость. Тем не менее, взаимосвязь между нормальным старением и нарушениями памяти при болезни Паркинсона остается неоднозначной и однозначно не установлена.
Согласно данным исследований, проведенных в Лондоне и на Сицилии, заболевание Паркинсона выявляется у одного человека из тысячи пожилых, однако частота может различаться в зависимости от географии и охватывать различные возрастные категории. Когнитивные расстройства характерны для этого состояния. Установлено, что такие особенности заболевания, как замедление движений и мышечный тонус, ассоциируются с понижением когнитивных способностей. Нейропатологическая основа нарушений связана с поражением глубоких мозговых структур и нарушением исполнительных функций, особенно тех, которые касаются рабочей памяти.
Исследования показывают, что это проявляется снижением активности в базальных ганглиях и префронтальной коре. По данным Элга, Домеллофа, Линдера, Эдстрёма, Стенлунда и Форсгрена (2009), на начальных этапах болезни Паркинсона пациенты существенно уступали контрольной группе по таким параметрам, как внимание, эпизодическая память, беглость речи, психомоторные реакции, пространственная ориентация и ряд показателей исполнительных функций. Особенно заметными наблюдались сложности с самостоятельным воспроизведением информации — задача, зависящая от сохранных исполнительных механизмов, тогда как воспроизведение по подсказке и узнавание в тестах на эпизодическую память давались легче.
По результатам японского исследования, у пожилых здоровых людей выявляются трудности с воспроизведением воспоминаний, в то время как у пациентов с болезнью Паркинсона они проявляются гораздо отчетливее, чем у контрольной группы.
Дополнительно было зафиксировано, что при сохранении кратковременной памяти у пациентов с болезнью Паркинсона наблюдается значительное снижение способности к распознаванию ранее пережитого. Отмечается, что нарушение памяти у таких пациентов характеризуется избирательностью — затрагиваются преимущественно определенные виды памяти, а не все ее функции одновременно.
Деменция

Деменция представляет собой широкую группу состояний, при которых наблюдается постепенное снижение когнитивных функций и памяти вследствие деградации ткани головного мозга. Она может протекать как излечимо (например, при гипотиреозе), так и необратимо (вроде болезни Альцгеймера). На данный момент около 35 млн человек во всем мире сталкиваются с этим недугом, причем в США их количество достигло 3,8 миллиона — это вызывает серьезную тревогу.
Несмотря на то, что с возрастом возможны определенные физиологические процессы — например, побеление волос или ухудшение зрения, — существуют отклонения, выходящие за рамки обычного старения, такие как потеря навыков выполнения привычных действий, что уже нельзя считать вариантом нормы.
Ключевым является осознание тех изменений, которые проявляются каждый день и становятся заметными окружающим. Хотя лёгкие когнитивные нарушения иногда воспринимаются как следствие старения, важно четко различать их от патологических процессов.
В ходе одного из исследований Дж. Шагама отмечалось, что, несмотря на то, что сахарный диабет и повышенное артериальное давление не являются неизбежной частью процесса старения, их наличие классифицируется как один из видов легких когнитивных расстройств. Однако крайне важно проводить дифференциальную оценку состояний — выделять те, которые представляют опасность, и те, что безопасны. Поставить точный диагноз деменции затруднительно по двум причинам: во-первых, большинство людей не осведомлены об особенностях проявления признаков, а во-вторых, отсутствует специализированный тест, позволяющий однозначно подтвердить заболевание.
Более того, клиническая картина деменции, болезни Альцгеймера и деменции, возникающей при болезни Паркинсона, зачастую выходит за пределы одной конкретной патологии.
Несмотря на множество форм деменции, сосудистая деменция напрямую связана с нарушениями кровоснабжения мозга. Данная форма характеризуется не постепенным прогрессированием, а острым, часто неожиданным ухудшением, спровоцированным инфарктом или инсультом, что резко снижает поступление крови в головной мозг. Установлено, что длительная гипертония оказывает влияние на повреждение гематоэнцефалического барьера (ГЭБ).
Гематоэнцефалический барьер (ГЭБ) выступает своеобразным фильтром, ограничивающим доступ воды и прочих соединений в ткань мозга. По данным исследований, с возрастом наблюдается утрата структурной целостности мозга, что ведет к его дисфункции. Для оценки степени истончения ГЭБ применяются методики визуализации — томография, МРТ или ПЭТ, позволяющие получить детальные снимки головного мозга.
Другие работы подтверждают, что с возрастом и ослаблением барьерной функции наблюдаются изменения в области гиппокампа — ключевом участке, ответственном за формирование памяти и обучение. Эти данные свидетельствуют о связи между процессами старения, истончением ГЭБ и ухудшением когнитивных способностей. Кроме того, нарушения запоминания и восприятия часто ассоциируются со старением центральной нервной системы.
Несмотря на то что нарушение ГЭБ напрямую не вызывает когнитивные расстройства, установлена их корреляция. Дополнительно к этим проявлениям относится скопление железа — маркер нейродегенеративных процессов. Избыточное количество этого элемента провоцирует образование свободных радикалов, оказывающих деструктивное воздействие на барьер. Одним из значимых возрастных факторов, выделенных в исследовании Попеску и коллег, стало снижение концентрации эстрогенов, что может усиливать деградацию ГЭБ и увеличивать уязвимость мозга перед неврологическими заболеваниями.
Деменция представляет собой обширную группу расстройств когнитивных функций, чаще всего ассоциируемых со старением. Среди важных показателей — повышение риска развития сахарного диабета 2 типа, который может спровоцировать развитие сосудистой формы деменции. Высокий уровень холестерина также тесно связан с сосудистыми формами заболевания, а также выступает независимым фактором, способствующим развитию когнитивных нарушений, инсульта и болезни Альцгеймера. По прогнозам, к середине XXI века доля людей с деменцией удвоится по сравнению с текущими показателями — к 2050 году их количество может достичь 115 млн. Общее распространение деменции примерно одинаково среди обоих полов, однако после достижения возраста 90 лет ее частота у мужчин снижается, тогда как у женщин остается стабильной.
Синдром Вернике-Корсакова
Синдром Вернике-Корсакова (СВК) представляет собой тяжелое нарушение нервной системы, обусловленное нехваткой тиамина (витамина B1), чаще всего провоцируемое при хроническом злоупотреблении алкоголем. Его клиническая картина включает нарушения двигательных функций глаз, дисфункцию мозжечка и изменения поведения. При этом синдром Корсакова проявляется выраженной потерей памяти, дезориентацией во времени и пространстве, а также склонностью к конфабуляциям — сочинению ложных фактов для заполнения пробелов в воспоминаниях. По данным исследования 1995 года, уровень заболеваемости варьировался от 0 до 2,5%, однако прямой зависимости между общим объемом потребления алкоголя в стране и этой величиной зафиксировано не было.
Основные проявления СВК — снижение уровня осознанности, потеря способности к запоминанию новых событий, затрудненная работа кратковременной памяти. Заболевание ослабляет возможность усвоения новой информации и выполнения повседневных заданий. Большинство пациентов становятся равнодушными, рассеянными; у некоторых наблюдается повышенная тревожность.
Длительность симптомов может быть продолжительной, даже необратимой. Необходимо различать СВК с острыми последствиями алкогольного отравления и фазами абстиненции, поскольку они имеют разную этиологию и тактику лечения.
1.3 Примеры из практики
А. Дж. (пациент)
Эй-Джей страдала редким нарушением памяти — гипертимезическим синдромом. У нее отсутствовала способность забывать. Ее воспоминания о собственной жизни были поразительно точными, вплоть до мельчайших подробностей каждого дня (за небольшими исключениями). Она не имела контроля над тем, что запоминала, и что оставалось вне её сознания.
Клайв Уэринг
Клайв Уэринг пострадал от антероградной амнезии вследствие крайне редкого случая инфекции вирусом простого герпеса первого типа (ВПГ-I), которая затронула спинной и головной мозг. Эта патология спровоцировала развитие энцефалита, приведшего к разрушению гиппокампа — ключевой области мозга, отвечающей за формирование новых воспоминаний, что и стало причиной потери способности запоминать новые события.
Генри Молайзон
Генри Молайзон, ранее известный как пациент HM, страдал эпилепсией, из-за чего ему было проведено хирургическое вмешательство — удалены медиальные височные доли с целью снижения частоты припадков. Поскольку эти области отвечают за формирование новых воспоминаний, после операции у него развилась антероградная амнезия, а также умеренная ретроградная потеря памяти. Тем не менее, способность к сохранению процедурной памяти у Молайзона осталась нетронутой.
КС (пациент)
Степень поражения медиальных височных долей у пациента К.С., в особенности гиппокампа и парагиппокампальной извилины, а также связанных с ними диэнцефальних и базальных структур передней части головного мозга, полностью согласуется с тяжелым расстройством всех показателей новых форм обучения и памяти. Однако остается спорным, вызывает ли это неврологическое повреждение значительные потери в отдаленной автобиографической памяти, несмотря на сохранность пространственной памяти на длительный срок.
Примечание:
Автобиографическая память представляет собой особую форму декларативной памяти, предназначенную для записи, сохранения, осмысления и воспроизведения сведений о собственной жизни. Это наиболее сложный вид памяти, структурированный по смысловому признаку, работающий с личным опытом и обеспечивающий создание индивидуальной субъективной истории жизни, а также осознание себя как уникального существа, проходящего через длительный временной путь (по В. В. Нурковой).
Лев Засецкий
Засецкий являлся пациентом, которого принимал российский нейропсихолог Александр Лурия.
1.4 Старение. Культурные перспективы. В популярной культуре
Старение

С возрастом наблюдается естественная деградация когнитивных и нейронных процессов, включая способность к запоминанию — как долговременной, так и краткосрочной, что не считается прямой причиной нарушений памяти. Однако различные факторы, в том числе наследственность и процессы нейродегенерации, могут усиливать риск развития подобных расстройств.
Ученые стремятся выявить биомаркеры, позволяющие прогнозировать развитие болезни Альцгеймера и деменции уже на ранних стадиях, особенно у лиц молодого возраста. Одним из перспективных показателей является аккумуляция бета-амилоида — белка, образующегося в тканях мозга с течением времени. Его наличие зафиксировано у 20–33% здоровых пожилых людей, однако у пациентов с диагностированной болезнью Альцгеймера и деменцией уровень этого вещества значительно выше.
Количество амилоидных бляшек, характерных для болезни Альцгеймера, также возрастает с годами. Дополнительно все большее значение приобретает связь между черепно-мозговой травмой (ЧМТ) и преждевременным развитием данного состояния.
В ходе масштабного исследования NHANES в период с 2011 по 2014 год более трех тысяч человек старше 60 лет прошли тестирование по методике CERAD — комплексу заданий на запоминание и воспроизведение слов. Интервьюеры, обученные специальным протоколам, проводили оценку после завершения анкетирования в центрах сбора данных. Полученные данные были предметом подробного анализа.
Средние показатели отложенного воспроизведения снижались с возрастом: 60–69 лет: медиана — 6,4, нижний квартиль — 4,9, верхний квартиль — 7,8; 70–79 лет: медиана — 5,5, нижний квартиль — 3,9, верхний квартиль — 7,0; 80 лет и старше: медиана — 4,1, нижний квартиль — 2,4, верхний квартиль — 5,8.
.В ходе одного исследования проводилось сравнение тяжести деменции у пожилых людей с шизофренией, страдающих одновременно болезнью Альцгеймера или другими формами деменции, с аналогичными пациентами без проявлений нейродегенерации.
Шизофрения — расстройство психики, влияющее на мышление и поведение: проявляется снижение активности, отсутствие инициативы, нарушения речи, слуховые или зрительные галлюцинации, идеи преследования, а также затруднения с запоминанием информации и вниманием. Во время обострения существует риск самоповреждения либо нанесения вреда другим. Раннее выявление заболевания существенно увеличивает вероятность улучшения состояния пациентов и их окружения.
Отмечается, что у большинства пациентов с шизофренией параллельно выявляются признаки болезни Альцгеймера либо деменции разной степени выраженности. Установлено, что повышение числа нейрофибриллярных клубков в гиппокампе и усиление концентрации амилоидных бляшек — особенно в верхней височной извилине, орбитофронтальной извилине и нижней теменной коре — напрямую ассоциируется со степенью тяжести деменции. При этом наличие аллеля аполипопротеина Е (ApoE4), являющегося известным генетическим триггером риска развития болезни Альцгеймера, приводило к росту уровня амилоидных отложений, тогда как число нейрофибриллярных клубков в гиппокампе оставалось неизменным. Это свидетельствует о том, что наследственная склонность к более выраженному течению деменции при болезни Альцгеймера значительно возрастает при наличии ApoE4.
Из представленных данных следует, что хотя снижение когнитивных функций, включая память, характерно для пожилого возраста, такая деградация не всегда указывает на клинически значимое нарушение памяти.
Отличие возрастной деменции от физиологического старения по уровню памяти обусловлено количеством бета-амилоидных отложений, нейрофибриллярных спирали в гиппокампе или амилоидных бляшек в коре головного мозга. Рост этих образований вызывает нарушение нейронных связей, при этом снижение когнитивных функций оказывается значительнее, чем обычно наблюдается при естественном старении, что свидетельствует о патологии памяти.
Холинергическая теория нарушений памяти у пожилых людей — одна из первоначальных концепций, предшествующих открытию роли бета-амилоидных депозитов, нейрофибриллярных структур и кортикальных бляшек. Согласно ей, подавление холинергической активности у здоровых испытуемых помогает выявить связь между нарушением холинергических путей и процессами нормального старения, а также симптомами потери памяти, так как дисфункция данной системы напрямую ведет к когнитивному дефициту.
Культурные перспективы

Число случаев психических расстройств демонстрирует тенденцию к росту — на это указывает масштаб диагностической классификации DSM IV-TR. По данным эпидемиологических исследований, количество людей с психическими нарушениями продолжает возрастать по всему миру. К 2050 году прогнозируется вспышка неврологических патологий. Рост численности пожилых представителей поколения бэби-бумеров усиливает потребность в психиатрической поддержке.
В западном обществе диагностика психических расстройств часто основывается на восприятии степени угрозы, уровня профессионализма и готовности нести ответственность. Такой подход порождает дискриминацию: многих пациентов исключают из работы, им сложнее арендовать жилье, а также чаще возникают ложные обвинения в совершении преступлений. Необходимо повысить уровень предоставляемых услуг лицам пожилого возраста с нарушениями памяти, несмотря на существующее отношение, окрашенное стигмой.
При наличии глубокой стигматизации, касающейся нарушений памяти и психических болезней в целом, забота о таких пациентах становится чрезвычайно непростой задачей. Многие испытывают трудности с восприятием и удержанием новой информации, что делает невозможным или крайне затрудненным выполнение повседневных обязанностей — социальных, семейных, трудовых. Ответственность за обеспечение финансовой стабильности и эмоциональной устойчивости при этом ложится преимущественно на родственников, чаще всего — детей. Несмотря на наличие соответствующих программ помощи, их получают лишь единицы.
В азиатских коллективистских культурах особое значение придается взаимодействию между людьми внутри сообщества. Каждый индивидуум берет на себя определенную социальную роль, которую принято соблюдать, считая это нормальным поведением. Акцент также ставится на гармонии тела, ума и души. Это порождает значительные различия в восприятии подходящих способов терапии при нарушениях памяти — здесь важны межличностные связи и соответствие ожиданиям окружающих, тогда как западная модель лечения часто игнорируется.
В рамках таких культур психические расстройства воспринимаются как следствие дисбаланса элементов жара — холод, влага — сушь, нарушающего работу нервной системы, сердца, печени, легких, почек и селезенки. Иногда такой диссонанс воспринимают как проявление внимательности и участия со стороны окружения, поскольку человек становится объектом заботы и сострадания.
В популярной культуре
Литературные и кинематографические образы людей с нарушениями памяти оказали влияние на развитие художественного повествования, используя как ретроградную, так и травматическую амнезию — например, в фильме Альфреда Хичкока «Завороженный». Такие персонажи нередко придают сюжету напряженность, а в некоторых случаях становятся причиной комических ситуаций, особенно когда речь идёт о проблемах с краткосрочной памятью.
Примеры таких образов можно найти в кино и сериалах:
— Денни Крейн из сериала «Бостонская юридическая фирма» сталкивается с когнитивными трудностями, свидетельствующими о болезни Альцгеймера.
— Доктор Филипп Брейнард из фильма «Рассеянный профессор» испытывает легкие нарушения запоминания. — Дори из мультфильма «В поисках Немо» сталкивается с выраженной потерей кратковременной памяти. — У Майкла Дж. Фокса в 1991 году выявили болезнь Паркинсона, которая в дальнейшем спровоцировала утрату памяти.
Главный герой фильма «Помни» — Леонард Шелби — страдает антероградной амнезией, лишаясь возможности запоминать новые события.
Савант, один из членов группы супергероев DC «Хищные птицы», наделена исключительной памятью — как фотоаппаратной, так и нелинейной, хотя причина этого явления остается загадкой и объясняется лишь словами «химический дисбаланс».
Британская писательница и мыслительница Айris Мердок столкнулась с болезнью Альцгеймера. Её жизнь легла в основу картины «Айрис» (2001), где роль исполняла Кейт Уинслет.
В фильме «Дневник памяти» (2004) по одноименному роману Николаса Спаркса (1996) героиня Элли Гамильтон, сыгранная Рэйчел МакАдамс, также заболевает этой болезнью. В видеоигре Firewatch в начале сюжета жене главного героя ставят диагноз — начальная стадия болезни Альцгеймера.
В рассказах Дж. М. Барри о Питере Пэне он демонстрирует крайне низкий уровень когнитивной зрелости, неспособный создавать устойчивые мысленные образы. Это приводит к потере памяти — у него отсутствуют эпизодические воспоминания, однако он владеет рядом практических навыков, например, умеет управлять лодкой. Хотя он помнит определенные сведения, включая информацию о собственной личности, он не может указать, как именно эти знания усвоены. Узнавать людей ему затруднительно, но он осознает, что они были ему знакомы ранее. Сохраняются лишь отголоски пережитых чувств и прежних желаний.
У Реми, персонажа из сериала «Доктор Хаус», по имени Тринадцатая Хэдли, в ходе сериала проявляются первые симптомы болезни Хантингтона; к концу четвертого сезона она проходит специализированное генетическое исследование.
При подготовке этой главы использовался источник [1].
II Агнозия
При подготовке этой главы использовался источник [2].
2.1 Понятие. История. Причины
Понятие
Агнозия — это нарушение функционирования нервной системы, проявляющееся в невозможности интерпретировать сенсорные данные, хотя отдельные чувства остаются сохранными, а память не страдает существенно. Чаще всего возникает вследствие повреждения мозга, особенно в области затылочно-височного соединения, участвующего в формировании вентрального пути восприятия. Заболевание поражает лишь один тип сенсорной информации — зрение, слух, осязание и т. п.
История
Слово «агнозия» произошло от греческого слова, означающего «неведение, отсутствие осведомленности», и было введено Зигмундом Фрейдом в 1891 году как название нарушений узнавания объектов, ранее описанных Финкельнбургом как асимболия. Ранее, в 1874 году, Карл Вернике разработал концепцию рецептивной афазии, отметив у пациентов невозможность понимать речь и повторять фразы. Он связывал это состояние с повреждением заднего отдела левой верхней височной извилины, полагая, что такие нарушения вызывают снижение слуховой чувствительности к определённым звукам и частотам речи.
В 1877 году Густав Куссмауль предложил альтернативное толкование, что слуховая вербальная агнозия, или «словах глухота», возникает вследствие массивного поражения передней части левой височной извилины. Кроме того, он высказал гипотезу о причине алексии — приобретённой дислексии, или «словах слепоты», считая её последствием травм левой угловой и надкраевой извилин.
Позднее, в 1890 году, Генрих Лиссауэр развил идею о двойном механизме нарушений распознавания объектов. По его мнению, одна из причин — повреждение начальных этапов восприятия или разрушение внутреннего образа объекта. При этом, если сам образ утрачен, человек не может запомнить его визуально и, соответственно, неспособен его идентифицировать. На тот момент знания о коре головного мозга были крайне ограничены; сегодня же современные технологии нейровизуализации позволили глубже понять патофизиологические основы агнозии.
Причины
Современные представления указывают на то, что причина лежит в нарушении обратных (низходящих) сигналов, регулирующих обработку восприятия.
Агнозия может возникать вследствие инсульта, болезни Альцгеймера или других заболеваний центральной нервной системы. Также ее провоцируют черепно-мозговая травма, инфекционные процессы в мозге, генетическая предрасположенность или отклонения в развитии нервной системы. Обычно патология связана с поражением затылочных или теменных долей головного мозга. При этом страдает лишь одна из сенсорных модальностей, тогда как остальные когнитивные функции остаются сохранными.
У пациентов, переживших длительную потерю зрения, возможно развитие выраженной или полной агнозии.
Повреждение верхней височной борозды связано с рядом нарушений, характеризующихся нарушением речевого восприятия, и по мнению некоторых исследователей, именно агнозия относится к числу таких расстройств. Эта зона играет ключевую роль в анализе речи, так как участвует в формировании связи между фонемами и их лексическими представлениями. Согласно модели TRACE II (1985), лексический интерфейс осуществляет взаимосвязь между звуковыми сигналами и морфологическими элементами, формируя осмысленные слова.
Процесс реализуется через механизмы латерального торможения и возбуждения конкретных слов в словарном запасе человека.
Латеральное торможение проявляется в том, что активированный рецептор подавляет возбуждение прилегающих клеток, что приводит к ослабленной реакции тех нейронов, которые реагируют на равномерно воспринимаемую освещенность, тогда как нейроны, расположенные в зоне резкого изменения интенсивности света, возбуждаются гораздо сильнее. Такое распределение позволяет выделять контуры объектов.
Подобный механизм подтверждает наличие агнозии: двустороннее поражение верхней височной борозды приводит к «чистой речевой глухоте» (описание Куссмауля, 1877), которая сегодня интерпретируется как речевая агнозия. Такие пациенты не способны распознавать речь, хотя слуховое восприятие неголосовых звуков на уровне коры головного мозга сохранено.
2.2 Типы
Акинетопсия
Известна также под названием церебральной акинетопсии, это состояние характеризуется невозможностью восприятия визуального движения. К одной из причин данного расстройства относятся повреждения тканей мозга за пределами полосатой коры.
Аллотапгнозия
Пациенты не способны показывать на объекты за пределами своего тела — будь то части тел других людей или различные вещи, однако они точно могут указывать на свои собственные телесные элементы.
Анозогнозия
Отсутствие способности к восприятию своего внутреннего состояния, которое ошибочно принимают за отсутствие самосознания, на самом деле связано с сбоями в системах обратной связи мозга. Такое состояние имеет неврологическую природу и может проявляться при различных патологиях центральной нервной системы, однако наиболее часто диагностируется у пациентов после инсульта с развитием паралича. У людей с анозогнозией, страдающих от комплексных расстройств, возможно частичное понимание одних нарушений, однако полная неспособность замечать и осознавать другие.
Апперцептивная зрительная агнозия
Пациенты не могут выделять визуальные формы, что затрудняет их распознавание, воспроизведение или различение визуальных сигналов. В отличие от тех, кто страдает от ассоциативной агнозии, лица с апперцептивной формой не способны точно копировать изображения.
Ассоциативная зрительная агнозия
Пациенты способны описывать визуальные образы и различать категории объектов, однако не могут правильно определить их назначение или идентифицировать. Так, они осознают, что вилка используется для еды, но могут спутать ее с ложкой. При этом у пациентов с ассоциативной агнозией сохраняется возможность точного воспроизведения изображения через копирование.
Астереогнозия
Известна также под названием соматосенсорной агнозии, она связана с восприятием прикосновения, то есть осязанием. Пациент испытывает сложности при узнавании объектов на ощупь по таким характеристикам, как фактура, габариты и масса. При этом способен описывать их словами, различать аналогичные предметы на изображениях либо изобразить их от руки. Предполагается, что данное состояние обусловлено повреждением соматосенсорной зоны коры головного мозга.
Слуховая агнозия
Понятие слуховой агнозии было описано ещё в 1877 году. Данное расстройство проявляется затруднениями в распознавании внешних и неязыковых звуков, в том числе в отличии речи от других акустических стимулов, при сохранённом нормальном слухе. Выделяют два вида слуховой агнозии — семантическую ассоциативную и дискриминационную. Первый тип связан с повреждением левого полушария мозга, второй — с поражением правого.
Слуховая вербальная агнозия
Также называется чистой словесной глухотой (ЧСГ). Характеризуется нарушением понимания речи при сохранных слуховых функциях, когда воспринимаемые слова не воспринимаются как имеющие смысловое значение.
Автотопагнозия
Состояние обусловлено расстройством пространственной ориентации и чаще всего возникает вследствие повреждения теменных участков задних таламических пучков.
Церебральная ахроматопсия
Нарушения восприятия цветовой гаммы, при которых окружающий мир кажется блеклым или монохромным, могут быть спровоцированы неврологическими нарушениями. Церебральная ахроматопсия обусловлена повреждением определённых участков головного мозга. Выделены два ключевых отдела — V4 и V8 — отвечающих за обработку цветовых сигналов. Поражение одного из них приводит к потере способности различать цвета лишь в одной половине зрительного поля, что называется гемиахроматопсией.
В отличие от нее, цветовая агнозия характеризуется затруднением в узнавании цветов, хотя сам процесс восприятия остается сохранным. Диагностируется это состояние по результатам тестов на соответствие или группировку цветов.
Корковая глухота
Наблюдается у лиц, у которых отсутствует способность обрабатывать слуховую информацию при сохранённой чувствительности к звукам. Экологическая агнозия — это расстройство, проявляющееся в невозможности распознавать привычные помещения или объекты окружающей среды, а также затруднении с ориентацией и определением пути к месту назначения. У таких людей нарушено формирование и воспроизведение пространственных карт. Данная форма агнозии чаще всего ассоциирована с повреждением задних участков правого полушария мозга либо двусторонним поражением полушарий. Также она может сопутствовать прозопагнозии и развиваться при болезни Паркинсона. Пальцевая агнозия
Неспособность отличать пальцы на руке, характерная для повреждений ведущей теменной доли, представляет собой часть синдрома Герстмана. При данной форме агнозии пациент видит лишь изолированные элементы объекта, а не целостную картину. Также наблюдается гетеротопагнозия — пациент не может показать части чужого тела, однако способен указывать на свои собственные.
Интегративная агнозия
У пациента зачастую выявляется ассоциативная или апперцептивная агнозия. При интегративной же агнозии наблюдается промежуточное состояние — человек способен воспринимать отдельные элементы объекта, однако не в состоянии объединить их в единое осмысленное целое.
Болевая агнозия
Состояние, известное также как врожденная анальгезия, характеризуется затруднением восприятия и интерпретации болевых ощущений и считается причиной определенных форм саморанимания. Фонагнозия
Фонагнозия — это потеря способности различать привычные голоса, несмотря на полное понимание произносимых слов.
Прозопагнозия
Также называемая лицевой слепотой или лицевой агнозией — состояние, при котором люди теряют способность осознанно распознавать привычные лица, включая свое собственное. Чаще всего это неверно интерпретируется как проблема с запоминанием имен.
Алексия без дислексии
Нарушение восприятия напечатанного текста при сохранённой способности к письму. При этом у пациентов зачастую отмечается поражение мозолистого тела и левых зрительно-ассоциативных зон коры. Несмотря на невозможность чтения, такие лица могут писать. Чтение осуществляется преимущественно буква за буквой. Тем не менее, они демонстрируют более высокую скорость и точность в распознавании слов с высокой частотностью использования по сравнению со словами редкими.
Семантическая агнозия
Носители такой формы агнозии буквально не видят предметы, если не опираются на невизуальные чувства — например, прикосновение, звуки от ударов, запах, движение или щелчки, которые помогают им понять смысл и суть объекта.
Социально-эмоциональная агнозия (или экспрессивная агнозия)
Экспрессивная агнозия — разновидность агнозии, при которой у человека отсутствует способность распознавать мимику, жесты и интонационные особенности речи, что затрудняет восприятие эмоций собеседников в невербальной форме и ослабляет одну из ключевых составляющих социального общения.
Симультагнозия
Нарушение комплексной обработки визуальной информации приводит к тому, что человек воспринимает изображение фрагментарно — отдельные элементы, такие как лица, тела, предметы, интерьеры, локации, обрабатываются порознь. При взгляде на рисунок он способен охарактеризовать детали, однако сталкивается с затруднением в осмыслении общего контекста изображения. Подобное явление, известное как симультагнозия, характерно для синдрома Балинта, хотя может наблюдаться и после повреждения мозга. Заболевание также может выражаться в невозможности одновременно воспринимать несколько объектов — например, при наличии двух чашек человек замечает лишь одну, воспринимаемую по очереди.
Примечание:
Синдром Балинта — это нарушение, обусловленное сбоями в зрительно-моторной кооррекции, при котором человек теряет способность осознанно поворачивать взгляд в заданном направлении, хотя движения глазными яблоками остаются сохранными. Ключевые признаки: затруднённая фокусировка и перенос взора, снижение точности движений, управляемых зрением, а также невозможность одновременного восприятия нескольких объектов. Для постановки диагноза используются данные неврологического и нейропсихологического обследования, а также результаты МРТ мозга. Терапия направлена на ликвидацию патогенетических факторов, значительное значение имеют нейропсихологическая коррекция и трудовая реабилитация.
Тактильная агнозия
Нарушение восприятия объектов исключительно путем осязания. Топографическая дезориентация — также называемая топографической агнозией или топографагнозией — представляет собой вид зрительной агнозии, при котором индивид не способен использовать визуальные ориентиры для установления своего положения из-за невозможности распознавать окружающие элементы. При этом способность к вербальному описанию визуальной структуры местности остается сохранным. Несмотря на умение читать карты, такие пациенты испытывают затруднения в навигации даже в привычных условиях.
Визуально-пространственная дисгнозия
Потеря ориентации в пространстве по отношению к себе и к предметам вокруг — это состояние, которое может проявляться через различные нарушения: конструктивную апраксию, затруднённое восприятие пространственной структуры, нарушение координации движений глаз, трудности с выполнением последовательных зрительно-моторных действий, ошибки при надевании одежды и неспособность различать правую и левую стороны тела.
Зрительная агнозия
Связана с поражением левой затылочной и височной областей мозга. Многие формы зрительной агнозии возникают из-за невозможности распознавать визуальные образы. Это состояние охватывает целую группу нарушений, характеризующихся потерей способности идентифицировать визуальные объекты. Различают два основных типа: апперцептивную и ассоциативную зрительную агнозию.
Пациенты с апперцептивной формой способны воспринимать базовые визуальные элементы — очертания и формы, однако не могут интерпретировать увиденное, например, определить, что перед ними находится. Такое нарушение вызвано повреждением задних участков правого полушария.
В противоположность этому, при ассоциативной зрительной агнозии человек видит объект, но не может его назвать или опознать по смыслу. Эта форма связана с поражением затылочно-височной зоны в обоих полушариях. Одним из специфических проявлений ассоциативной агнозии является прозопагнозия — неспособность различать лица. Люди с этим нарушением не могут узнать близких, родственников или знакомых, хотя сохраняется возможность распознавания других визуальных стимулов.
Речевая агнозия

Слуховая вербальная агнозия, иначе — речевая агнозия, характеризуется невозможностью воспринимать устную речь при сохранных слухе, способности к говорению и чтению. Больные отмечают, что слышат звуки, однако они остаются бессмысленными и нераспознаваемыми. ЭКЗАМЕНАТОР: Что ты ел на завтрак?
ПАЦИЕНТ: Завтрак… завтрак… слово знакомое, но ничего осмысленного из него извлечь не могу. (Облер и Джерлоу 1999:45)
Хотя пациенты не могут понять смысл высказываний собеседника, в ряде случаев они способны различить особенности голоса — например, установить, мужской ли это голос или женский.
2.3 Диагноз
При диагностике агнозии важно исключить потерю чувствительности, а также убедиться, что речь и когнитивные функции находятся в пределах нормы. Учитывается, что диагноз подтверждается нарушением восприятия лишь в одной сенсорной области. Отличие между апперцептивной и ассоциативной формами агнозии определяется путём тестирования на копирование и сравнение объектов.
Апперцептивная агнозия
При апперцептивной агнозии пациент неспособен распознать два внешне одинаковых стимула — например, две фотографии одного и того же предмета, отличающиеся углом обзора. При ассоциативной агнозии человек не может связать различные представления одного и того же объекта — скажем, изображение открытия и закрытия ноутбука, даже при том, что они относятся к одному и тому же предмету.
Алексия чистой формы
У людей с чистой алексией наблюдаются сложности с восприятием слов при чтении, а также затруднения с различением отдельных букв. Для диагностики данного состояния применяют специальные пробы — на копирование текста и узнавание символов. При этом человек с чистой алексией способен правильно воспроизводить слова по образцу и определять графические элементы.
Прозопагнозия
Испытуемому демонстрируют портреты хорошо знакомых личностей — знаменитостей, общественных деятелей, родственников. Картинки подбираются исходя из культурной среды и возрастной категории пациента. Основная задача заключается в том, чтобы назвать изображенное лицо. В случае невозможности ответа экзаменатор помогает наводящими вопросами, направленными на установление личности.
2.4 Уход
На практике прямого излечения не существует
Улучшение состояния пациента возможно при представлении информации через другие каналы, отличные от тех, что пострадали. Некоторые виды реабилитации способны частично нивелировать проявления агнозии. При определенных причинах этого расстройства эффективность может обеспечить трудотерапия либо логопедическая коррекция.
Многие пациенты с той или иной формой агнозии первоначально не осознают масштаб своих нарушений восприятия или узнавания — это явление называется анозогнозией, то есть полное отсутствие понимания собственного дефицита. Такое невнимание часто сопровождается отказом от помощи и сопротивлением терапевтическому процессу.
Для повышения осведомленности о наличии нарушений применяются специальные подходы. Например, можно использовать стимулы, направленные исключительно на пораженную модальность, чтобы продемонстрировать недостаток восприятия. Альтернативно — разбить задание на элементы, позволяя пациенту увидеть, где именно возникает затруднение. Только после признания существующего дефицита можно перейти к назначению соответствующего лечения.
В клинической практике используются разнообразные методики
В клинической практике используются разнообразные методики: компенсаторные тактики за счет использования здоровых чувственных каналов, вербальные подсказки, альтернативные сигналы и системы организации деятельности, помогающие адаптироваться к ограничениям.
Вербальные стратегии
Применение словесных описаний способно помочь пациентам с различными формами агнозии. Так, при прозопагнозии — расстройстве, при котором невозможно узнавать лица, — восприятие собеседника через подробное вербальное описание родственника или близкого друга может оказаться эффективнее, чем анализ внешних черт.
Альтернативные стратегии
В качестве альтернативных стратегий поддержки могут использоваться нестандартные сигналы. Для лиц с экологической агнозией, затрудняющей ориентацию в пространстве, полезны цветовые метки или тактильные элементы, облегчающие запоминание мест. У людей с прозопагнозией можно применять непрямые визуальные индикаторы — например, рубец, особенности улыбки или форму зубов. Дополнительно помогают аудио-подсказки: голос, манера речи, тембр интонации. Также значимыми могут быть характеристики волос — их окраска, длина, стиль укладки.
Организационные стратегии
Организационные подходы способны значительно упростить жизнь человеку с нарушением зрительного восприятия. Например, использование различных типов вешалок для одежды создает тактильные ориентиры, позволяющие быстрее распознавать отдельные элементы гардероба, вместо того чтобы полагаться лишь на визуальное восприятие.
Текущие исследования
В настоящее время проводятся клинические испытания, направленные на изучение новых подходов к терапии. Национальный институт неврологических расстройств и инсульта (NINDS) финансирует исследовательские проекты, посвященные редким патологиям, включая агнозию. Организации, участвующие в разработке, привлекают добровольцев через платформу ClinicalTrials.gov и регулярно обновляют информацию о ходе проведения тестов.
III Болезнь Альцгеймера
При подготовке этой главы использовались источники [3] и [4]..
3.1 Понятие. Причины болезни Альцгеймера
Понятие
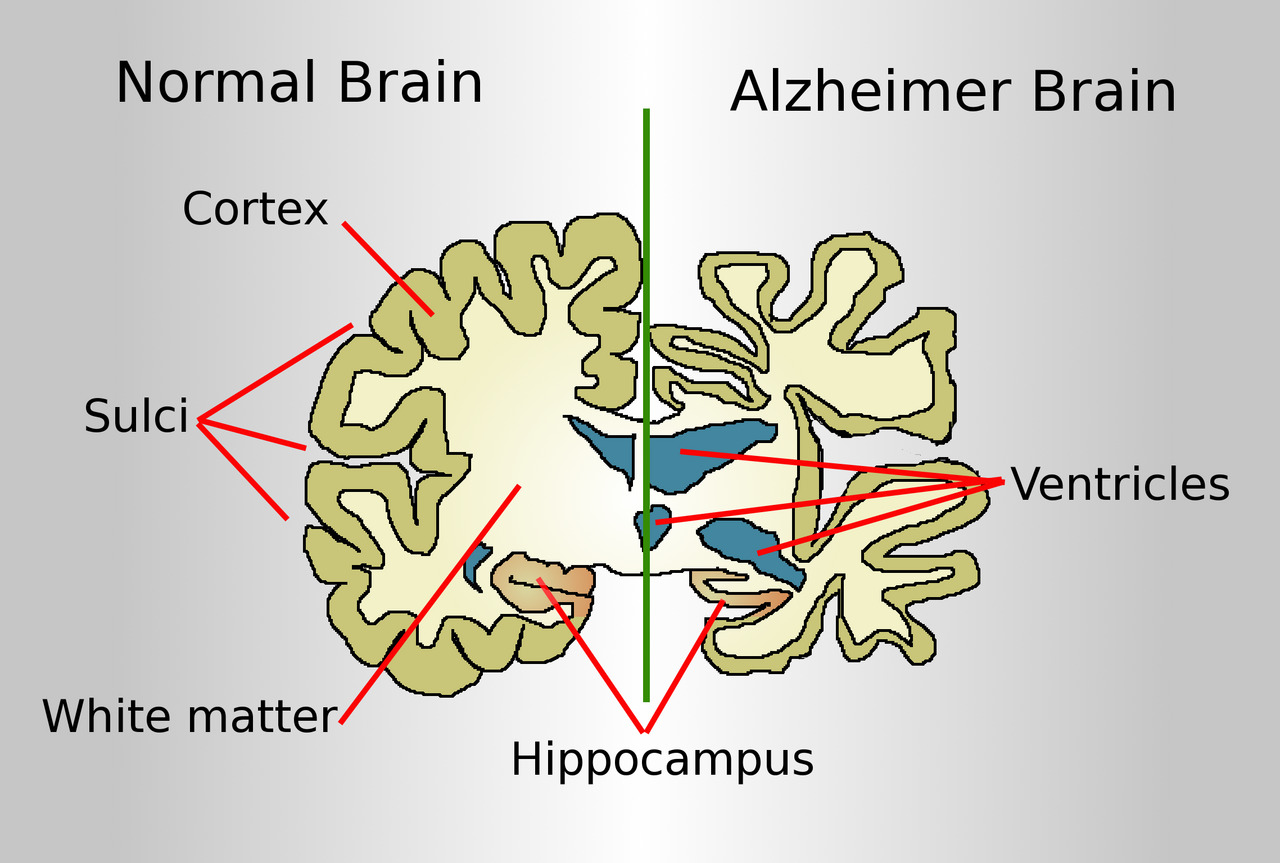
Болезнь Альцгеймера (БА) — это нейродегенеративный процесс, являющийся причиной примерно 60–70% всех случаев деменции. Ключевым первоначальным проявлением считается трудность воспроизведения новых впечатлений. По мере развития патологии наблюдаются расстройства речевой деятельности, потеря ориентации в пространстве (вплоть до возможности заблудиться), колебания настроения, снижение интереса к окружающему, отсутствие заботы о себе и появление асоциальных реакций.
Причины возникновения БА
Точные причины болезни Альцгеймера пока не установлены. Известно, что на ее развитие влияют различные внешние условия и генетическая предрасположенность. Одним из главных генетических триггеров выступает аллель аполипопротеина Е — белка, участвующего в транспортировке липидов у млекопитающих. К другим риск-факторам относятся наличие перенесенной травмы головного мозга, хроническая депрессия, а также повышенное артериальное давление.
3.2 Прогрессирование заболевания. История
Прогрессирование заболевания
Патологические процессы в значительной степени связаны с накоплением аномальных белковых структур в коре головного мозга — амилоидных бляшек и нейрофибриллярных спиралей. Неправильная свёртка белков приводит к дисфункции клеток, постепенному разрушению нейронов и потере синаптических связей в мозге
История
Огюст Детер — пациентка Алоиса Альцгеймера, зафиксированная в 1902 году. Именно её случай стал первым описанным случаем заболевания, позже названного болезнью Альцгеймера. Уже древние греки и римляне ассоциировали преклонный возраст с постепенным развитием деменции. Однако лишь в 1901 году немецкий психиатр Алоис Альцгеймер обнаружил первую форму недуга, который впоследствии получил имя автора, — у женщины 50 лет, которой он дал имя Августа Д. Наблюдение за ходом болезни продолжалось до смерти пациентки в 1906 году, после чего Альцгеймер официально представил свой отчет публике.
Спустя пять лет в научной среде было зафиксировано еще 11 подобных случаев; среди них уже применялось понятие «болезнь Альцгеймера». Как отдельное заболевание его описал Эмиль Крепелин, исключив из первоначального описания Огюста Д. такие проявления, как бредовые идеи и галлюцинации, а также патологические изменения (например, атеросклеротические процессы). В своем учебнике психиатрии, вышедшем 15 июля 1910 года в восьмом издании, Крепелин включил болезнь Альцгеймера — также именуемую им пресенильной деменцией — как разновидность старческой деменции.
Старческая деменция — это недуг, которым страдает значительная часть населения, охватывая нарушения памяти, когнитивных способностей, поведения и даже самоличности. В обиходе такое состояние иначе грубо именуют старческим маразмом или слабоумием, однако медицинская наука рассматривает его как тяжелое нарушение деятельности центральной нервной системы. Симптомы заболевания у пожилых людей проявляются лишь на поздних стадиях, что значительно затрудняет процесс лечения и заботы. Благодаря отсроченной диагностике большинство пациентов лишены шансов сохранить когнитивные функции — ведь деменция в зрелом возрасте развивается постепенно и необратимо приводит к полной потере индивидуальности.
В течение значительной части ХХ столетия диагноз «болезнь Альцгеймера» ставился пациентам в возрасте от 45 до 65 лет при наличии признаков деменции. После 1977 года, когда на конгрессе США по данной патологии было установлено, что клиническая и патологическая картина пресенильной и поздней деменции почти полностью совпадают, была высказана мысль, что, несмотря на схожесть проявлений, возможны различия в этиологии. В результате диагностика болезни Альцгеймера стала применяться вне зависимости от возраста. В некоторый период времени для обозначения расстройства у лиц старше 65 лет использовали термин «старческая деменция типа Альцгеймера», тогда как подростки и взрослые моложе 65 лет получали название «классическая форма болезни Альцгеймера». Со временем термин «болезнь Альцгеймера» вошел в официальную медицинскую классификацию и стал применяться ко всем категориям пациентов, независимо от возраста, при наличии типичных симптомов, характерного хода болезни и специфических нейропатологических изменений.
В 1984 году Национальный институт неврологических и коммуникативных нарушлений и инсульта (NINCDS) совместно с Ассоциацией по болезни Альцгеймера и связанным с ней расстройствам (ADRDA, ныне — Ассоциация Альцгеймера) представили широко применяемые диагностические критерии болезни Альцгеймера — NINCDS-ADRDA, которые позже были пересмотрены в 2007 году. Данные критерии предполагают выявление когнитивных нарушений и установление синдрома деменции с использованием нейropsychологических тестов при клинической оценке вероятной или возможной формы заболевания.
Окончательный диагноз ставится только после гистопатологического подтверждения, включающего микроскопический анализ тканей мозга. По данным исследования, между этими диагностическими критериями и конечным гистопатологическим результатом зафиксирована высокая степень согласованности и достоверности.
3.3 Диагностика. Перспективы диагностики

Диагностика
Ключевым этапом выявления болезни Альцгеймера является способность пациента описать проявляющиеся жалобы. Целесообразно собрать сведения о симптомах и их последствиях для ежедневной деятельности от родных или близких людей. Проверка краткосрочной памяти и уровня когнитивных функций также играет важную роль в постановке диагноза.
Общие анализы крови и методы визуальной диагностики позволяют исключить альтернативные причины расстройства, а также выявить присутствие специфических белков в тканях мозга, характерных для болезни Альцгеймера. Такие исследования помогают врачебной группе более точно установить причину развития деменции.
Доселе подтверждение заболевания возможно было лишь после смерти — при гистологическом анализе мозга находили бляшки и нейрофибриллярные клубки. На сегодняшний день врачи и ученые располагают возможностями для надежной диагностики болезни Альцгеймера уже при жизни.
Перспективы диагностики
Научные исследования подтвердили способность биомаркерных анализов выявлять патологические изменения в мозге, связанные с болезнью Альцгеймера. Такие тесты могут применяться совместно с другими диагностическими подходами для подтверждения диагноза уже при наличии клинических проявлений. Несмотря на то, что данные методики позволяют обнаруживать признаки болезни задолго до начала симптомов, их использование у асимптоматичных лиц пока не распространено. Доступность таких исследований зависит от региона и медицинской инфраструктуры.
Генетическое тестирование не считается необходимым для широкого круга пациентов с вероятной формой болезни Альцгеймера. Тем не менее, людям с наследственной предрасположенностью к раннему развитию заболевания стоит задуматься о прохождении анализа. Обязательным условием является консультация со специалистом по генетике, которая позволит оценить потенциальные последствия результатов и принять информированное решение.
3.4 Диагностика: развернутый ракурс
Диагностика болезни Альцгеймера, вероятно, потребует проведения ряда исследований:
Объективный медицинский осмотр
Объективный медицинский осмотр, включающий оценку состояния пациента врачом — терапевтом или неврологом. При этом могут быть проверены:
рефлекторные реакции; мышечная сила и тонус; способность самостоятельно вставать с кресла и передвигаться по помещению; функции зрения и слуха; координация движений; устойчивость при стоянии и ходьбе.
Лабораторные анализы
Лабораторные исследования крови помогают выявить альтернативные причины утраты памяти и нарушения сознания, например, дисфункцию щитовидной железы или дефицит витаминов.
Современные методики анализов способны определить концентрацию бета-амилоидного и тау-белков, однако их проведение возможно не во всех медицинских учреждениях и зачастую не покрывается страховыми полисами.
Психический статус и нейропсихологическое тестирование
Лечащий врач может назначить короткую диагностическую процедуру оценки когнитивных функций, направленную на выявление состояния памяти и других умственных навыков. Расширенные версии подобных обследований позволяют получить более глубокое представление о работе мозга, сравнивая результаты с нормой для людей того же возраста и образовательного уровня. Такие тесты помогают поставить диагноз и служат основой для последующего наблюдения за течением симптомов.
Визуализация головного мозга
Снимки мозга способны выявить заметные патологические изменения, обусловленные расстройствами, не относящимися к болезни Альцгеймера, но проявляющимися похожими признаками — такими как инсульты, черепно-мозговые повреждения или новообразования. Современные технологии визуализации позволяют зафиксировать характерные особенности строения мозга, присущие именно болезни Альцгеймера, включая амилоидные бляшки и нейрофибриллярные клубки. Подобные методики чаще применяются в крупных учреждениях здравоохранения или в рамках научных исследований.
Исследование анатомических структур мозга включает:
Магнитно-резонансная томография (МРТ). Этот метод основан на использовании радиоволн и мощного магнитного поля для формирования детализированных снимков головного мозга. Он позволяет зафиксировать уменьшение объемов отдельных участков, ассоциируемых с болезнью Альцгеймера. Кроме того, МРТ помогает дифференцировать деменцию от других заболеваний ЦНС. По сравнению с компьютерной томографией, МРТ считается более информативной при диагностике нарушений когнитивных функций. Ее часто назначают до начала терапии препаратами против Альцгеймера и регулярно повторяют во время лечения для контроля возможных осложнений.
Компьютерная томография (КТ). Технология КТ представляет собой разновидность рентгеновского сканирования, обеспечивающего получение послойных изображений головного мозга. Чаще всего её применяют для диагностики опухолей, последствий инсульта и переломов черепа.
ПЭТ-исследование обеспечивает визуализацию патологических изменений в организме. При проведении процедуры внутривенно вводится слаборадиоактивный маркер низкой концентрации, способный обнаруживать специфические изменения в структурах головного мозга. Методика ПЭТ-диагностики охватывает несколько подходов:
Сцинтиграфия с фтордезоксиглюкозой (ФДГ) выявляет зоны мозга с нарушенным метаболическим процессом — то есть участки, где клетки недостаточно эффективно расходуют глюкозу для производства энергии. Анализ таких нарушений помогает различать болезнь Альцгеймера от других форм деменции.
Исследование по методу ПЭТ-амилойда направлено на количественную оценку амилоидных бляшек в мозге. Тест чаще применяется в клинических исследованиях, хотя может быть полезен при диагностике нестандартных или предпосыльных проявлений деменции. Также существует ПЭТ-сканирование с использованием тау-протеина, позволяющее оценить наличие нейрофибриллярных сплетений.
В ряде случаев уровень амилоида и тау-белка можно проверить путем анализа спинномозговой жидкости. Такие исследования назначаются при стремительном прогрессировании симптомов или при наличии деменции у пациентов юного возраста.
3.5 Лечение
Лечение болезни Альцгеймера предполагает применение медикаментов, направленных на смягчение проявлений заболевания, а также новых средств, способных замедлять прогрессирование когнитивных расстройств и снижение уровня самостоятельной жизнедеятельности. Такие современные препараты рекомендованы пациентам на начальной стадии болезни.
Медикаментозные средства
Противопаркинсонические лекарства при болезни Альцгеймера позволяют частично компенсировать нарушения памяти и другие когнитивные нарушения. Используются два основных класса препаратов:
Ингибиторы холинэстеразы — они усиливают передачу сигналов между нейронами за счёт увеличения концентрации ацетилхолина, который дефицитен в мозге при этом заболевании. Это средство обычно назначается в первую очередь; многие пациенты ощущают умеренное улучшение состояния.
Кроме того, эти препараты могут положительно влиять на эмоциональные и поведенческие симптомы, такие как тревожность или подавленное настроение. Приём осуществляется перорально либо через трансдермальные пластыри. К распространённым представителям этого группы относятся донепезил (Арицепт, Адларити), галантамин и ривастигмин в форме пластыря (Экселон).
Основными побочными проявлениями данных средств являются расстройства желудка, тошнота, снижение аппетита и нарушения сна. У пациентов с определёнными патологиями сердечно-сосудистой системы возможны такие осложнения, как нарушение ритма сердечной деятельности. Мемантин (Наменда) влияет на иной тип взаимодействия между клетками центральной нервной системы, замедляя развитие признаков средней и тяжелой стадии деменции Альцгеймера. Его иногда применяют совместно с ингибиторами холинэстеразы.
Среди малых побочных действий — головокружение и дезориентация. Другие препараты, получившие одобрение FDA, помогают замедлить ухудшение когнитивных процессов и снижение умственных способностей, обусловленных болезнью Альцгеймера. Они препятствуют накоплению амилоидных бляшек в тканях мозга. Такие средства назначаются лицам с легкой степенью недуга и умеренными когнитивными нарушениями, связанными с данным диагнозом.
К данной группе медикаментов относятся:
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.
