
Бесплатный фрагмент - Пособие для пациентов с сахарным диабетом 2 типа
От автора
Заболевание сахарный диабет заслуживает особого внимания. Ежегодно статистика заболевших растет. Если пациент, имеющий данный диагноз, не будет принимать активное участие в своем лечении, шансов на качественную жизнь у него с каждым годом все меньше. Ежемесячно проводя школы для пациентов с сахарным диабетом, я заметила, что людям не хватает информации. Некоторые даже не знают, в чем отличие 1 и 2 типов, какие ждать осложнения и почему, как помочь себе или близкому при низком сахаре и зачем вообще измерять сахар, если самочувствие нормальное.
В пособии мы подробно разберем все моменты, касающиеся сахарного диабета. Вы узнаете основные понятия, значение самоконтроля, принципы питания, «органы-мишени», профилактику осложнений, порядок самопомощи и многое другое.
Наибольший интерес это пособие вызовет у пациентов, кому недавно поставлен диагноз сахарный диабет 2 типа. Оно также будет полезно тем, у кого данный диагноз имеют близкие родственники.
Отзывы
Данное пособие по сахарному диабету позволит пациентам грамотно управлять своим заболеванием. Учитывая разнообразие информации в интернете, в этом издании собраны самые необходимые рекомендации по образу жизни и лечению.
Курмышова Л. А., врач-эндокринолог высшей категории
Эта книга позволяет понять все стороны заболевания сахарный диабет, что следует ожидать при неправильном лечении, на какие органы следует особо обратить внимание. Я не имею медицинского образования, но все очень понятно.
Александра Васильевна П.
Спасибо за пособие! Написано доступным языком. Освещены все темы, связанные с диабетом. После прочтения данного пособия не остаётся ни одного вопроса по теме Сахарный диабет. Огромная благодарность автору.
Вера Шерепа
Хочу поблагодарить Надежду Александровну за нужную информацию! Она помогла разобраться, как я могу помочь своим близким! Теперь это не что — то пугающее, а понятное, с чем можно жить, если правильно о себе заботиться! Спасибо!
Светлана Каменских
Определение согласно Российской ассоциации эндокринологов:
Сахарный диабет — это группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, возникающей в результате дефекта секреции инсулина, действия инсулина или совместного воздействия обоих этих факторов.
Согласно современной классификации Всемирной организации здравоохранения, выделяют несколько видов диабета:
• СД 1 типа;
• СД 2 типа;
• другие специфические типы:
• генетические дефекты;
• болезни поджелудочной железы;
• некоторые эндокринные заболевания (гипофиза, надпочечников, щитовидной железы);
• инфекции;
• диабет, вызванный лекарственными препаратами.
Особую группу составляет диабет беременных (гестационный диабет).
Сахарный диабет 1 типа
Среди всех пациентов с сахарным диабетом — 1 тип занимает менее 10% и чаще всего выявляется до 30 лет. Начало заболевания острое, всегда сопровождается выраженными симптомами гипергликемии: человек худеет, чувствует резкую слабость, жажду, выделяет большое количество мочи, в моче обнаруживаются кетоновые тела. При отсутствии своевременной медицинской помощи состояние ухудшается, может развиться диабетическая кома.
Причиной гипергликемии в данном случае является прекращение выработки инсулина поджелудочной железой из-за гибели бета-клеток. При разрушении 80–90% бета-клеток возникает абсолютный дефицит инсулина. Они разрушаются собственной иммунной системой. Точная причина такой агрессии неизвестна. Существует генетическая предрасположенность к СД 1 типа, которая проявляется при взаимодействии с определенным провоцирующим фактором (например, некоторые вирусы).
Единственный способ лечения в этой ситуации — введение инсулина извне.
Сахарный диабет 2 типа
Это заболевание характерно для более зрелого возраста — его диагностируют, как правило, у людей старше 40 лет. Около 90% людей с сахарным диабетом 2 типа имеют избыточный вес или ожирение. Начинается заболевание постепенно, чаще совершенно бессимптомно. Поэтому человек может довольно долго болеть, но не знать об этом.
Важно понимать, что в начале сахарного диабета 2 типа не бывает выраженной инсулиновой недостаточности. Поджелудочная железа продолжает вырабатывать инсулин, причем даже в большем количестве, чем в норме. Из-за избыточного веса появляется плохая восприимчивость клеток организма к собственному инсулину. Такое состояние называется инсулинорезистентность. В результате складывается парадоксальная ситуация, когда в крови одновременно много и инсулина, и глюкозы.
Лечение сахарного диабета 2 типа отличается от лечения сахарного диабета 1 типа. Подробное медикаментозное лечение 2 типа будет в отдельной главе.
Основная цель лечения при сахарном диабете 2 типа — улучшить чувствительность клеток к инсулину. Причины плохой чувствительности изучены пока не полностью.
Нередко и при втором типе применяют инсулин. Инсулинотерапия может назначаться как временно, например, при хирургических вмешательствах, тяжелых острых заболеваниях, или же как постоянное лечение. Именно поэтому в настоящее время не рекомендуют называть этот тип диабета инсулинонезависимым.
В книге мы более подробно разберем сахарный диабет 2 типа на пероральных сахароснижающих препаратах.
Как правильно говорить: «глюкоза» или «сахар»?
Наверняка в жизни вы часто слышите «сахар крови», «повышение сахара в крови», правильнее говорить «глюкоза». Гликемия — медицинский термин, обозначает уровень глюкозы в крови.
Норма глюкозы крови
Уровень глюкозы в цельной крови и в плазме (получают ее после центрифугирования крови в лаборатории) разный. Также отличаются уровни глюкозы в капиллярной (взятой из пальца) и венозной (взятой из вены) крови.
Чтобы оценить нормальные значения показателей глюкозы крови, необходимо знать, какой методикой пользуется лаборатория.
Натощак норма 3,3–5,5 ммоль/л (капиллярная цельная), 3,7–6,1 ммоль/л (венозная плазма).
После еды через 2 часа капиллярная цельная кровь — меньше 7,8 ммоль/л, венозная плазма — меньше 7,8 ммоль/л.
Единицы измерения «ммоль/л» (миллимоль на литр) применяются в большинстве стран мира.
В некоторых странах используются другие единицы измерения — миллиграмм на децилитр (мг/дл). Перевести ммоль/л в мг/дл можно при помощи коэффициента 18:
Например: 5,5 ммоль/л * 18 = 100 мг/дл
100 мг/дл: 18 = 5,5 ммоль/л
В каких случаях вам поставят диагноз сахарный диабет?
Диагностические лабораторные критерии:
• натощак капиллярная цельная кровь — больше или равно 6,1 ммоль/л, венозная плазма — больше или равно 7,0 ммоль/л;
• через 2 часа после еды или «случайный» уровень (взятый в любое время дня) — больше 11,0 ммоль/л.
Важно! Определение не менее двух повышенных показателей глюкозы крови (они могут быть определены в разные дни).
При сомнительных показателях гликемии назначают специальный тест толерантности к глюкозе. Человеку дают выпить 75 гр глюкозы на 200 мл воды и определяют ее уровень в крови через 2 часа. Диабету соответствует уровень глюкозы больше 11,1 ммоль/л.
Симптомы сахарного диабета 2 типа
• утомляемость и слабость;
• повышенное чувство голода и жажды;
• выделение большого количества мочи;
• сухость кожи, зуд кожи и слизистых;
• частые инфекции;
• снижение зрения;
• длительное заживление ран.
Не все симптомы могут проявляться у человека одновременно, и у каждого выраженность симптомов разная.
Что такое предиабет?
Между нормой и сахарным диабетом есть промежуточное состояние, при котором уровень сахара не укладывается в норму и не превышает показатели за сахарный диабет.
В литературе это называется «нарушение гликемии натощак» или «нарушение толерантности к глюкозе», неофициальное название — предиабет. Это является фактором риска развития сахарного диабета. Если у вас поставлен такой диагноз, нужно соблюдать все рекомендации по диете и режиму физической активности как при диабете, чтобы избежать развития диабета или «отложить» его дебют.
Роль глюкозы в организме
Источники поступления глюкозы в кровь: пища, а также печень, в ней хранится запас глюкозы (гликоген).
Поступающая пища переваривается в желудке и кишечнике. Глюкоза из пищи всасывается в кровь и в качестве источника энергии распределяется по всему организму для поддержания всех процессов жизнедеятельности.
Глюкоза — один из важнейших источников энергии для организма.
Механизм регулирования уровня глюкозы в крови
Как уже упоминалось выше, глюкоза поступает в организм с углеводами, а также из печени. Из крови глюкоза распределяется по клеткам всего организма, но самостоятельно проникнуть в клетки она не может. Для этого в организме есть гормон инсулин. Он вырабатывается особыми бета-клетками островков поджелудочной железы и поступает оттуда непосредственно прямо в кровь (эндокринная функция). У поджелудочной железы есть и другая функция (экзокринная), которую осуществляют другие клетки — она участвует в процессе переваривания пищи. Пищеварительный сок из поджелудочной железы поступает в двенадцатиперстную кишку. Пищеварительная функция при диабете чаще не нарушена. Не бывает также и болевых ощущений в области поджелудочной железы.
Появление болей и нарушения пищеварения могут иметь место при сочетании диабета с заболеваниями пищеварительной части поджелудочной железы (например, панкреатит).
Инсулин также схематично можно представить себе в виде «ключа», открывающего клетки организма («замочные скважины»), давая возможность попасть в них глюкозе из крови. В результате этого уровень глюкозы в крови понижается. Именно так и происходит сахароснижающее действие инсулина. Никакого «сжигания» или «расщепления» глюкозы непосредственно в крови не происходит.
Профилактика сахарного диабета 2 типа
Данная профилактика наиболее актуальна для лиц с избыточной массой тела, ожирением и нарушением толерантности к глюкозе. Согласно рекомендациям ведущих диабетологических ассоциаций, этой группе пациентов показано снижение массы тела и увеличение физической активности. К группам повышенного риска развития сахарного диабета 2 типа относятся также пациенты с сердечно-сосудистыми заболеваниями, родственники больных диабетом, женщины, имевшие в анамнезе гестационный сахарный диабет.
Основные принципы лечения сахарного диабета 2 типа
• изменение образа жизни с помощью организации рационального питания и расширения физических нагрузок;
• контроль гликемии (в том числе самоконтроль);
• обучение пациентов (школы для больных сахарным диабетом);
• сахароснижающая фармакотерапия (отдельная глава);
• раннее выявление и лечение осложнений и сопутствующих заболеваний (отдельная глава).
Изменение образа жизни
Имеются многочисленные данные об эффективности диетотерапии и физической активности в качестве лечения сахарного диабета 2 типа. В британском исследовании UKPDS проводилось обучение пациентов правильному режиму питания вскоре после установления диагноза. Некоторым больным удалось поддерживать желаемую концентрацию глюкозы в крови на протяжении длительного периода исключительно диетой.
Рациональное питание
Вы уже знаете, что больше 90% пациентов с сахарным диабетом 2 типа имеют избыточную массу тела или ожирение. А значит, основная задача в теме про питание — это снижение веса.
Основные принципы питания пониженной энергетической ценности:
1. Существенно ограничить высокоэнергетические продукты, богатые жирами, а также: алкоголь, сахар и сладости.
2. Употреблять в меньшем количестве продукты средней энергетической ценности, состоящие преимущественно из белка или крахмала, по сравнению с привычным вашим рационом.
3. Свободно, без ограничений, употреблять низкоэнергетические продукты: овощи, зелень, некалорийные напитки, компенсируя уменьшившийся объем питания.
Относительно режима питания: дробное питание (5–6 раз в день) малыми порциями позволяет избежать сильного чувства голода при уменьшении объема питания, а также снижает риск повышенной глюкозы в крови после еды (через 2 часа). У пациентов принимающих сахароснижающие препараты такое питание снижает риск развития гипогликемии. Пациентам, выбирающих трехразовое питание, необходимо избегать переедания в вечернее время.
Физические нагрузки

Физические упражнения — важный метод в структуре лечения сахарного диабета 2 типа. Кроме снижения веса, физическая активность улучшает чувствительность к инсулину и, как следствие этого, нормализует уровень глюкозы в крови, снижает уровень холестерина. Для достижения целевых уровней гликемии необходимо, чтобы физическая активность была регулярной. Существенной эффективности от физических упражнений стоит ожидать при их частоте не менее 3 раз в неделю (перерывы не должны превышать 2 дня) и продолжительности не менее 30 минут. Суммарная продолжительность — не менее 150 минут в неделю.
Важно!!! Если вы принимаете пероральные сахароснижающие препараты, перед физическими упражнениями или нагрузкой (например, работа в саду) необходимо измерить уровень глюкозы в крови, если он меньше 6,0 ммоль/л, необходимо сделать перекус. Если на фоне физических нагрузок возникают признаки гипогликемии, необходимо обсудить с вашим лечащим врачом возможность снижения дозировок препаратов. Без регулярной физической активности практически невозможно добиться успеха в контроле сахарного диабета.
Рекомендации общего характера: наиболее безопасные программы физических нагрузок — это упражнения легкой, а затем умеренной интенсивности, которая заставляет сердце биться немного быстрее и сопровождается незначительным потоотделением (прогулки, плавание, работа в саду и т. п). Начинать можно с 5–10 минут несколько раз в неделю и постепенно переходить к занятиям большей продолжительности. Главное — начать!
Какие еще преимущества даст вам физическая активность:
• позволит снизить массу тела, поскольку требует расхода энергии («сжигает» калории), а также предотвратит набор веса;
• снижение уровня глюкозы крови (происходит увеличение чувствительности тканей к инсулину и активное расходование глюкозы в мышцах);
• улучшение показателей артериального давления;
• улучшение показателей липидного спектра: снижение уровня «плохих» липопротеидов низкой плотности и триглицеридов и увеличение уровня «хороших» липопротеидов высокой плотности. Такие изменения позволят снизить риск развития сердечно-сосудистых событий (инфаркта миокарда, инсульта);
• повышение стрессоустойчивости;
• улучшение сна.
Не забывайте про сопутствующие осложнения (ишемическая болезнь сердца, артериальная гипертензия или др.) или поздние осложнения диабета (поражения глаз, почек, ног). При их наличии неправильно подобранные физические нагрузки могут ухудшить состояние. За помощью можно обратиться к специалисту по лечебной физкультуре для разработки комплекса занятий.
Если при физических нагрузках появились неприятные ощущения — одышка, повышение артериального давления, перебои в работе сердца, головокружения и др., то необходимо прекратить занятия.
При физической активности увеличивается нагрузка на ноги, возможно образование мозолей или потертостей. Необходима правильно подобранная обувь: мягкая, удобная, при необходимости — индивидуальная ортопедическая. Ноги лучше осматривать до и после физической активности.
Контроль гликемии (в том числе самоконтроль)
Под самоконтролем понимают анализ некоторых параметров в домашних условиях: самостоятельное определение уровня сахара в крови и моче, кетоновых тел (ацетона) в моче, измерение веса и артериального давления.
Ценность результатов, полученных при самоконтроле в домашних условиях, гораздо выше, поскольку они отражают ваше состояние в повседневных, привычных условиях по сравнению с показателями гликемического профиля, полученного в стационаре или поликлинике.
Важно!!! Основной смысл самоконтроля — не просто регулярная проверка показателей гликемии, а адекватная оценка результатов: коррекция питания, недостаток физической активности, планирование определенных действий, если результаты самоконтроля неудовлетворительны.
Дневник самоконтроля
В какое время правильно измерять сахар?
Сейчас существует большое количество дневников самоконтроля, вот основные показатели, которые помогут подобрать правильно лечение:
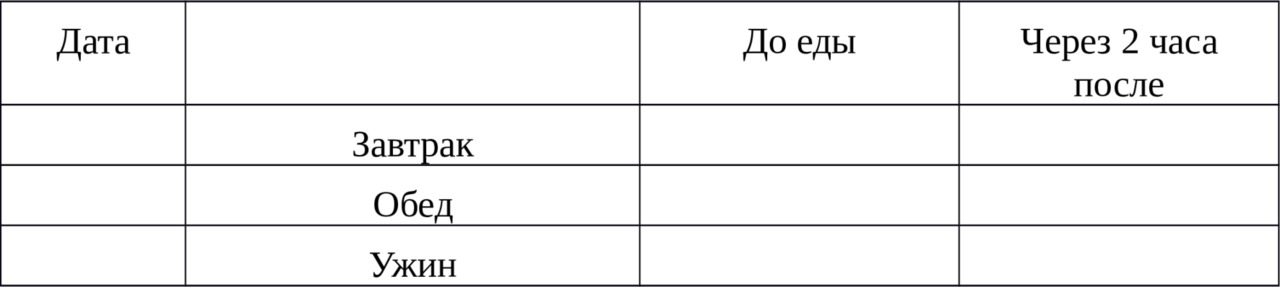
Все показатели, полученные при самоконтроле, а также информацию, касающуюся вашего рациона питания, физической активности и получаемой терапии, необходимо заносить в дневник и показывать врачу при каждом посещении!!! Если вы хорошо владеете компьютером, существуют программы, позволяющие считывать показания с вашего глюкометра в компьютер, добавлять туда другую информацию и таким образом вести электронный дневник.
Как часто проводить самоконтроль?
Частота проведения самоконтроля зависит от множества факторов: режима терапии, образа жизни и др. Это абсолютно индивидуальная схема, которая разрабатывается совместно с вашим лечащим врачом.
Общие правила к проведению самоконтроля
В дебюте заболевания при подборе или при изменении схемы сахароснижающей терапии необходимо контролировать уровень глюкозы в крови ежедневно как минимум 2–3 раза в день: перед основным приемом пищи и через 2 часа после него. В течение двух недель необходимо записывать результаты в дневник самоконтроля для обсуждения полученных результатов с вашим лечащим врачом. В дальнейшем при адекватном лечении частота измерений обычно сокращается до нескольких определений в неделю, но обязательно в разное время суток: например, в понедельник перед завтраком, через 2 часа после завтрака, далее в среду или четверг перед обедом, через 2 часа после обеда и т. д. В некоторых случаях требуется измерение в ночное время с 2 до 4 часов.
Ситуации, при которых необходимы дополнительные измерения:
• занятия спортом;
• путешествия;
• симптомы гипогликемии;
• сопутствующие заболевания (чаще воспалительного характера);
• перед началом вождения автомобиля.
Полагаться на свои ощущения в попытках достижения нормального уровня глюкозы в крови нельзя. Во-первых, большинство людей не ощущают разницы между уровнями гликемии в пределах от 4 до 13 ммоль/л. Во-вторых, люди с диабетом, плохо компенсированные в течение длительного времени, адаптируются к гипергликемии и чувствуют себя удовлетворительно, а снижение содержания глюкозы в крови воспринимают на первых этапах лечения как гипогликемию.
Важно!!! Хорошее самочувствие человека далеко не всегда соответствует хорошей компенсации диабета.
Состояние, при котором значение глюкозы в крови постоянно поддерживается близким к нормальному, называется компенсацией диабета. Состояние с постоянно повышенным уровнем глюкозы в крови или периоды его повышения — декомпенсацией.
Проводя самоконтроль, вы сможете
• определить, достигли ли вы целей лечения сахарного диабета;
• оценить эффективность подобранного медикаментозного и немедикаментозного лечения (питания, физической активности);
• самостоятельно или при помощи врача произвести своевременную коррекцию сахароснижающей терапии, изменить рацион питания и физическую активность;
• оценить, как сделанные изменения влияют на контроль сахарного диабета.
В целом вы станете активным участником лечебного процесса, будете разбираться в том, что с вами происходит, и управлять ситуацией.
Гликированный гемоглобин
При посещении вашего лечащего врача (эндокринолога) в записи амбулаторной карты после постановки диагноза сахарный диабет у каждого пациента подбирается рекомендуемый уровень гликированного гемоглобина (с учетом возраста, сопутствующих заболеваний, наличия осложнений и т. д.). Например: СД 2 тип (целевой гликированный гемоглобин меньше 7,0%) можно увидеть такую аббревиатуру — HbA1C. Этот показатель отражает «средний» уровень глюкозы за последние 2–3 месяца и позволяет выяснить компенсацию по диабету.
Давайте разберем, что это значит?
Если ваш целевой уровень меньше 6,5%, это значит, что показатели уровня глюкозы натощак в домашних условиях должны быть меньше 6,5 ммоль/л, через 2 часа после еды — до 8,0 ммоль/л.
При гликированном гемоглобине меньше 7,0%, глюкоза натощак должна быть ниже 7,0 ммоль/л, через 2 часа после еды — до 9,0 ммоль/л.
Если ваш индивидуальный уровень меньше 7,5%, то натощак уровень глюкозы должен быть ниже 7,5 ммоль/л, после еды — до 10 ммоль/л.
Глюкометры
Это приборы для определения уровня глюкозы в крови. Использование глюкометра не требует специального обучения. Необходимо перед применением внимательно прочитать инструкцию. С каждым годом разнообразие данных приборов увеличивается. Все они работают по одинаковому принципу: минимальная капля крови, от 5 до 45 секунд (в зависимости от марки), и вы увидите содержание глюкозы в крови на экране. Глюкометры отличаются между собой, прежде всего, методом проведения теста (электро- и фотохимические), скоростью определения, наличием или отсутствием специального кода, объемом памяти результатов и другими функциями. Принципиальное отличие заключается в том, как откалиброваны глюкометры: большинство приборов откалиброваны так, что прибор показывает уровень глюкозы не в цельной крови, а в плазме. Уровень в плазме на 12% выше, чем в капиллярной крови. Это объясняет расхождение в показателях, если вы измеряете дома глюкозу крови разными глюкометрами.
Для взятия крови рекомендуется пользоваться специальными ланцетами. Существуют устройства для автоматического прокола кожи ланцетами, которые имеют регулируемую глубину прокола. Главное, чтобы игла имела круглое сечение, при этом травма кожи гораздо меньше, укол менее болезненный, и ранка быстрее заживает. Перед проколом пальца необходимо вымыть руки (желательно теплой водой — это обеспечит приток крови) и насухо вытереть их. Обрабатывать кожу спиртом при домашнем контроле не рекомендуется! Наименее болезненными местами для получения капли крови являются боковые поверхности дистальных фаланг 2–5 пальцев. Ланцеты необходимо менять, чтобы предотвратить травмирование тканей тупыми иглами и инфицирование.
Нельзя использовать тест-полоски, если они подвергались воздействию низких или высоких температур; с истекшим сроком годности; хранившиеся в открытой упаковке.
Большинство современных глюкометров могут быть соединены с компьютером, после чего с помощью специальных программ показатели глюкометра обработаны и представлены в удобном виде.
Разберем подробнее основные характеристики, на которые стоит обращать внимание при выборе глюкометра на примере системы самоконтроля Selfy Check (Primе, Regular):
• Высокая точность измерений ГОСТ Р ИСО 15197—2015.
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.