
Бесплатный фрагмент - Интерпретация ЭКГ: алгоритмы и векторный анализ



ПРЕДИСЛОВИЕ
Эта книга — дань глубокого уважения к моим учителям: Георгию Ивановичу Эсаулову, Элеоноре Степановне Мелик-Аббасовой, Виктору Александровичу Дудко. Все электрокардиограммы, иллюстрирующие книгу, взяты из моего архива или предоставлены участниками группы proЭКГ в Фейсбуке и подвергнуты минимальной редакции. Идя навстречу пожеланиям участников группы, каждая ЭКГ сопровождается более или менее подробным заключением.
Я постарался максимально снабдить описываемые паттерны схемами их векторного анализа, считая, что векторная природа формирования электродвижущей силы сердца оптимальным образом способствует анализу и интерпретации ЭКГ. Схемы Льюиса, иллюстрирующие распространение возбуждения по проводящей системе сердца, способствуют пониманию зарегистрированных на ЭКГ нарушений ритма.
Анализируя и интерпретируя ЭКГ в своей повседневной практике (нисколько не «расшифровывая» их), я пользуюсь несколькими достаточно простыми правилами. Первое — руководствоваться пошаговым алгоритмом анализа. Второе — «прошагать» циркулем все зубцы и интервалы на предоставленной ЭКГ во всех отведениях, отнюдь не пытаться провести анализ по 3-6-ти отведениям. Третье — обращать внимание на все несоответствия в зубцах и интервалах нормальному ходу возбуждения в миокарде. Четвертое — если какой-то паттерн или феномен можно объяснить единственным образом — не стараться найти этому феномену второе объяснение, то, что называется «бритва Оккама». Пятое — не пытаться использовать для интерпретации ЭКГ «альтернативную» электрофизиологию, «я художник — я так вижу».
Глава 1. Электрофизиология проводящей системы сердца
Первая электрограмма — запись электрических биопотенциалов сердца с поверхности тела была получена Воллером в конце 19 века. Инерционный капилярный электрометр Липпмана позволил зарегистрировать кривую, на которой определялись волны A, B, C и D предсердного и желудочкового происхождения.
Вилем Эйнтховен произвел математические преобразования полученной кривой, получив кривую, близкую к современно электрокардиограмме, а чтобы отличить волны и зубцы от рисунка, зарегистрированного электрометром, начал обозначения с буквы Р. Струнный гальванометр с фоторегистрацией позволил Эйнтховену получить качественную запись ЭКГ и Нобелевскую премию по медицине в 1924 году.
Перефразируем летопись «откуда есть пошла электрокардиограмма»? Вестимо — от клетки, в которой начинаются биоэлектрические процессы. Микроэлектродная техника позволила зарегистрировать внутри и внеклеточные потенциалы. Клеточная мембрана заряжена отрицательно внутри клетки и положительно снаружи. Эти различия обусловлены разницей ионного состава внутри и вне клетки и разницей внутри- и внеклеточной концентраций ионов Na, K, Ca, Cl
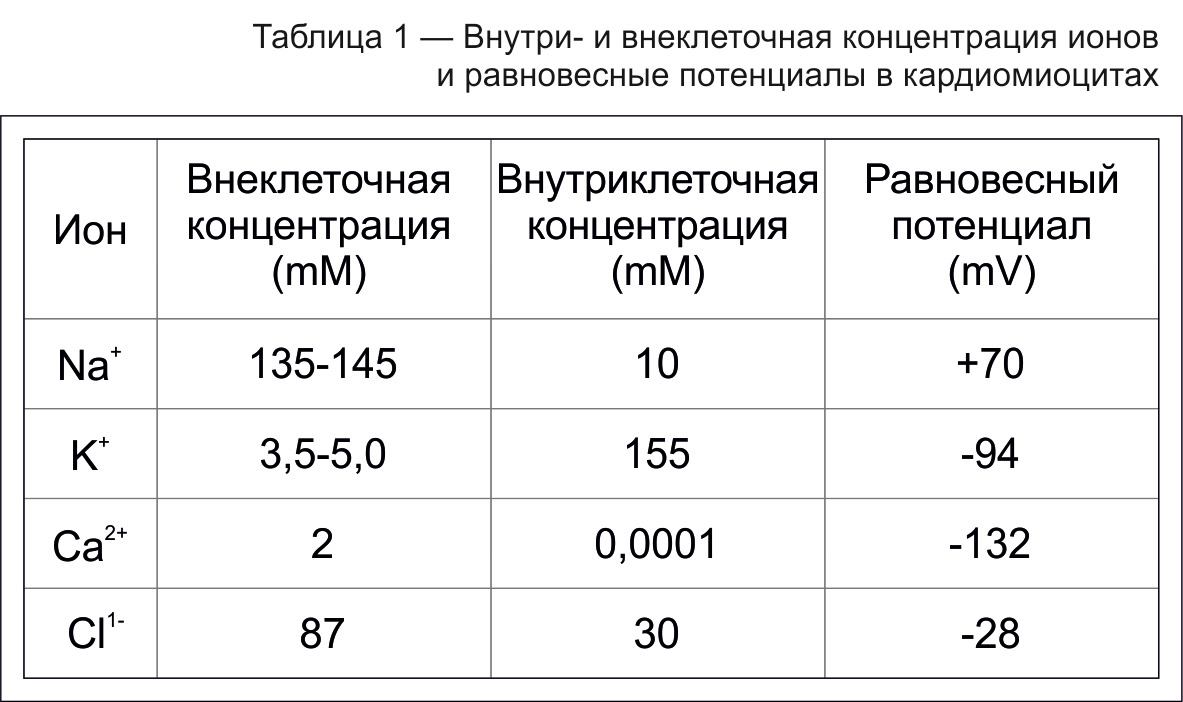
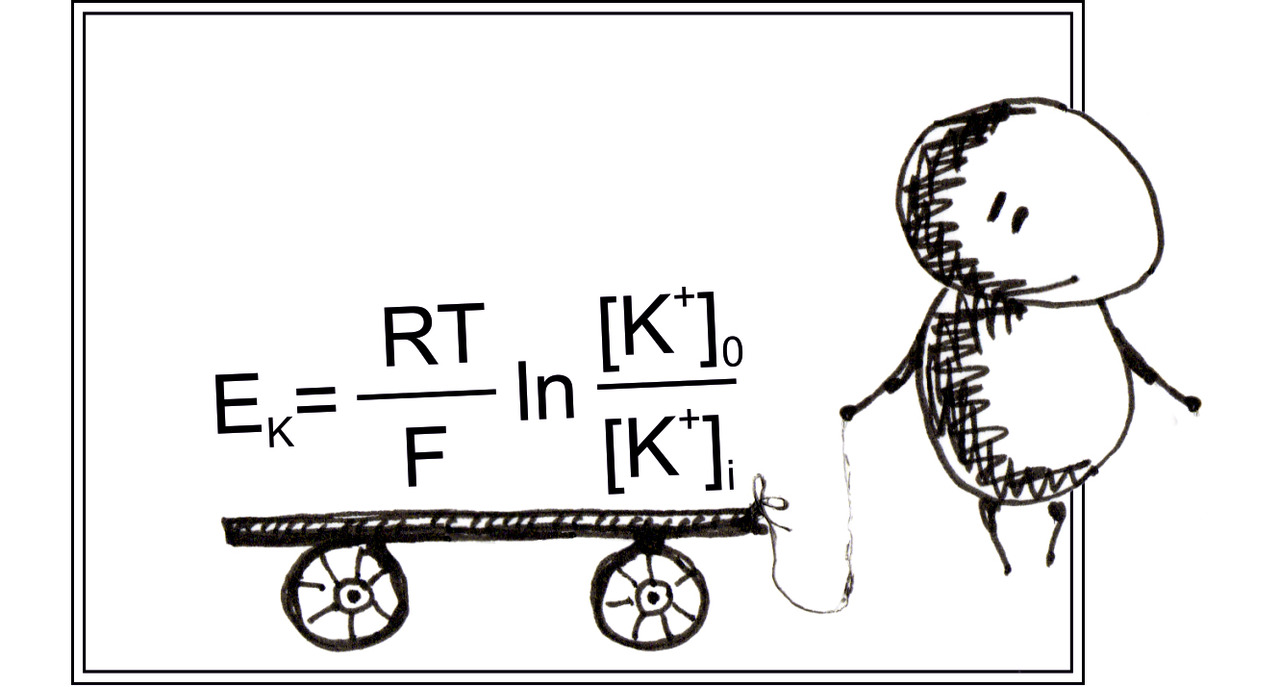
Согласно закона Нернста электрический потенциал раствора зависит от концентрации ионов.
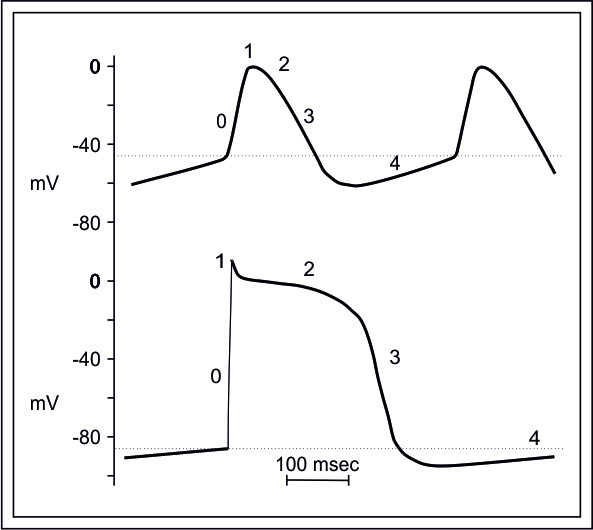
Регистрация наружной электрограммы клетки позволяет зарегистрировать трансмембранный потенциал действия (ТПД или ПД). Состояние равновесия или покоя (фаза 4) сменяется скачком потенциала амплитудой приблизительно 90 мВ и сменой заряда внутренней поверхности мембраны на положительный (фаза 0 ПД — деполяризация), после чего положительный потенциал быстро снижается (фаза 1 ПД), далее — плато (фаза 2 ПД) и снижение потенциала до начального уровня (фаза 3 ПД).
Фазы 1-2-3 ПД описывают процесс реполяризации, восстановление первоначального равновесия потенциалов — фаза 4 ПД. Сократительные клетки рабочего миокарда деполяризирутся, испытывая внешнее воздействие, в клетках пейсмейкерах в фазу покоя (фаза 4 ПД) потенциал увеличивается до порогового значения, при достижении которого наступает спонтанная деполяризация мембраны клетки.
Обеспечивают процессы деполяризации и реполяризации клетки трансмембранные ионные токи. Каждой фазе соответствуют входящие в клетку и выходящие из клетки токи Na, K, Ca.
Ионные токи изучаются на фрагменте клеточной мембраны, которая изолируется с помощью специальной микропипетки. Методика даёт возможность контролировать разность потенциалов между сторонами мембраны и помещать её в среду с определённым химическим составом. В этих контролируемых условиях измеряются ионные токи, проходящие через мембрану, что позволяет делать выводы о том, как ионные каналы реагируют на электрическое и химическое воздействие. Метод чувствителен, позволяет наблюдать поведение и химические превращения единичных молекул, взаимодействующих с мембраной экспериментальные протоколы, позволяют измерять характеристики ионных каналов оптимальным образом.
Ионные каналы — белки, которые выполняют функцию мембранных пор, они формируют отверстия, сквозь которые могут проходить ионы. Мембранные каналы селективны — проницаемы только для определённых ионов. Селективность обусловлена радиусом пор и распределением заряженных функциональных групп в них. Существуют каналы, селективно пропускающие ионы натрия (натриевые каналы), а также калиевые, кальциевые и хлорные каналы. Для каждого вида ионов существует несколько видов каналов
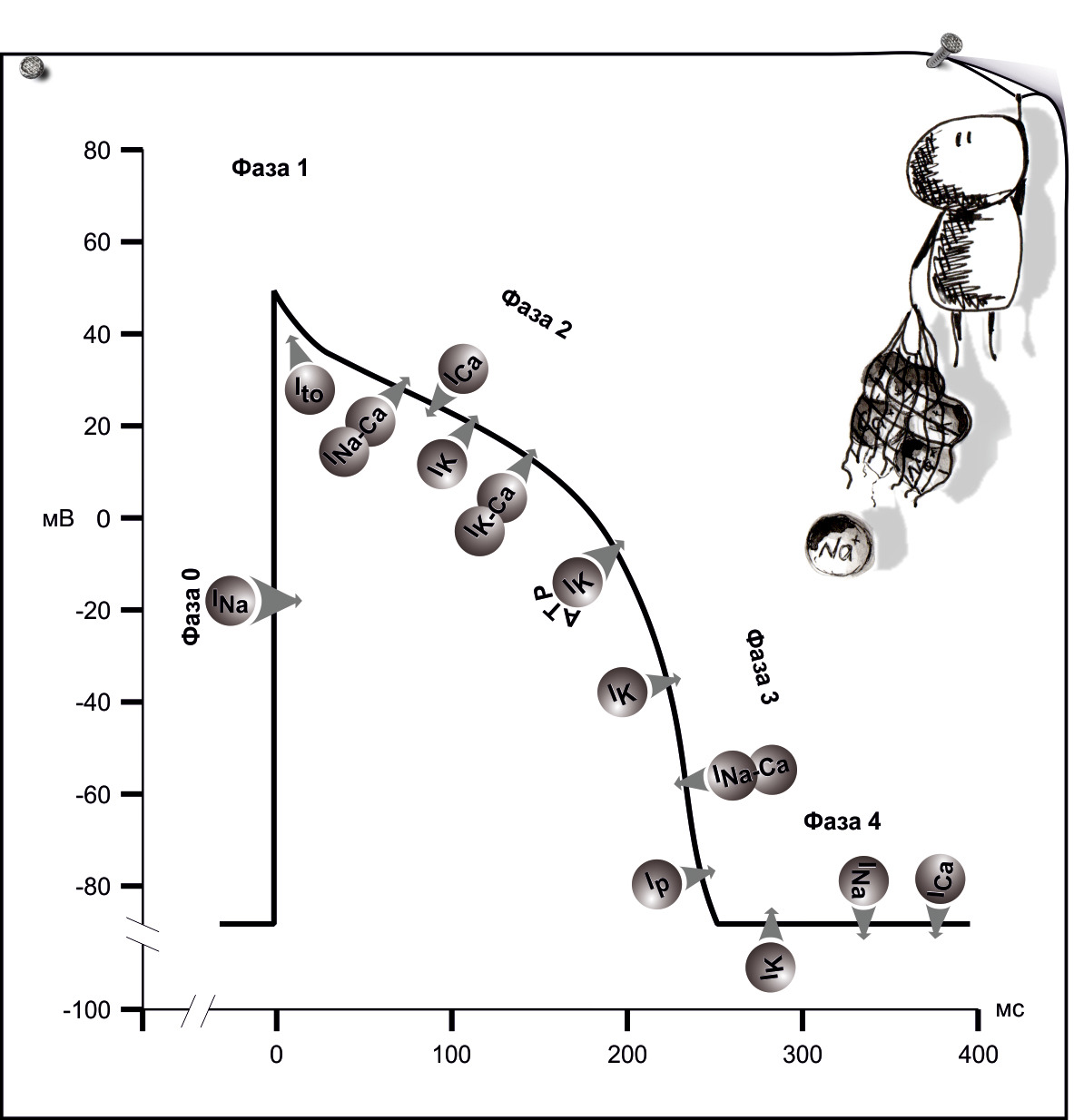
Потенциал-активируемые каналы чувствительны к потенциалу на мембране. K-, Na-, Ca- каналы отвечают за формирование ПД, они открываются и зпеоываются при достижении определенного электрического потенциала на мембране. Активация или деактивация канала означает возрастание или снижение вероятности открытия канала, но не увеличение или уменьшение времени открытого состояния канала.
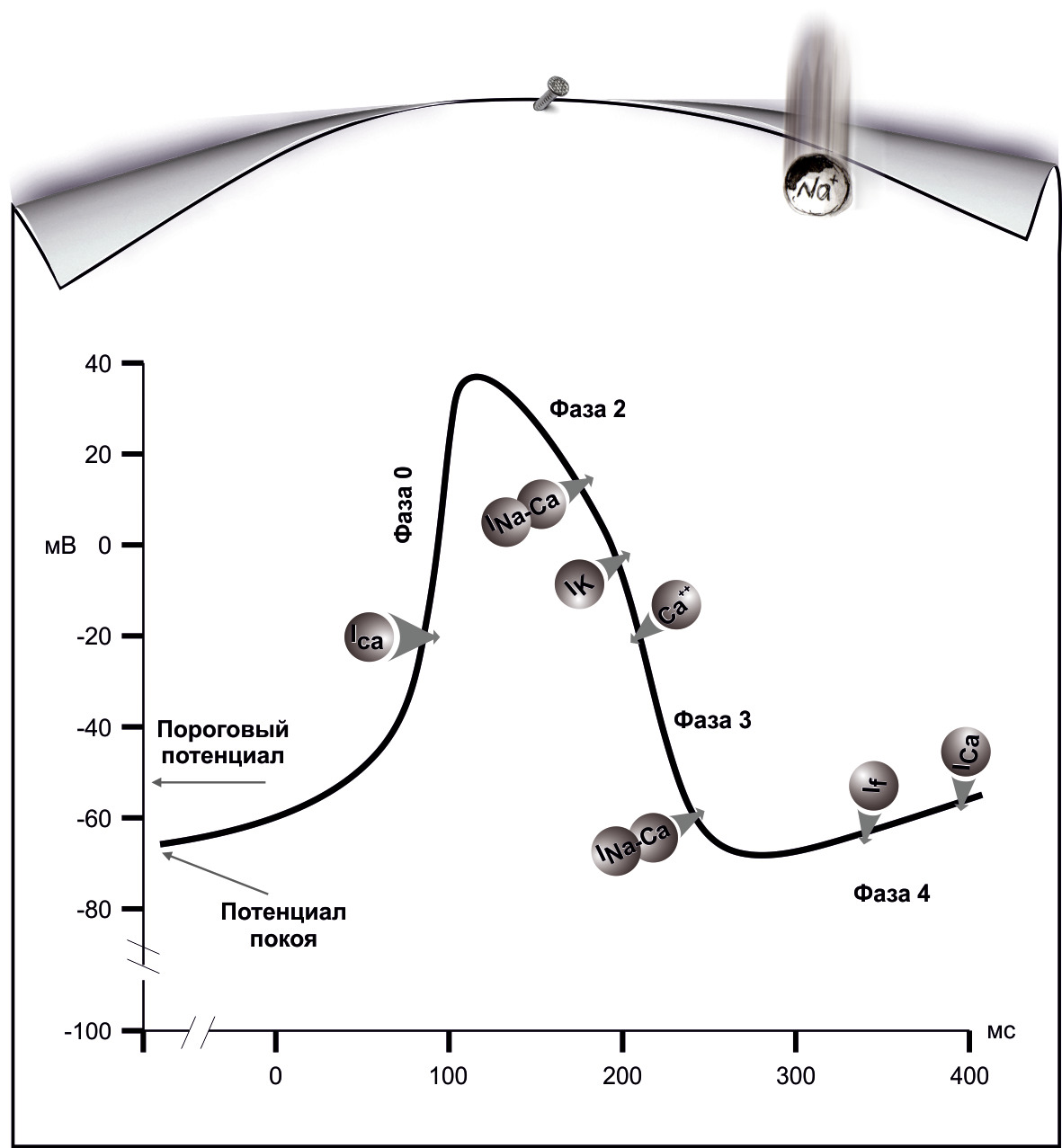
Процессы трансмембранного движения ионов активные, т. е. происходят через специализированные ионные каналы против осмотического градиента, требуют затрат энергии (АТФ).
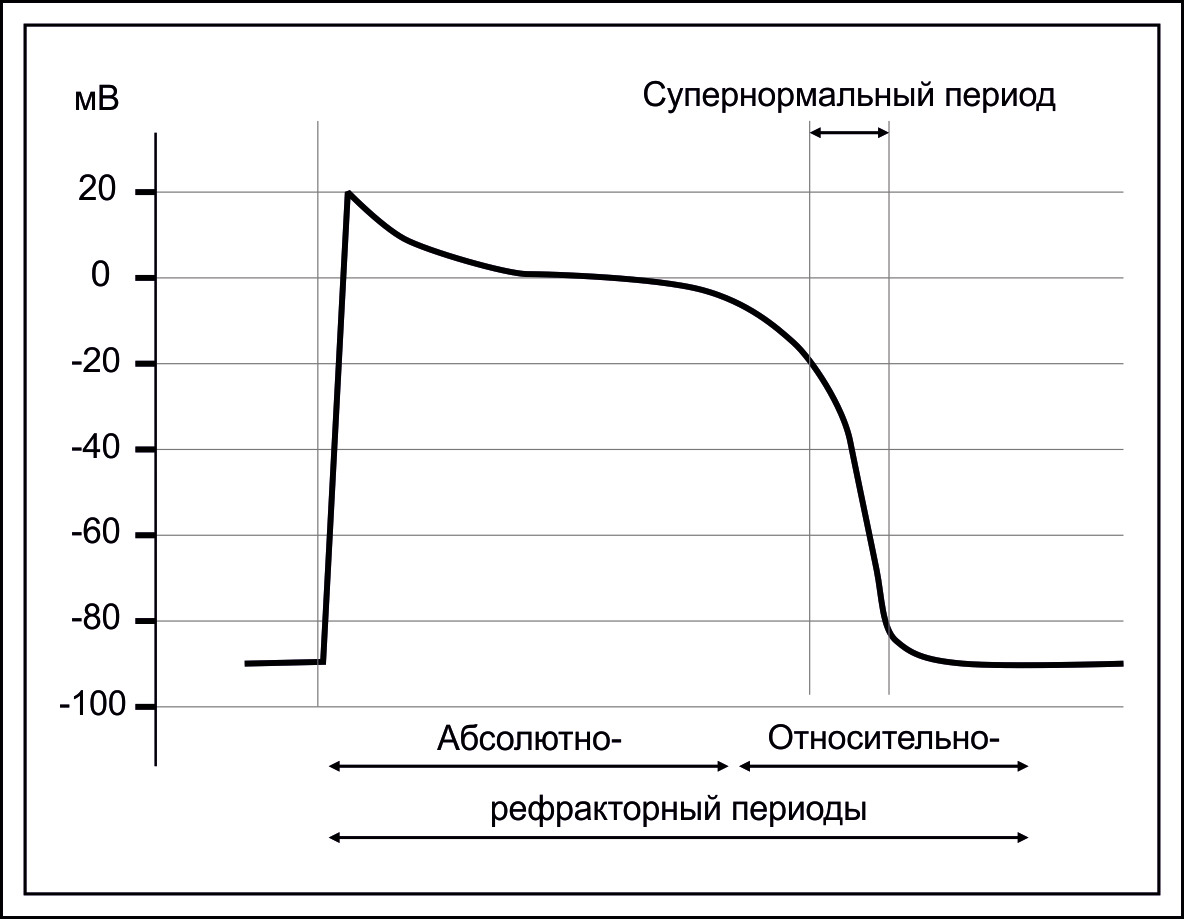
В фазу 0 (деполяризация) потенциала действия клетка не способна ответить на дополнительное возбуждение. В периоды времени фазы 1, 2 и 3 ПД отмечаются абсолютный и относительный рефрактерный периоды клетки, когда кардиомиоцит неспособен ответить на возбуждение извне. В короткий супернормальный период (в фазу 3 ПД) кардиомиоцит способен к сильному и быстрому ответу на внешнее возбуждение.
Возбуждение клетки и её деполяризация приводит к формированию диполя — пары из отрицательного и положительного заряда. Распространение возбуждения (фронт возбуждения) проходит в направлении от минуса к плюсу, вектор диполя совпадает с вектором распространения возбуждения. В 3D объекте (сердце) одномоментно возникает и распространяются множество диполей, векторы которых складываются в суммарную электродвижущую силу (ЭДС) сердца и могут быть зарегистрированы чувствительным прибором с поверхности тела.
Сердце человека — мощная мышца. При синхронном возбуждении множества волокон сердечной мышцы в среде, окружающей сердце, возникает ток, который на поверхности тела создает разности потенциалов в несколько мВ. Эта разность потенциалов регистрируется при записи электрокардиограммы.
Моделировать электрическую активность сердца можно с использованием теории диполя. Дипольное представление о сердце лежит в основе теории, согласно которой в сердце при возбуждении возникает вектор ЭДС с дипольным моментом, который изменяет свое положение и точку приложения за время сердечного цикла.
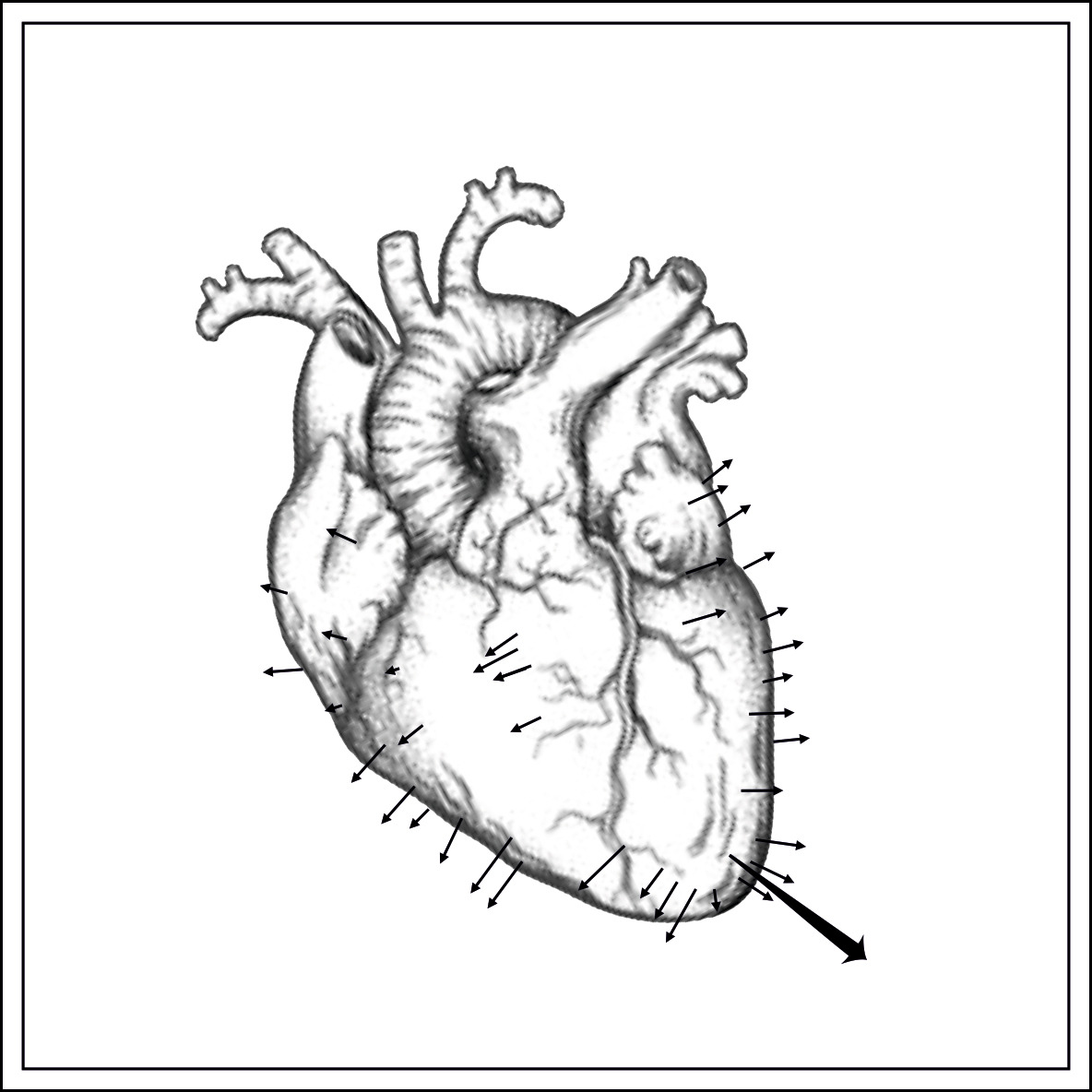
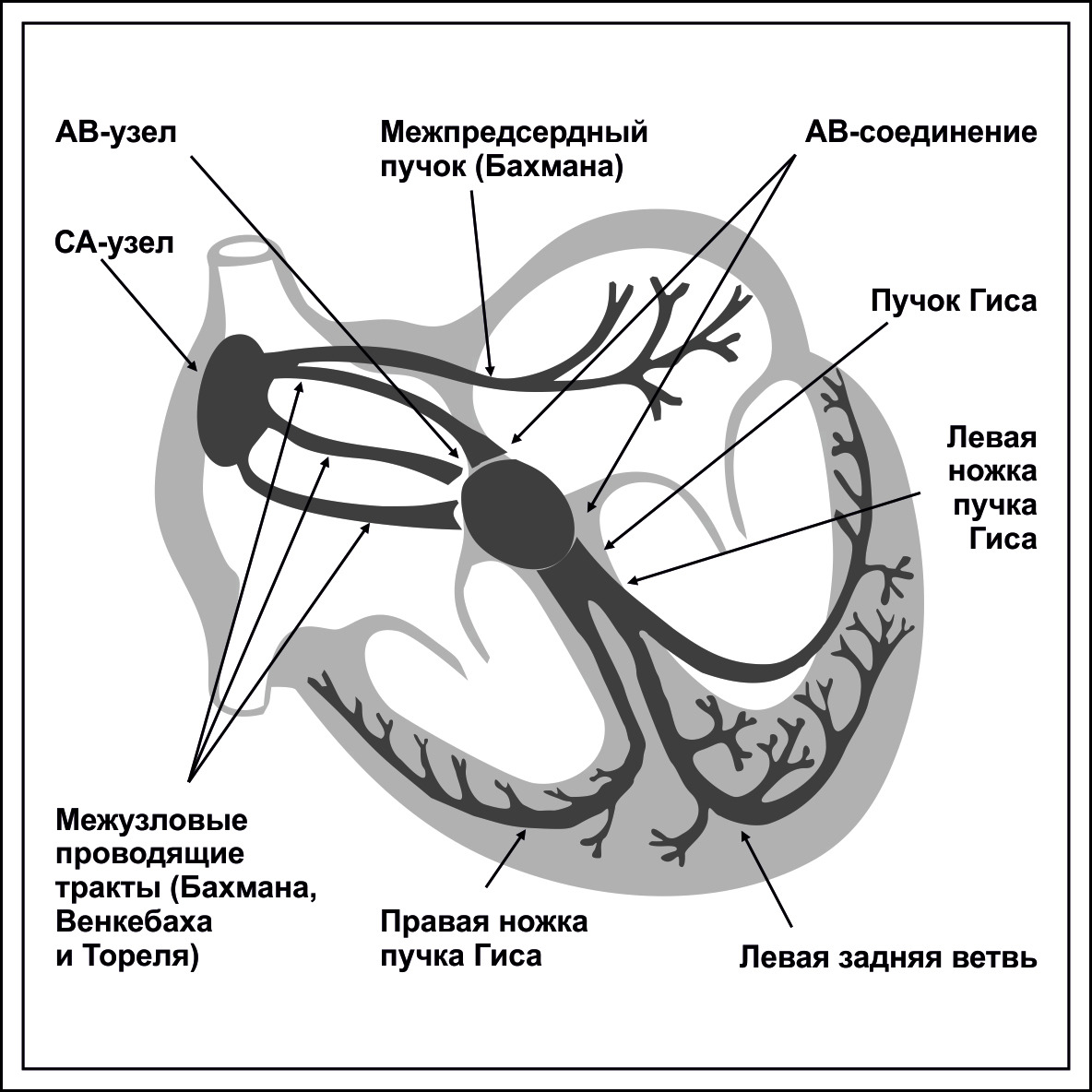
Около устья верхней полой вены в правом предсердии расположен синусовый узел — генератор возбуждения сердечной мышцы, пейсмейкер. Синоатриальный тракт соединяет СУ с правым предсердием. От правого предсердия к левому пролегает межпредсердный тракт Бахмана.
Второй физиологический узел, атриовентрикулярный, расположен в верхней части межжелудочковой перегородки. СУ и АВ-соединение соединяют три пучка проводящих волокон —
передний пучок Бахмана (не путать с межпредсердным трактом Бахмана), пучок Венкебаха в средней части межпредсердной перегородки и пучок Тореля, который идет по задней стенке межпредсердной перегородки. АВ соединение в нижней части переходит в общий ствол ножки Гиса, от которой отходит сначала правая ножка, далее левая ножка «выпускает» передне-верхнюю ветвь, затем задне-нижнюю ветвь. Пучки Гиса (правый и два левых) переходят в волокна Пуркинье, сетью охватывающие рабочие кардиомиоциты миокарда.
Анатомия проводящей системы обеспечивает нормальный физиологический ход процесса возбуждения сердца: генерацию сердечного импульса в СУ, передачу возбуждения с некоторой задержкой в синоатриальном тракте, передачу возбуждения от правого предсердия к левому и от СУ к АВ-соединению, в котором также осуществляется задержка и частотная фильтрация импульсов (АВ-соединение не пропускает через себя импульсы с частотой, более 220—250 имп/мин).
В желудочки импульс передается по ножкам (пучкам) Гиса — в правый желудочек по правой ножке, межжелудочковой перегородке и передней стенке с верхушкой левого желудочка — по передне-верхней ветви ЛНПГ, задняя стенка и основание сердца возбуждается по задне-нижней ветви ЛНПГ.
Пучки Гиса передают возбуждение волокнам Пуркинье, сеть волокон, охватывая сократительные клетки, обеспечивает возбуждение кардиомиоцитов.
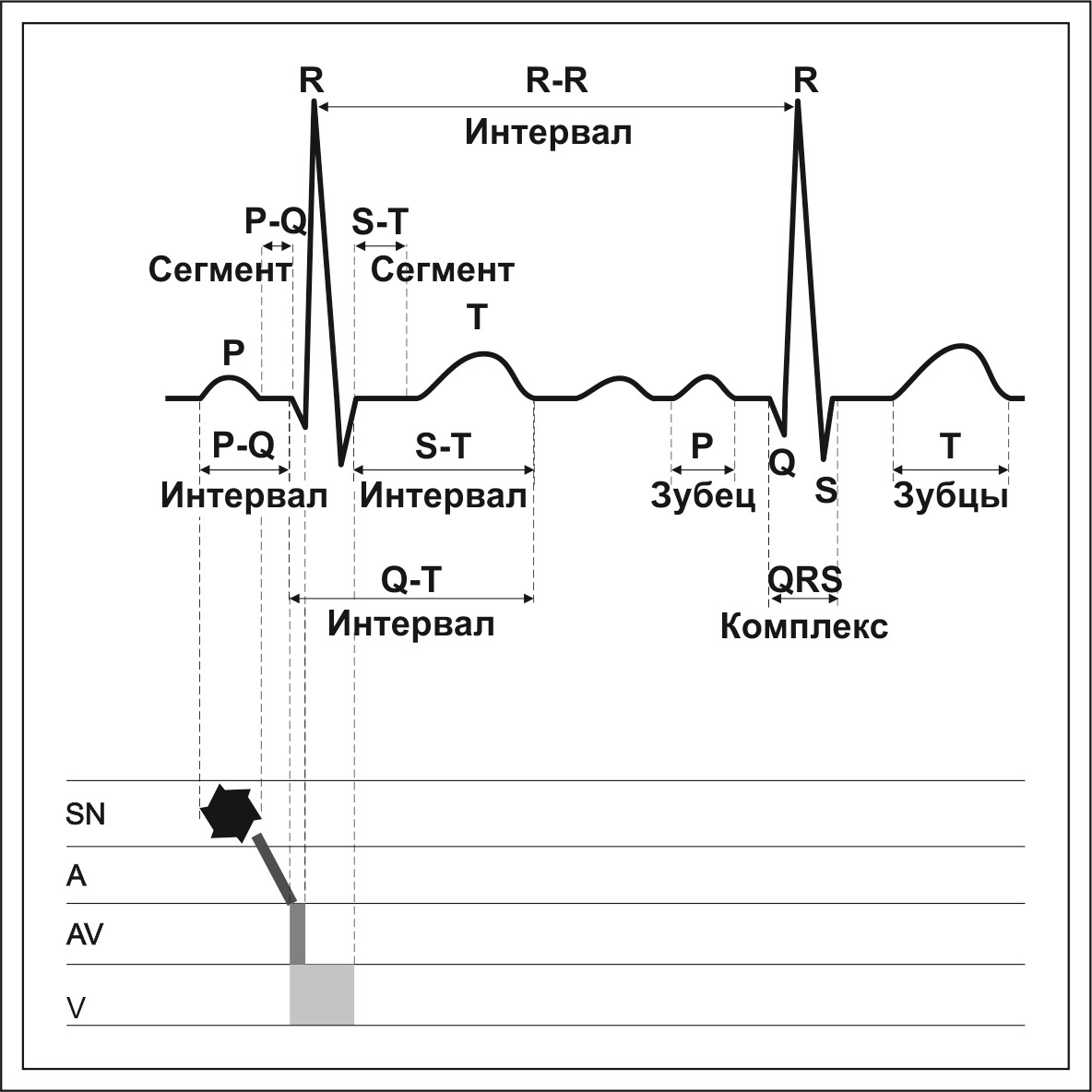
Любое отведение ЭКГ регистрирует изменения напряжения биопотенциалов во времени, при этом регистрируется кривая, в которой выделяют зубцы P,Q,R,S,T,U.
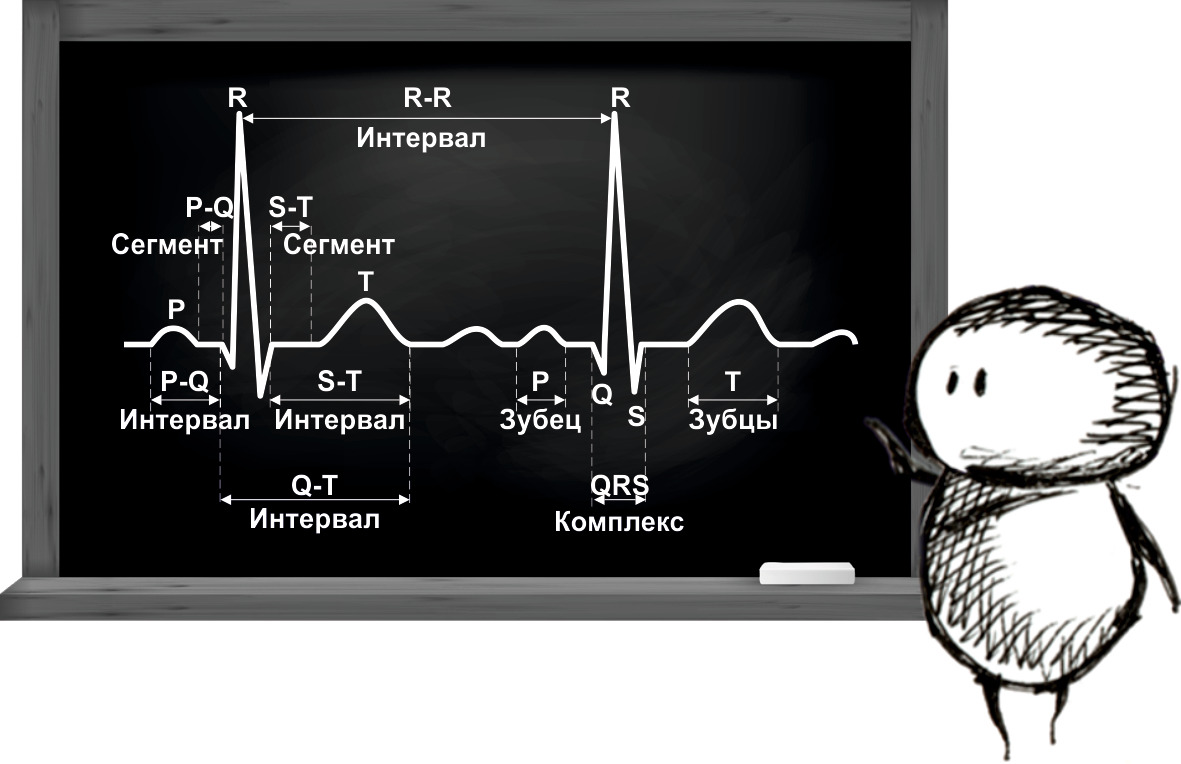
Выделяют интервалы PQ и QT, сегменты ST и TP, а также желудочковый комплекс QRS. Интервалы включают в себя зубцы ЭКГ, сегменты измеряются, исключив длительность зубцов. Для зубцов измеряют их амплитуду в мм или мВ и длительность в сек или мсек (мс). Интервалы и сегменты измеряются в сек и определяется их положение относительно изоэлектрической линии, за изолинию принимается сегмент ТР, следующий за измеряемым комплексом. Важным для измерения и оценки ЭКГ является также интервал RR (сек), на его измерении основано определение частоты сердечных сокращений (ЧСС). Все измерения должны производиться на скорости лентопротяжного механизма не менее 50 мм/сек (используются также скорости 100 и 250 мм/сек, но почти исключительно при электрофизиологических исследованиях). Измерения временных интервалов на скорости лентопротяжки 25 мм/сек допускается при автоматическом (машинном) анализе ЭКГ.

Комплекс зубцов электрокардиограммы начинается с зубца Р, отражающего возбуждение предсердий, правая часть зубца Р — правое, левая часть — левого предсердия. Амплитуда зубца Р является отражением массы миокарда предсердий, длительность зубца Р отражает массу миокарда и/или время распространения импульса возбуждения от правого до левого предсердия.
Длительность интервала PQ отражает время распространения возбуждения от синусового узла до АВ соединения.
Комплекс QRS — деполяризация желудочков, зубец Q — возбуждение межжелудочковой перегородки, зубец R — свободные стенки левого желудочка, зубец S — преимущественно основание сердца. Соотношения зубцов R и S зависят от локализации отведений, в которых эти зубцы регистрируются.
Сегмент ST, зубцы Т и U отражают процесс реполяризации желудочков.
Падающими костяшками домино А. Байес де Луна отлично проиллюстрировал принцип распространения возбуждения по проводящей системе сердца.
Клетки, обладающие автоматизмом, деполяризуются до критического уровня. За фазой реполяризации следует диастолическая деполяризация, начинающаяся по достижении максимального потенциала и приводящая к снижению мембранного потенциала до порогового уровня и возникновению потенциала действия.
Для клеток СА-узла характерен более высокий постоянный фоновый натриевый ток, препятствующий достижению равновесного калиевого потенциала. Мембранный потенциал низок, и быстрые натриевые каналы инактивированы.
В норме ритм сердечных сокращений задают лишь клетки синоатриального узла. Потенциал действия в них возникает под влиянием токов от возбужденных участков до того, как в результате их собственной медленной диастолической деполяризации их мембранный потенциал достигнет порогового уровня
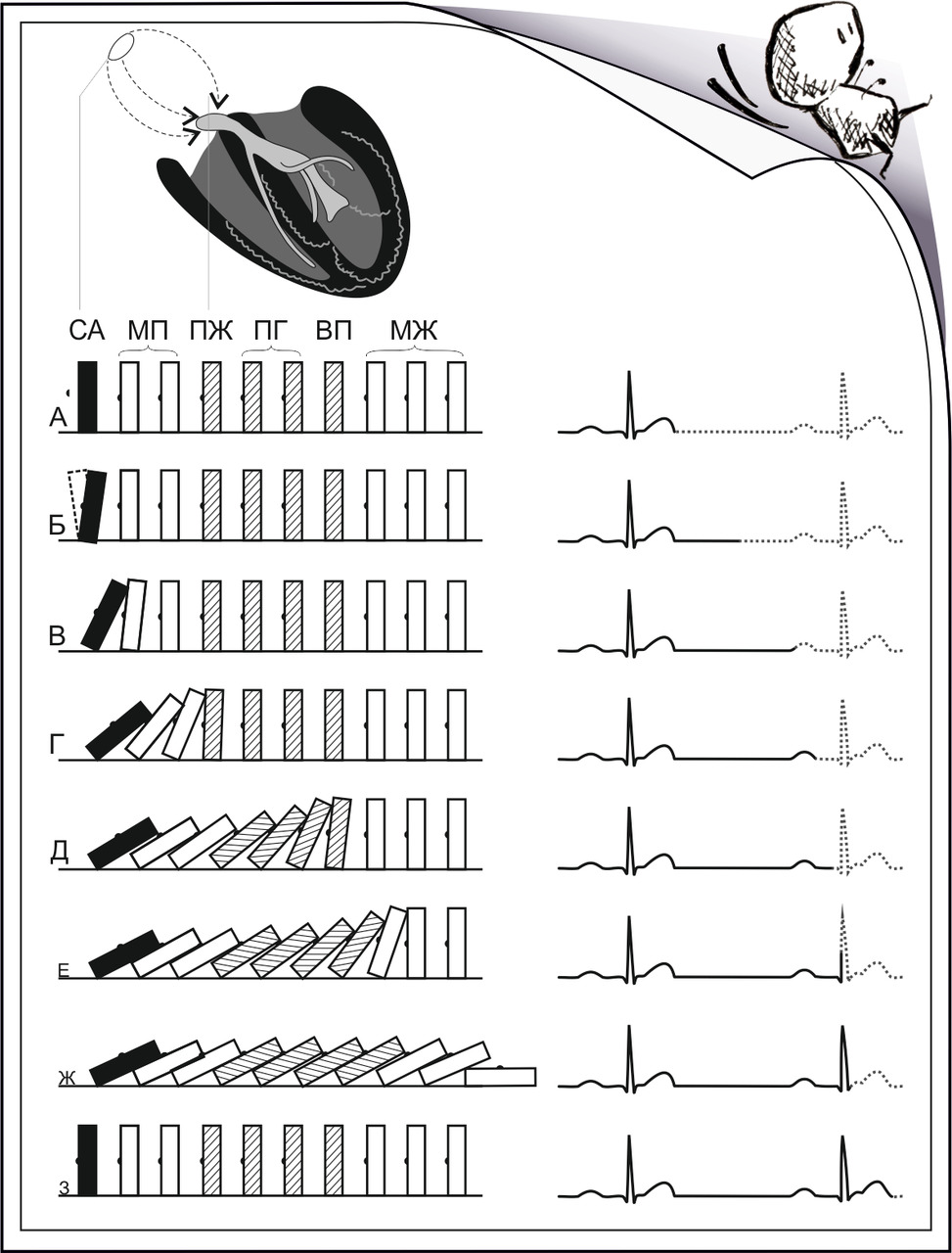
Еще в начале ХХ века Томас Льюис предложил использовать схемы распространения возбуждения для анализа аритмий и нарушений проводимости.
На схеме сверху вниз отмечаются отделы проводящей системы в которых отмечаются события, зарегистрированные на ЭКГ.

Глава 2. ЭКГ — регистрация вектора ЭДС сердца
Скалярные величины (площадь поверхности, температура, количество денег на банковской карте) направления не имеют. Скорость, сила, разность электрических потенциалов имеют не только величину, но и направление — это векторные величины. Электродвижущая сила (ЭДС) сердца — величина векторная, т.к. имеет не только значение (например амплитуда зубца R желудочкового комплекса 2,5 мВ), но и направление (например сверху вниз справа налево спереди назад). Лучше бы ее направление не описывать словами, а нарисовать на плоскостях в виде стрелки-вектора.
Вектор на плоскости (буду использовать привычные врачам фронтальную плоскость F, сагиттальную плоскость S и горизонтальную плоскость H) можно начертить в виде линии-стрелки, обозначив начало вектора и его конец.
Без определения на плоскости осей координат X. Y. Z рисунки векторов на плоскости смысла не имеют. Фронтальная плоскость образуется осями X Y, сагиттальная осями Y Z. горизонтальная — осями X Z.
Теперь вектор на плоскости получает значение (модуль), направления (откуда — куда) и его положение можно определить.
Зная отражения вектора на плоскостях (на трех плоскостях, хотя достаточно и двух) можно получить представление описываемого вектором процессаы 3D, т.е. в объеме.
Интересно, что параллельное перемещение осей координат не оказывает влияния ни на плоскость, ни на векторы, изображенные на этой плоскости.
Точно так же, параллельное перемещение вектора на плоскости с сохранением его величины (модуля) — это все тот же самый исходный вектор. И особенно интересно, что векторы на плоскости можно складывать и вычитать.
Сложение векторов. С векторами можно производить операцию векторного сложения, если на точку одновременно действуют две силы разных направлений, их результирующая сила может быть определена, как диагональ параллелограмма, построенного рассматриваемыми векторами.
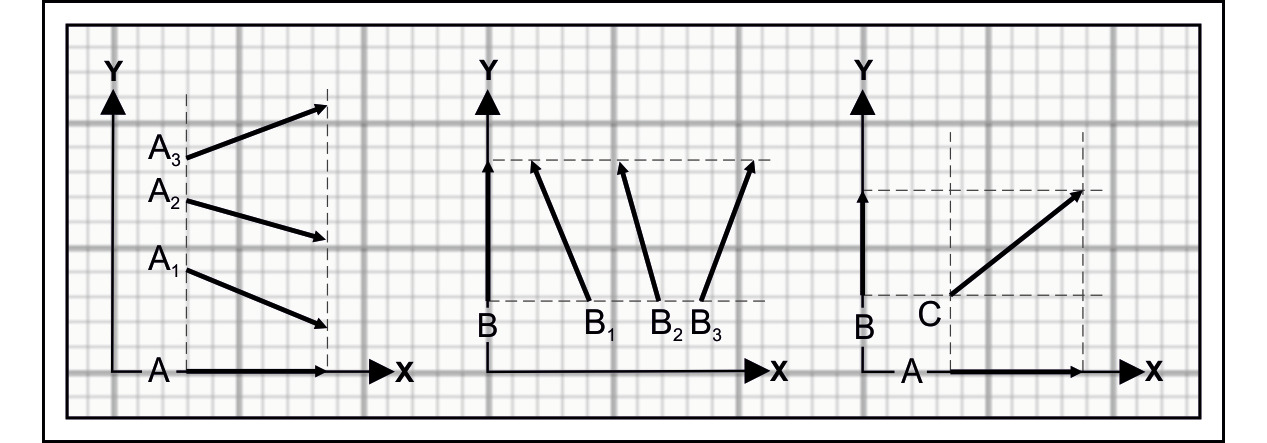
Отображение вектора на одной оси координат — вектор А на оси Х, вектор В на оси Y — не позволяет установить направление вектора на плоскости, отображению А могут соответствовать векторы А1, А2, А3, отображению В — векторы В1, В2, В3. Представление о направлении и значении вектора С можно получить исключительно из данных об отражении вектора на двух осях координат — А и В на осях X и Y.
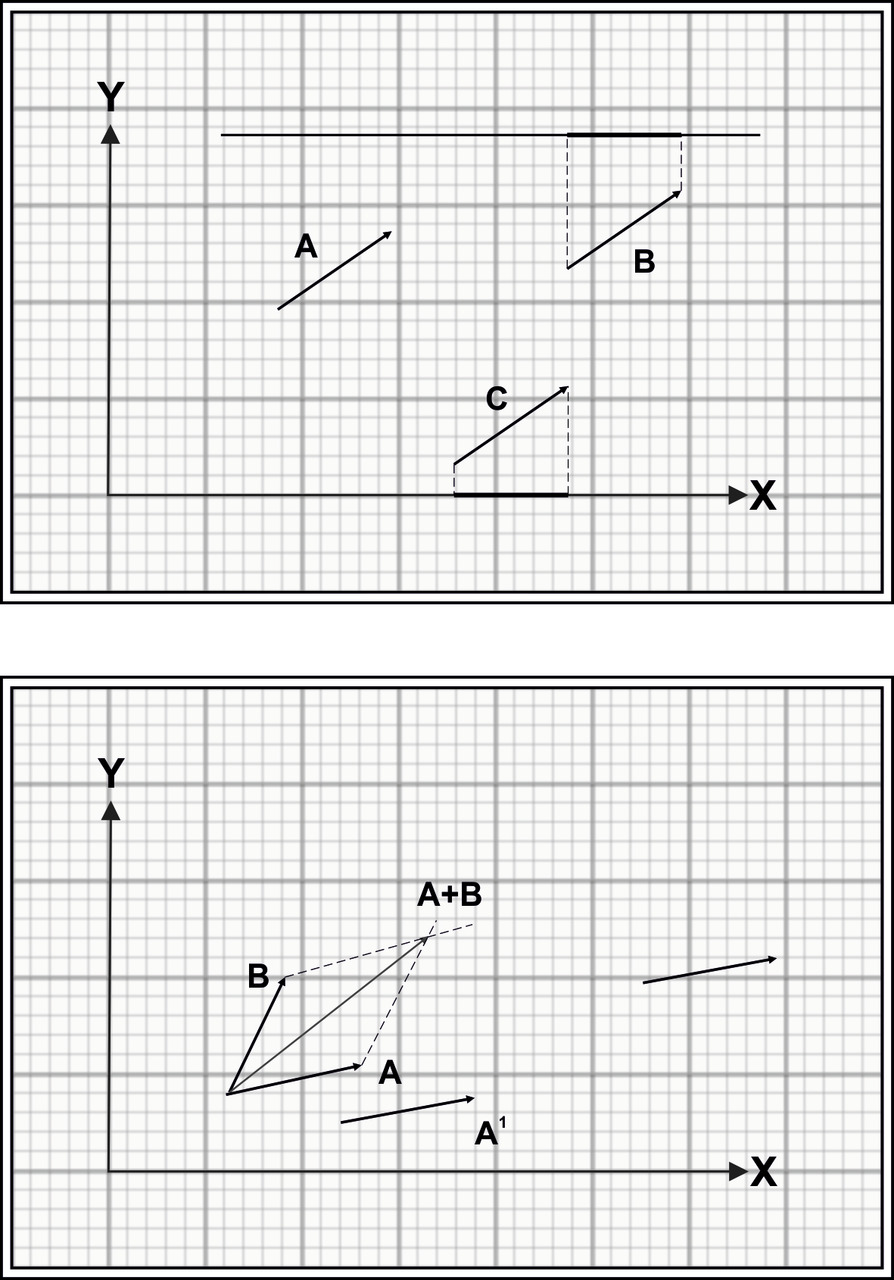
А если векторы исходят из одной точки — соединив их концы получим векторную петлю, следует только соблюдать временную последовательность хода векторной петли, обычно она описывается направлением «по часовой» или «против часовой». Векторная петля позволяет оценить значение и направление среднего вектора петли, начальный и конечный векторы, да вообще — любой моментный вектор, т.е. значение и направление вектора в любой определенный момент времени.
Двенадцать общепринятых стандартных отведений используются во всем мире. Биполярные отведения от конечностей были преложены В. Эйнтховеном
Красный электрод накладывается на правую руку, желтый — на левую руку, зеленый на левую ногу, черный электрод провода заземления накладывают на правую ногу.
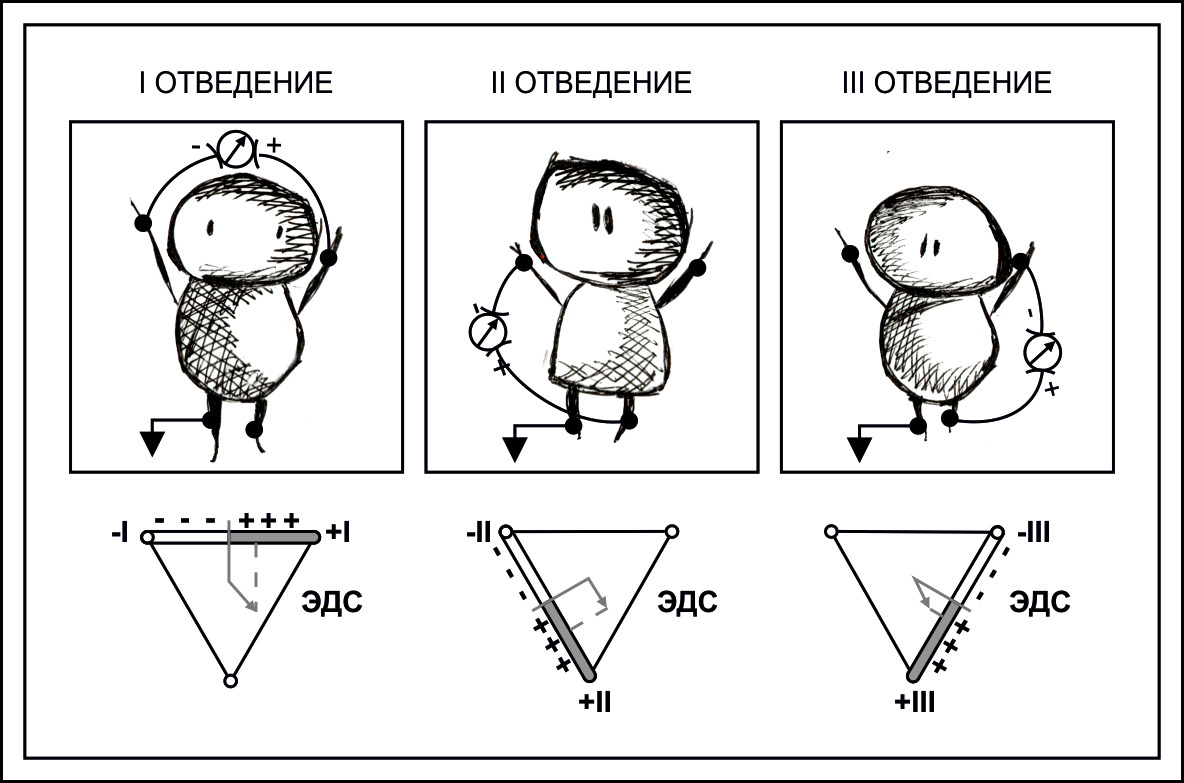
Коммутация полярностей осуществляется в аппаратах ЭКГ автоматически: I отведение красный (минус) и желтый (плюс) электроды, III отведение желтый (минус) и зеленый (плюс), II отведение красный (минус) и зеленый (плюс).
Усиленные отведения от конечностей были предложены Вильсоном, в качестве «униполярных» — объединенный электрод представлял условный ноль, относительного которого регистрируется ЭКГ в трех точках.
Голдбергер развил идею Вильсона, предложив в качестве объединенного электрода использовать противоположные пары электродов.
Отведение aVR от правой руки (плюс) и объединенный электрод формируется желтым и зеленым электродами. Отведение aVLот левой руки (плюс) формируется желтым электродом и объединенный — электродами красным и зеленым. Отведение aVF от левой ноги (плюс), объединенный «индифферентный» электрод желтым и красным электродами.
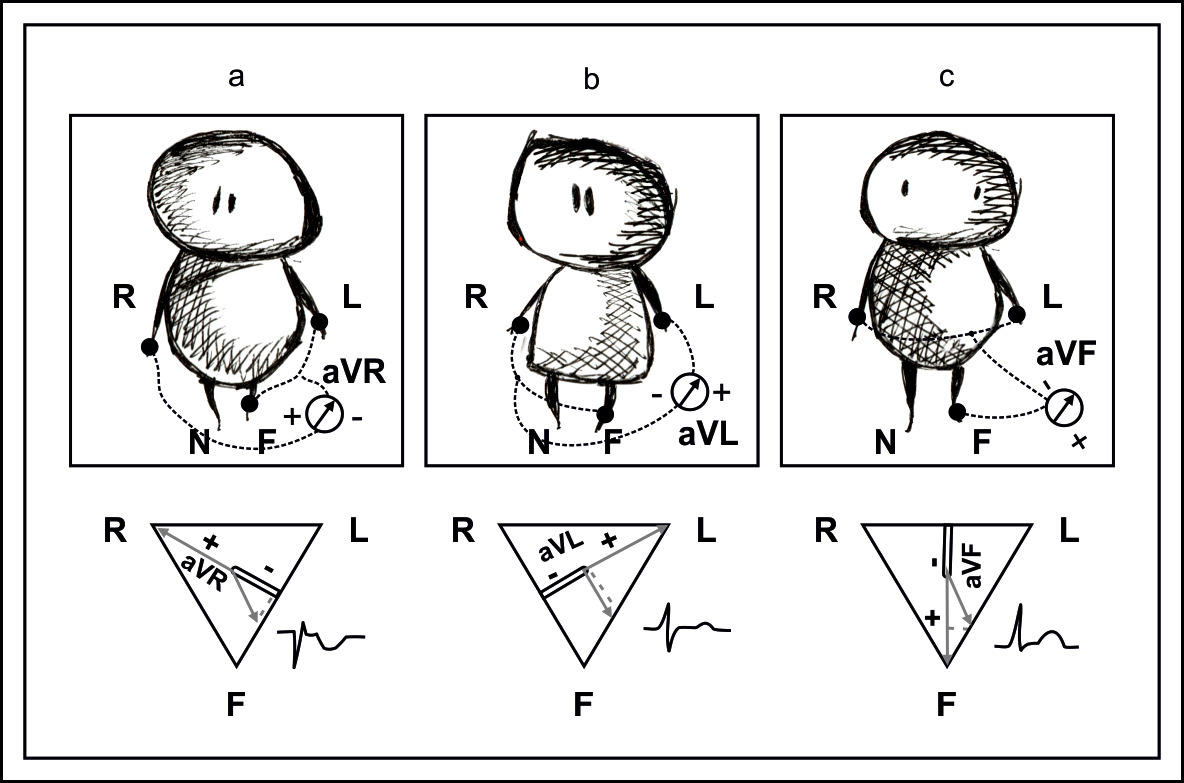
Грудные отведения формируются положительным грудным электродом, ноль формируется объединенным электродом от трех конечностей.
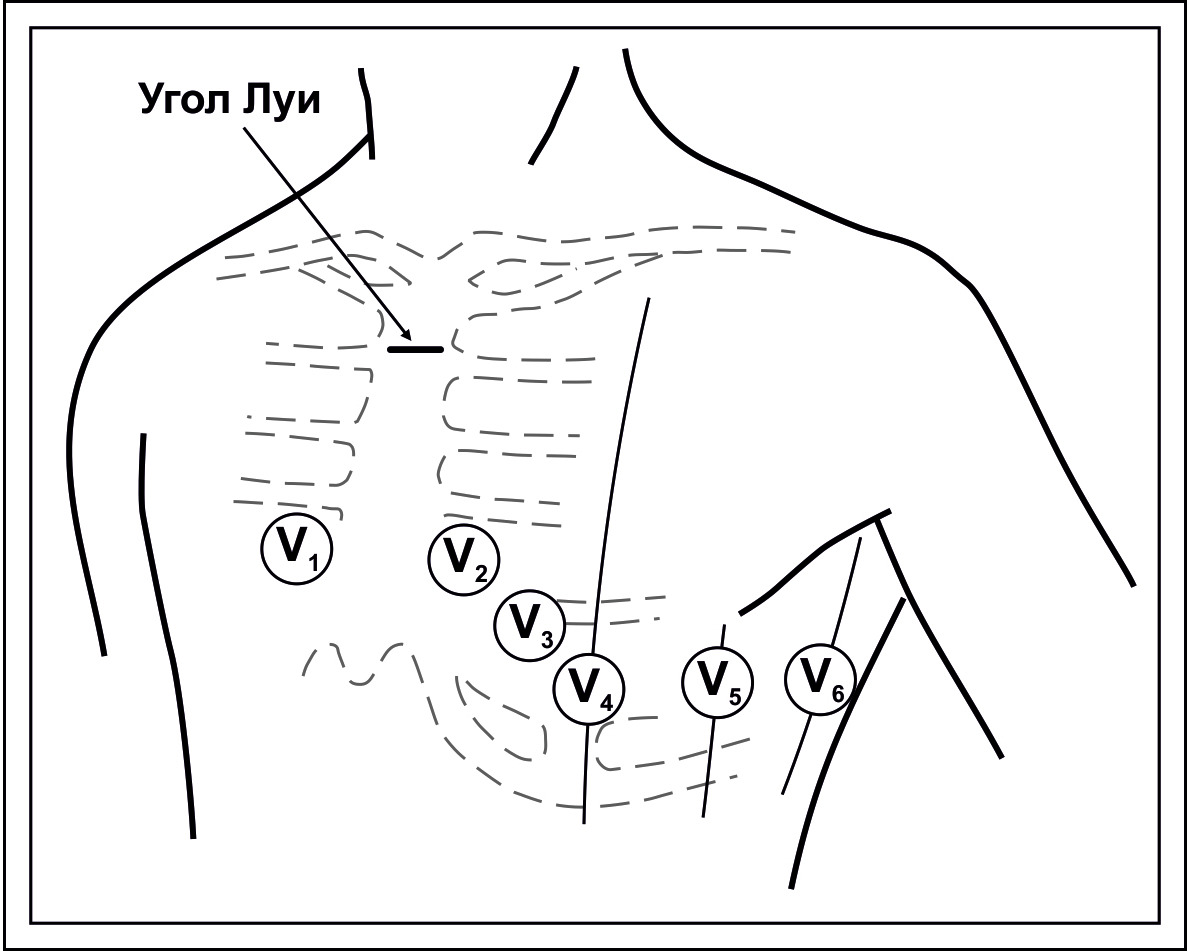
Грудные электроды последовательно или одновременно накладывается в следующих позициях:
V1 — электрод устанавливается в 4 межреберьи по правому краю грудины.
V2 — электрод устанавливается в 4 межреберьи по левому краю грудины.
V3 — электрод устанавливается посредине линии, соединяющей V2 и V4.
V4 — электрод устанавливается по среднеключичной линии в 5 межреберьи.
V5 — электрод устанавливается в 5 межоеберьи по передней подмышечной линии.
V6 — электрод устанавливается в 5 межреберьи по средней подмышечной линии.
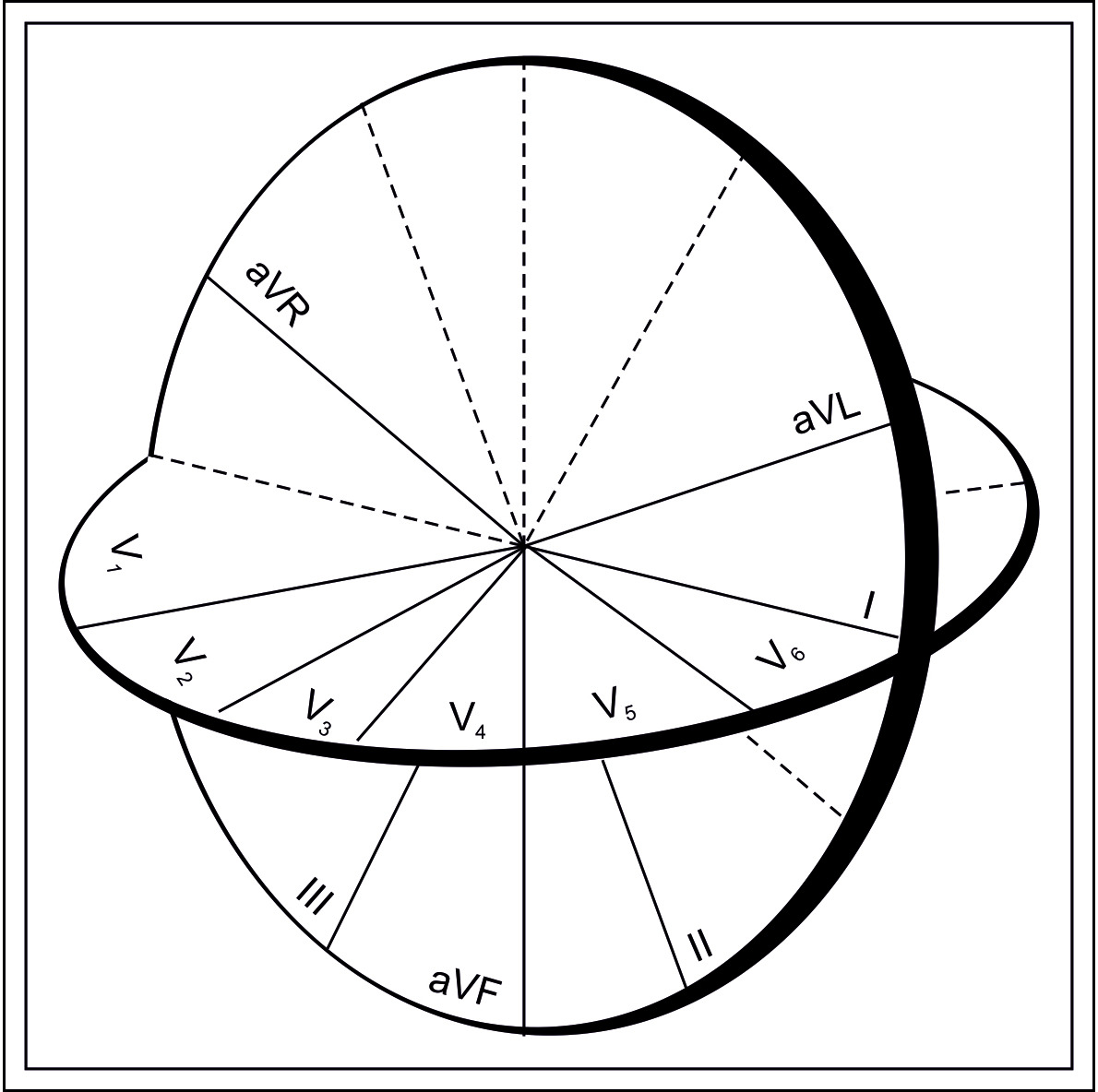
Биполярные и усиленные отведения от конечностей и их оси представляют фронтальную плоскость, позволяя получить в ней представление о распространении вектора ЭДС.
Положительные полюсы отведений (кроме отведения aVR) располагаются слева и внизу.
Грудные отведения и их оси представляют горизонтальную плоскость.
Положительные полюсы отведений расположены спереди и слева (в соответствии с расположением электродов грудных отведений V1-V6).
Соединив оси I, II, III отведений В. Эйнтховен получил треугольник, названный его именем.
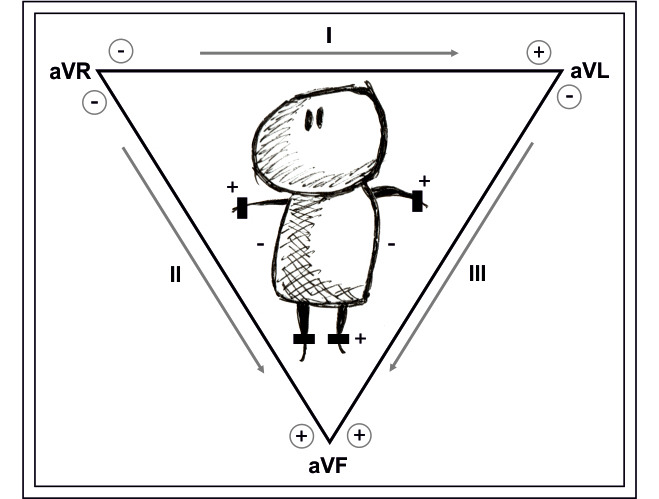
Стороны треугольника Эйнтховена можно рассматривать линиями координат для вектора суммарной ЭДС сердца во фронтальной плоскости.
При этом ЭКГ в любых двух биполярных отведениях от конечностей позволяет получить представление о векторе ЭДС в фронтальной плоскости
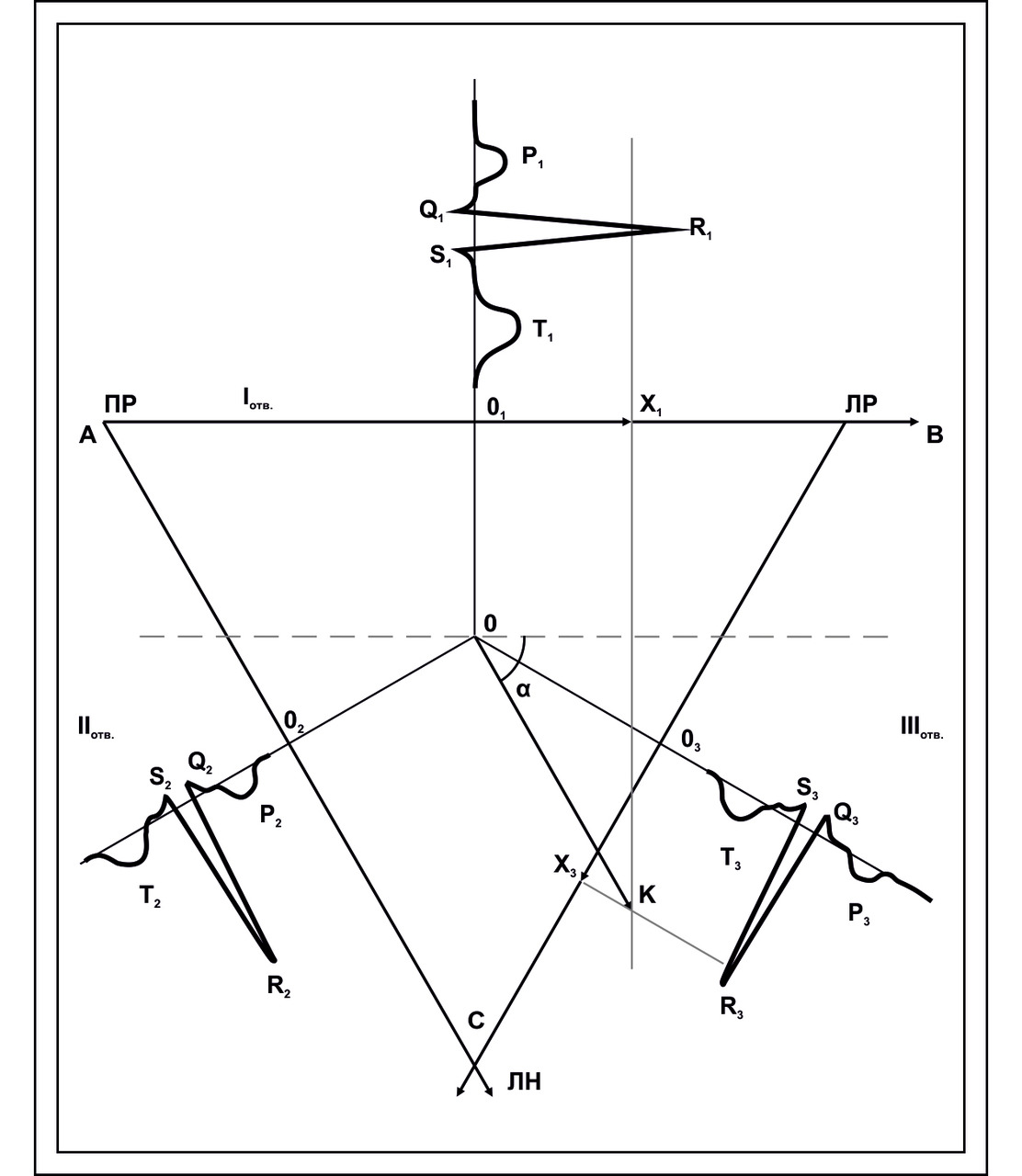
В концепции треугольника Эйнтховена используются ряд допущений:
— углы треугольника на корпусе человека располагаются в эквипотенциальных точках
— биопотенциалы от углов треугольника к точкам регистрации на руках и ноге не изменяются по величине
— стороны треугольника равны, углы 60 градусов, т. е. треугольник равносторонний равнобедреный
— сердце располагается в центре треугольника, ЭДС сердца генерируется в центре
— сердце генерирует ЭДС в электрически однородной среде.
Несмотря на условность этих допущений, концепция В. Эйнтховена получила всеобщее признание, ее используют в практике анализа и интерпретации ЭКГ.
Сумма разностей потенциалов в закрытом электрическом контуре равна нолю, согласно закону Кирхгофа.
Это позволило В. Эйнтховену сформулировать Закон электрокардиографии, известный как Закон Эйнтховена:
(aVL-aVR) + (aVF-aVL) = (aVR-aVF)
Эйнтховен рассматривад II отведение, как отведение с инвертированной полярностью и заменил (aVF-aVR) на — (aVR-aVF)
Поскольку aVL-aVR=I, aVF-aVR=II, aVF-aVL=III, то
I+III=II
Бейли развил и дополнил концепцию Эйнтховена, используя оси усиленных отведений от конечностей Гольдберга для создания шестиосевой системы координат — схема Бейли
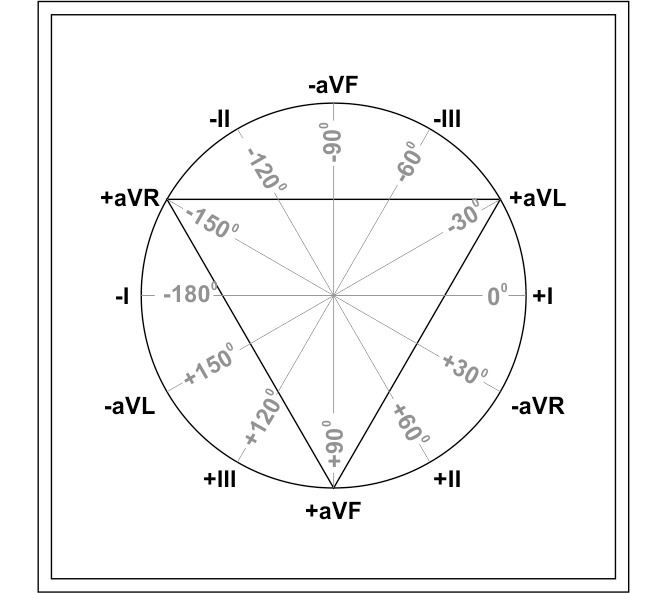
Положительнаый полюс I отведения соответствует 0°,
Положительный полюс II отведения +60°,
Положительный полюс III отведения +120°
Отрицательные полюсы этих отведений
± 180°, -120°, — 60° соответственно
Бургер и Франк учли электрическую гетерогенность среды, в которой расположено сердце, учли его эксцентричное положение в грудной клетке, при построении векторов отведений в качестве сторон треугольников использовали не только направление осей, но и значения потенциалов (т. е. учли направления электрических сил).
Практическое применение треугольников Бургера и Франка в анализе и интерпретации ЭКГ мне неизвестно.
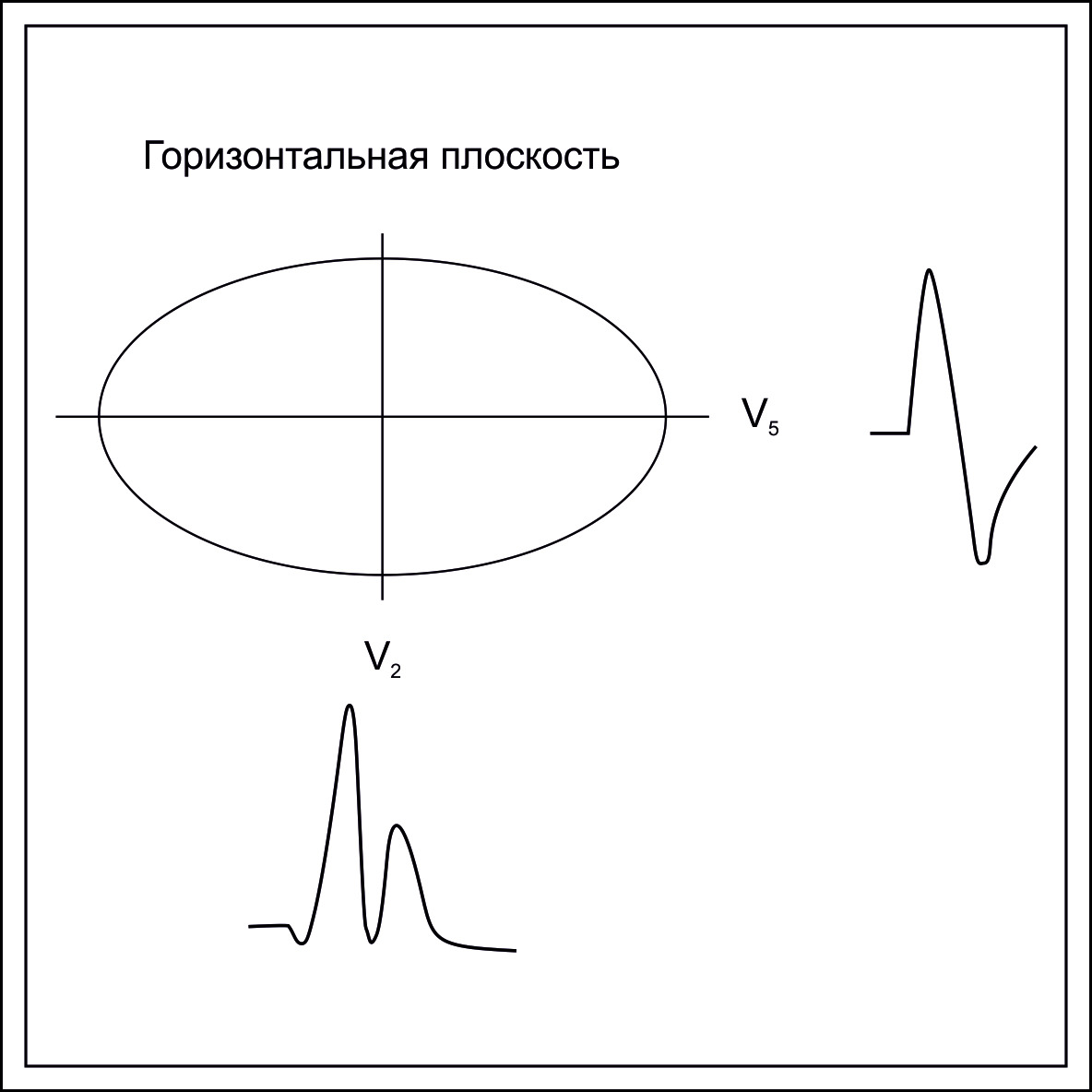
Для получения представления о ходе вектора ЭДС сердца в горизонтальной плоскости можно использовать оси грудных отведений, отведение V5 в качестве оси Х. Отведение V2 — в качестве оси Z
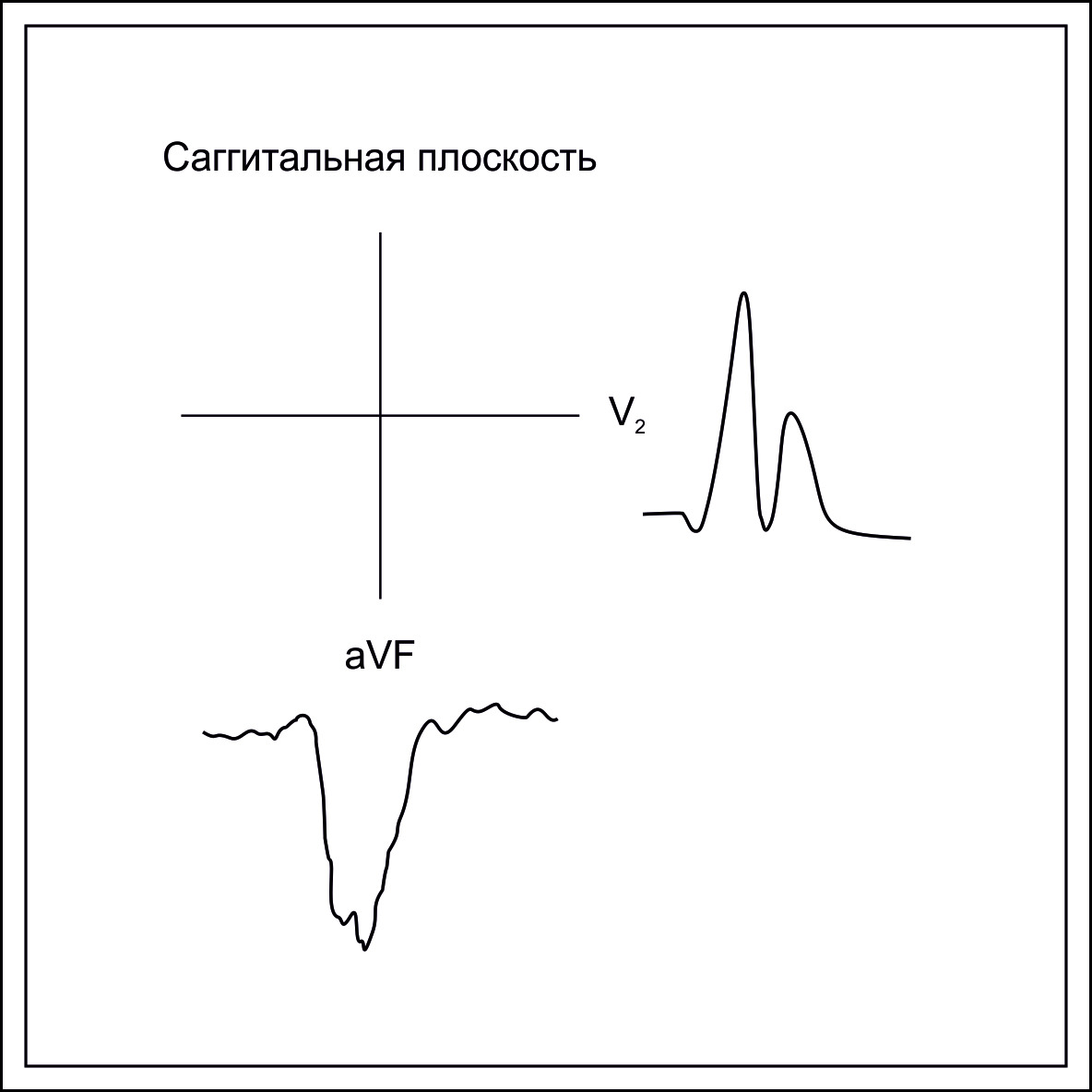
Сагиттальная плоскость электрокардиографически формируется отведением aVF — ось Y и отведением V2 — ось Z
Ортогональная система отведений Франка и МакФи — Парунгао не получила широкого практического распространения в практике ЭКГ. Использование семи, девяти или тринадцати электродов для получения ортогональных отведений X, Y, Z в рутинной ЭКГ не применяется.
Однако, разработанная Г. Довером математическая модель построения ортогональных отведений из стандартной ЭКГ в 12-ти отведениях и программное компьютерное обеспечение для решения этой задачи внушает оптимизм.
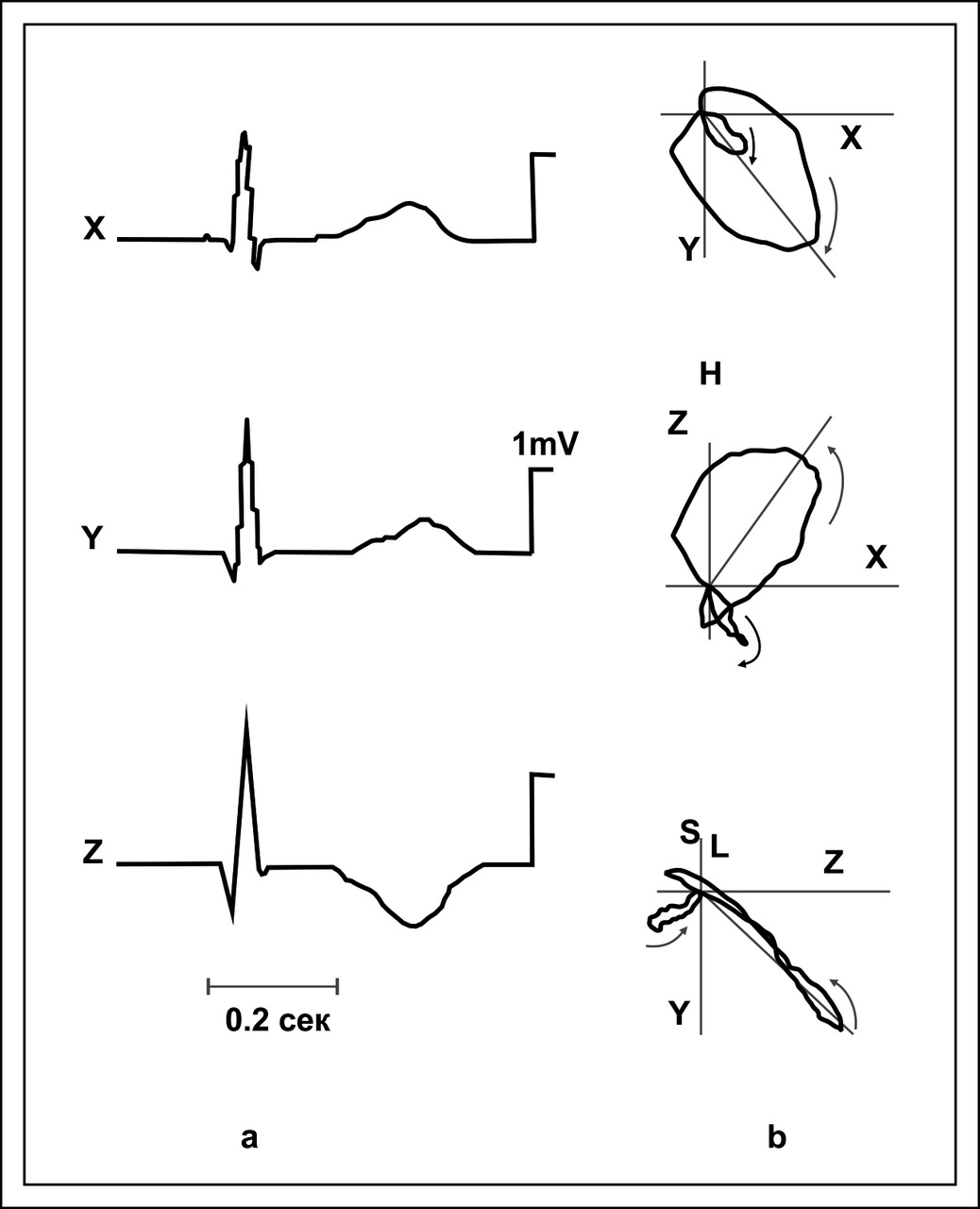
Электродвижущая сила сердца формируется в объемном миокарде в результате организации во времени и в пространстве взаимодействия диполей. Моментные диполи суммируются в интегральный вектор ЭДС. Регистрация поверхностной ЭКГ позволяет получить представление о временной организации возбуждения. Получить представление о величине и направлении вектора ЭДС на плоскости позволяет любая пара отведений
Векторкардиография, некогда довольно популярный метод исследования сердца, в настоящее время почти не используется. Однако, принципы векторного анализа ЭДС могут оказаться эффективными при интерпретации некоторых паттернов ЭКГ.
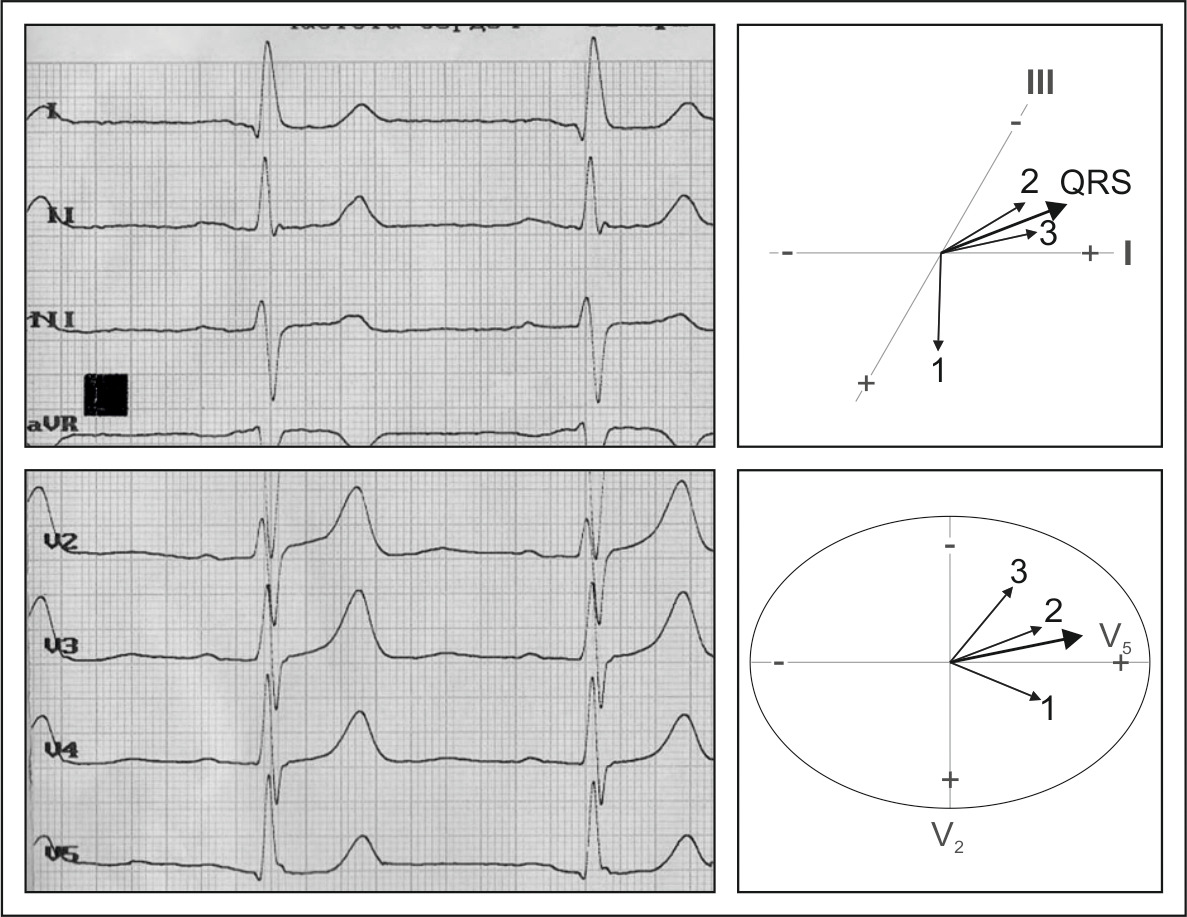
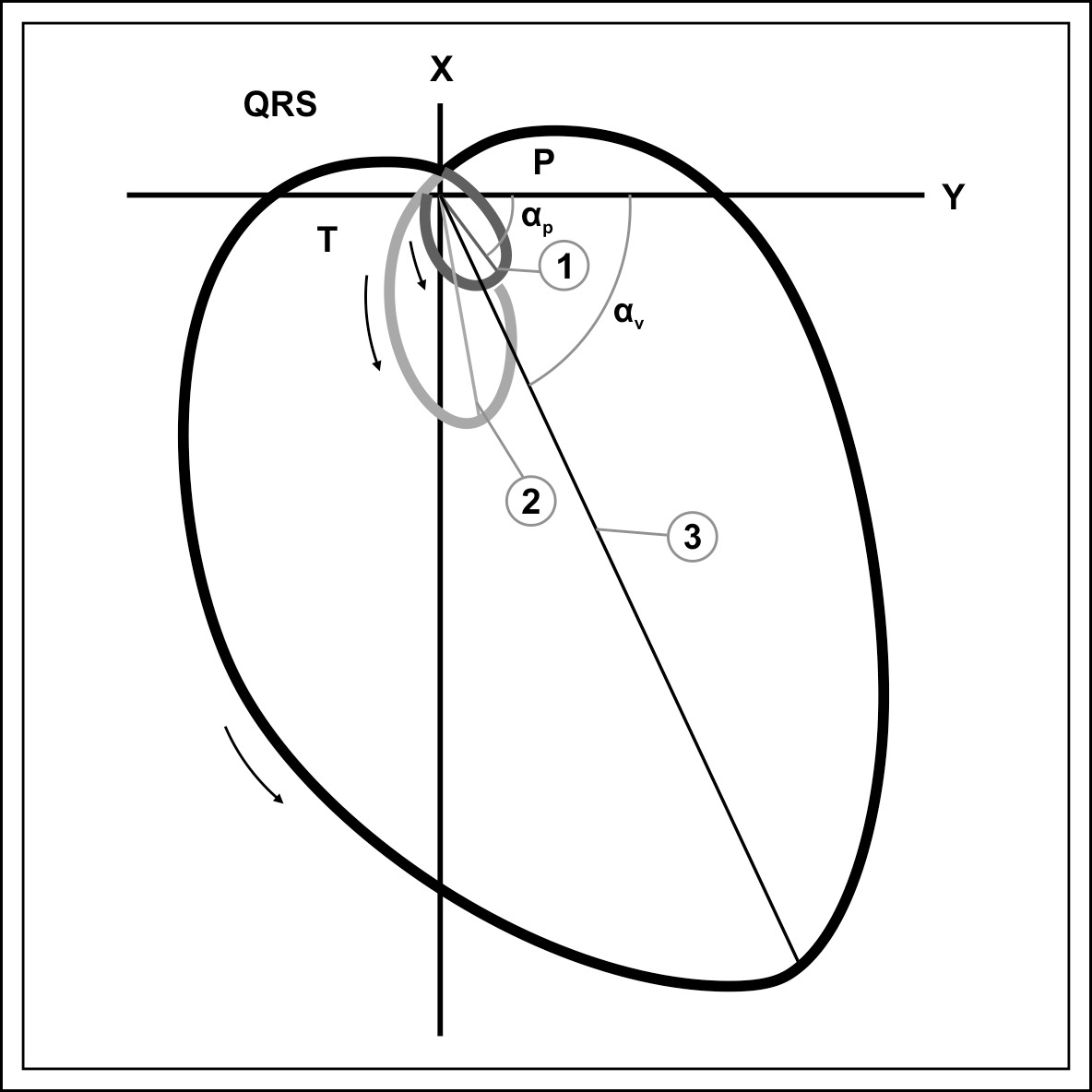
Стандартная ЭКГ представляет развертку во времени (ось Х) амплитуды потенциала на ось отведения. Суммарный вектор зубца или комплекса зубцов (зубцы Р, Т, комплекс QRS) в фронтальной, горизонтальной и сагиттальной позволяют получить общее интегральное представление о ЭДС. Моментные векторы (начальный, средний, конечный) позволяют получить представление о пространственной динамике ЭДС сердца.


Глава 3. Ритм сердца
Автоматизм клеток-пейсмейкеров характеризуется графиком трансмембранного потенциала действия (ТПД) клеток.
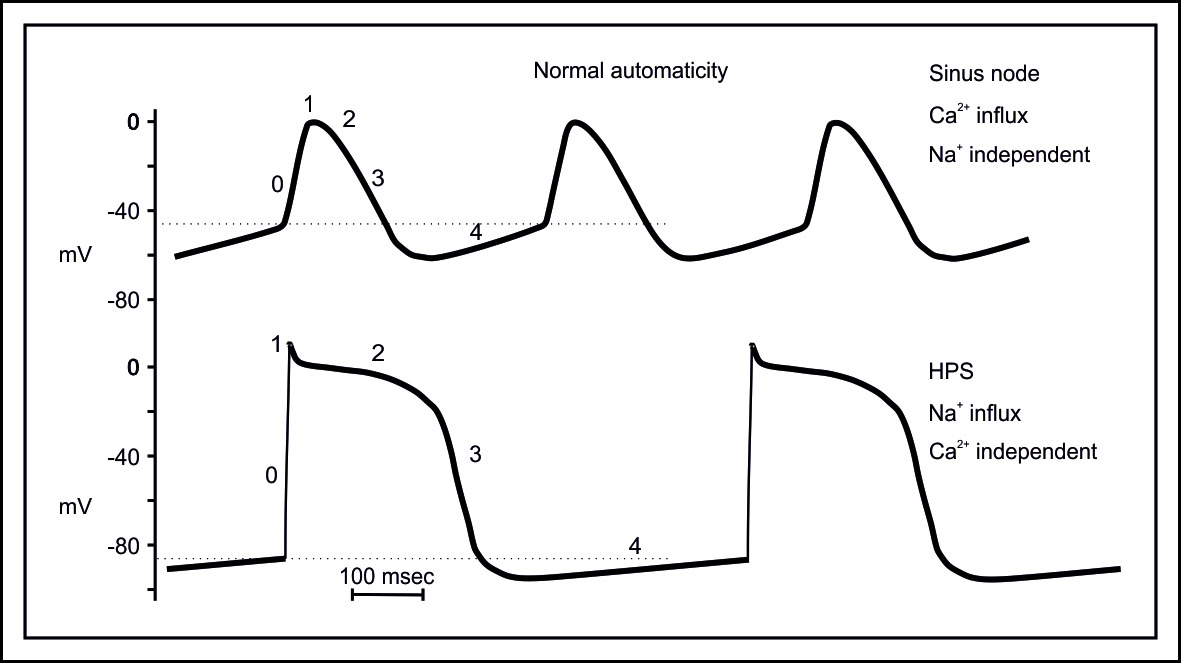
Р-клетки компактно расположены в синусовом узле, в АВ-соединении и разбросаны констелляциями в предсердиях и желудочках. Нарушение автоматизма проявляются снижением функции водителя ритма или повышением функции нижележащего пейсмейкера.
В норме автоматизм СУ выше автоматизма нижележащих (предсердных, АВ соединения, вентрикулярных) центров — срабатывает механизм сверхчастотного подавления.
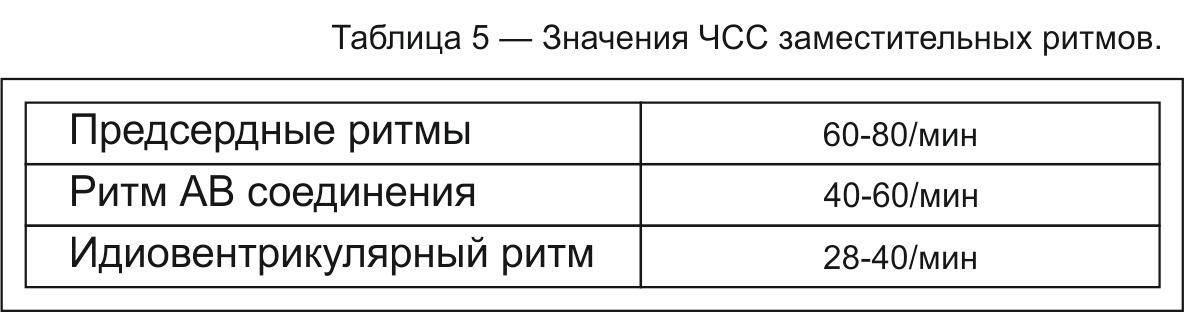
Повышение автоматизма нижележащих центров и/или понижение автоматизма клеток СУ приводит к появлению предсердных ритмов, ритма АВ-соединения, идиовентрикулярному ритму.
СИНУСОВЫЕ РИТМЫ
Анализ и интерпретация ЭКГ должны начинаться с определения ритма, на котором живет исследуемый пациент и хорошо, когда у пациента зарегистрируют синусовый ритм.
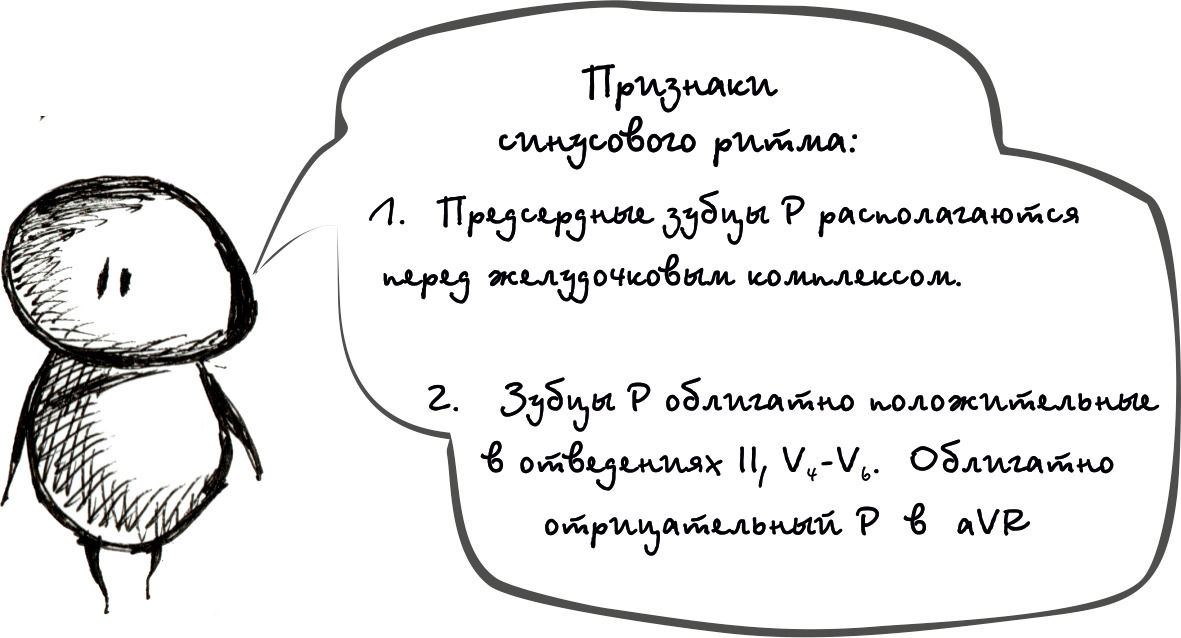
1. Частота сердечных сокращений 60—100 уд/мин
2. Регулярный ритм, с менее чем 0,16 сек.
между сокращениями
3. Зубцы Р присутствует перед каждым ом
в соотношении 1:1.
4. Нормальная ось Р-волны 0 до +75 градусов.
5. Нормальный PR интервал.
6. QRS комплекс положительный в отведениях
I, II, AVF и V3-V6.
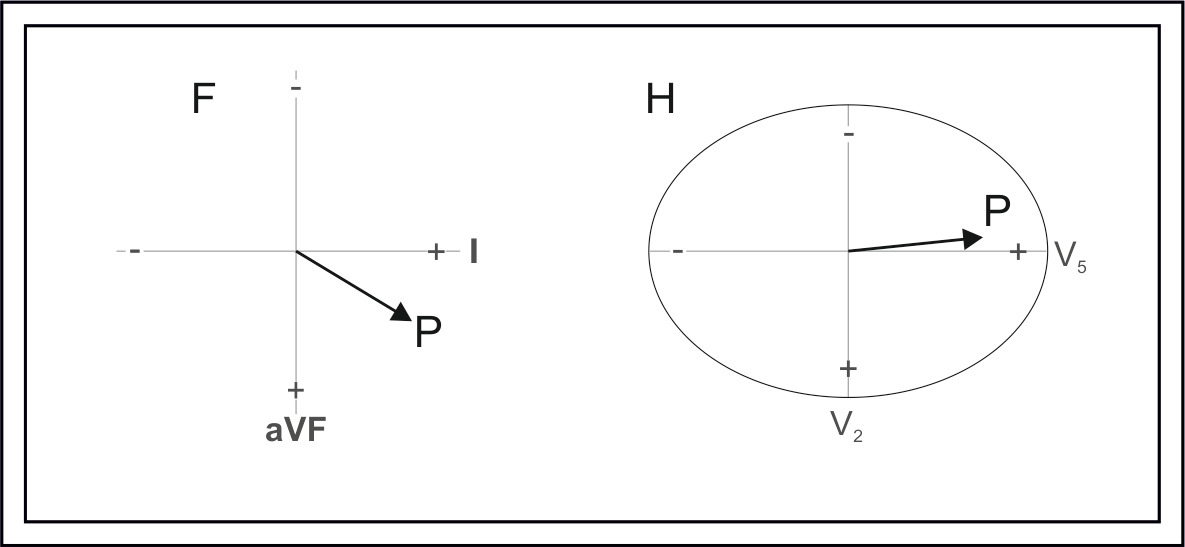
и горизонтальной (H) плоскостях.
Форму зубца Р в каждом отведении запоминать не обязательно, достаточно провести его векторный анализ. Синусовый узел располагается вверху справа спереди — значит вектор Р направляется вниз, налево вперед или назад.
Замечу, что форма и ширина комплекса QRS к определению синусового ритма отношения не имеет. Точно так же равномерность интервалов RR не говорит ничего об источнике ритма, пейсмейкере (водителе ритма).
Синусовый узел является нормальным водителем ритма сердца. Нарушения функции автоматизма СУ могут иметь и не иметь гемодинамическую значимость, что, в свою очередь, делает крайне актуальной своевременную и правильную их диагностику, назначить адекватную терапию, избежать ошибок в процессе лечения, проводить профилактику развития внезапной смерти.
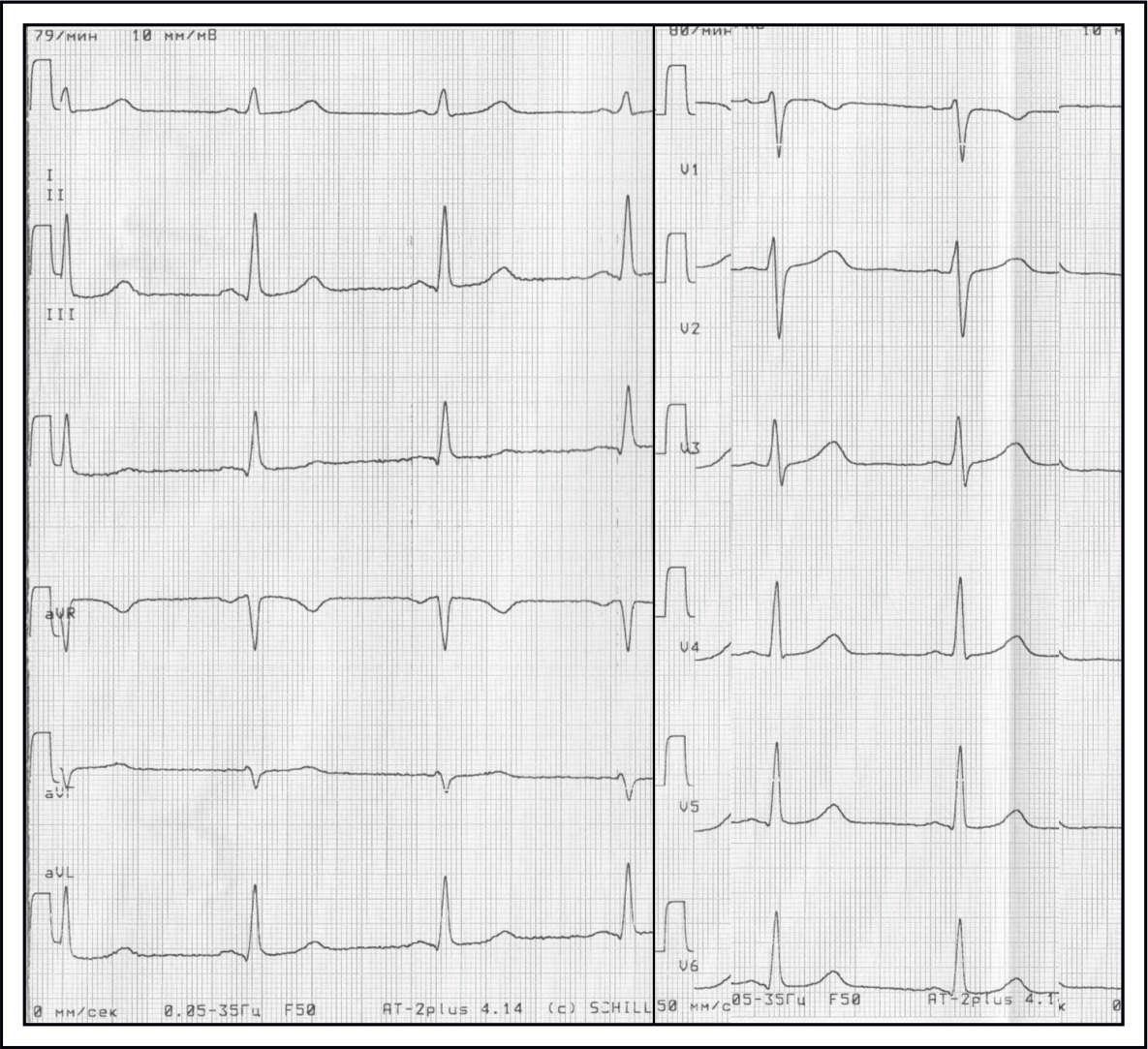
НОРМОСИСТОЛИЯ
Синусовая нормокардия — ЧСС определяется в интервале 60—100/мин, т.е. интервал RR находится в пределах от 1,0 до 0,6 сек.
Замечу, что этот норматив зафиксирован в Национальных и Международных рекомендациях по интерпретации ЭКГ, однако в некоторых руководствах можно встретить указание на референсные значения ЧСС 50—90/мин.
Физиологическое значении ЧСС зависит от возраста, у лиц старше 55 лет нижняя границы опускается до 50/мин, верхняя не должна превыщать 90/мин.
У молодых людей в возрасте до 20 лет ЧСС нередко в норме составляет 90—100/мин, у спортсменов часто регистрируется ЧСС 50—60/мин и при использовании термина нормокардия в ЭКГ заключении следует дифференцировать его в зависимости от возраста и отношения пациента к спорту.
В заключении ЭКГ помимо характеристики частоты сердечных сокращений (ЧСС) стоит упоминание о том, синусовый ритм у пациента или нет.
Термин «нормосистолия» означает, что у пациента не только правильный, нормальный по частоте ритм сердца, но и синусовый — то есть исходит из синусового узла, как должно быть в норме.
СИНУСОВАЯ БРАДИКАРДИЯ
При синусовой брадикардии определяются все признаки синусового ритма, ЧСС менее 60 мин-1 (50 мин-1), т.е интервал RR более 1,0 сек (более 1,2 сек). С возрастом значение ЧСС уменьшается, у пожилых людей синусовая брадикардия диагностируется при ЧСС 50—55 мин-1, у детей и подростков — при ЧСС менее 60 мин-1.
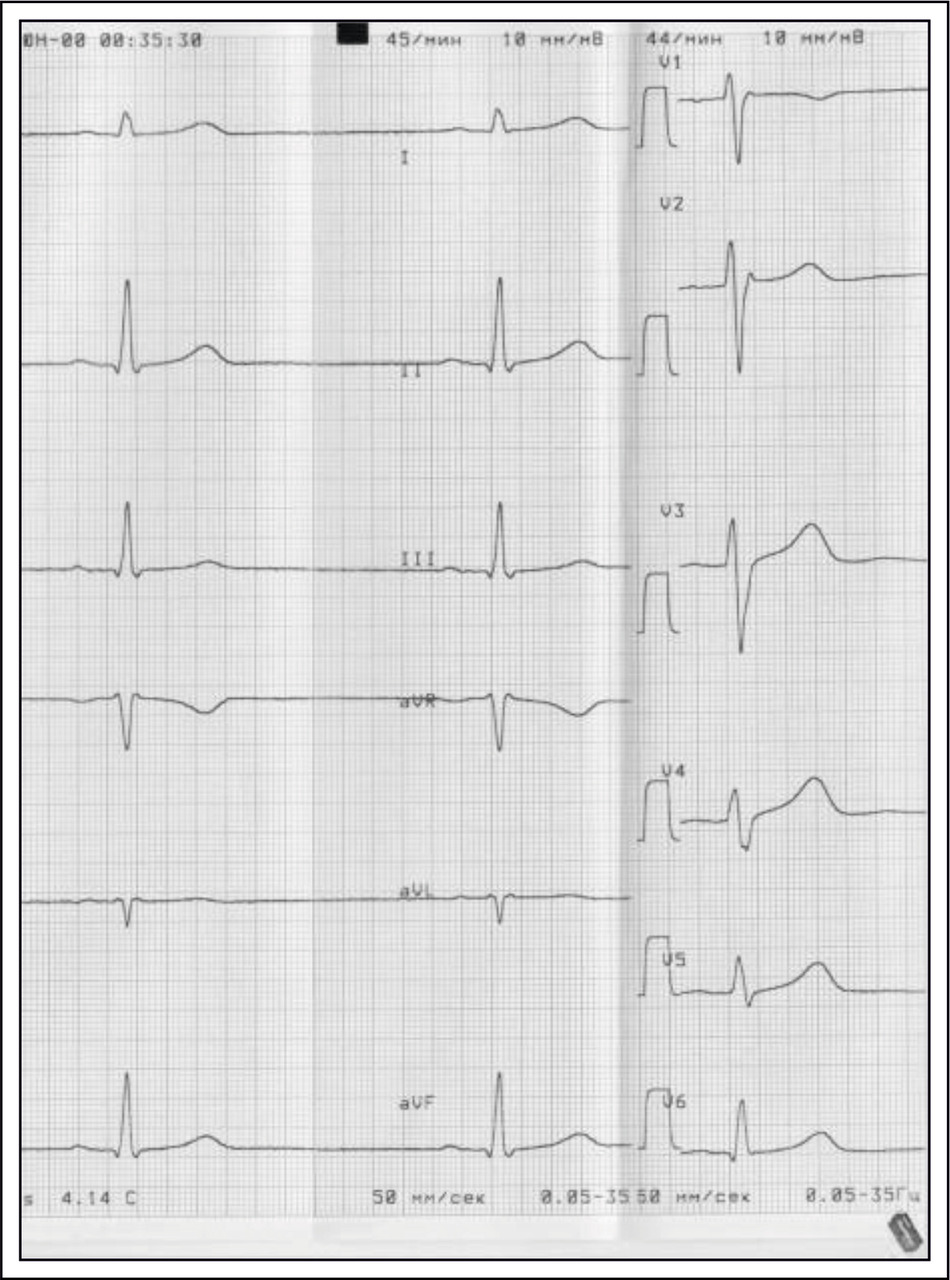
При синусовой брадикардии, особенно при выраженной брадикардии с ЧСС менее 50 мин-1, при неравномерности интервалов RR, при синусовой брадиаритмии возникает вопрос дифференциальной диагностики с синоатриальной блокадой и с отказом синусового узла (синус арест).
СИНУСОВАЯ ТАХИКАРДИЯ
При синусовой тахикардии определяются все признаки синусового ритма с ЧСС более100 мин-1 (90 мин-1), т.е интервал RR менее 0,6 сек (менее 0,66 сек). С возрастом значение ЧСС уменьшается, у стариков и пожилых людей синусовая тахикардия диагностируется при ЧСС более 90 мин-1, у детей и подростков — при ЧСС более 100 мин-1.
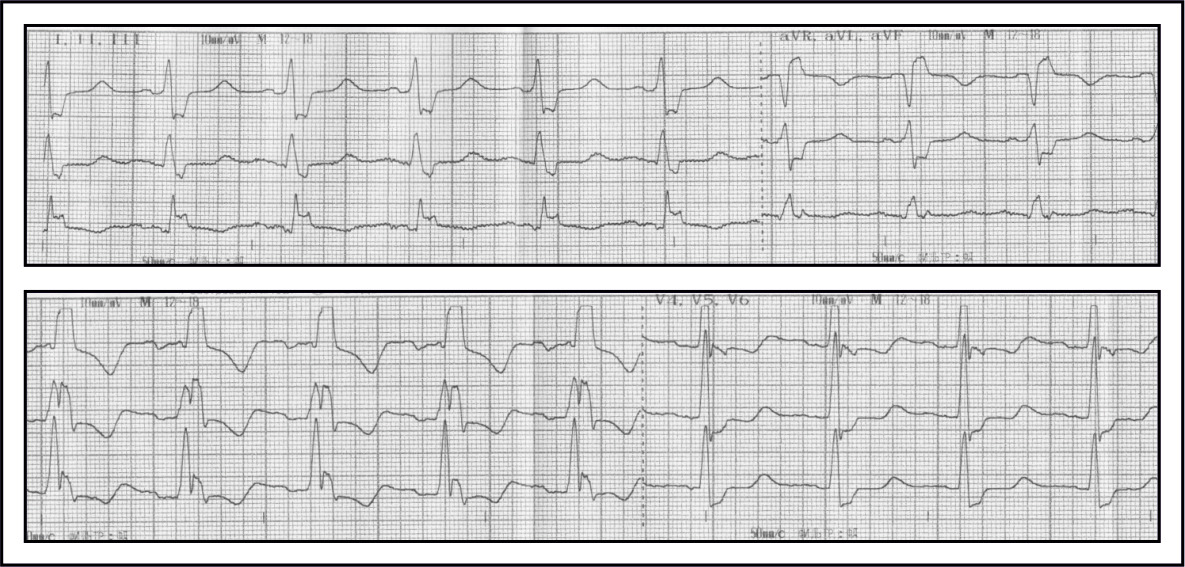
Диагностические проблемы при синусовой тахикардии возникают при критически высокой ЧСС, максимальная частота сердечных сокращений синусового ритма — 160 мин-1 (по некоторым авторам — до 180 мин-1.
Если учесть, что высокая ЧСС часто изменяет форму зубцов ЭКГ, легко представить возникающие трудности диагностики. Можно посоветовать только тщательный анализ формы комплексов QRS и зубца Р. Следует учитывать, что синусовая тахикардия часто имеет «разогрев» и «затухание», пароксизмы тахикардии имеют внезапное начало и окончание, часто начинаются с суправентрикулярной экстрасистолы.
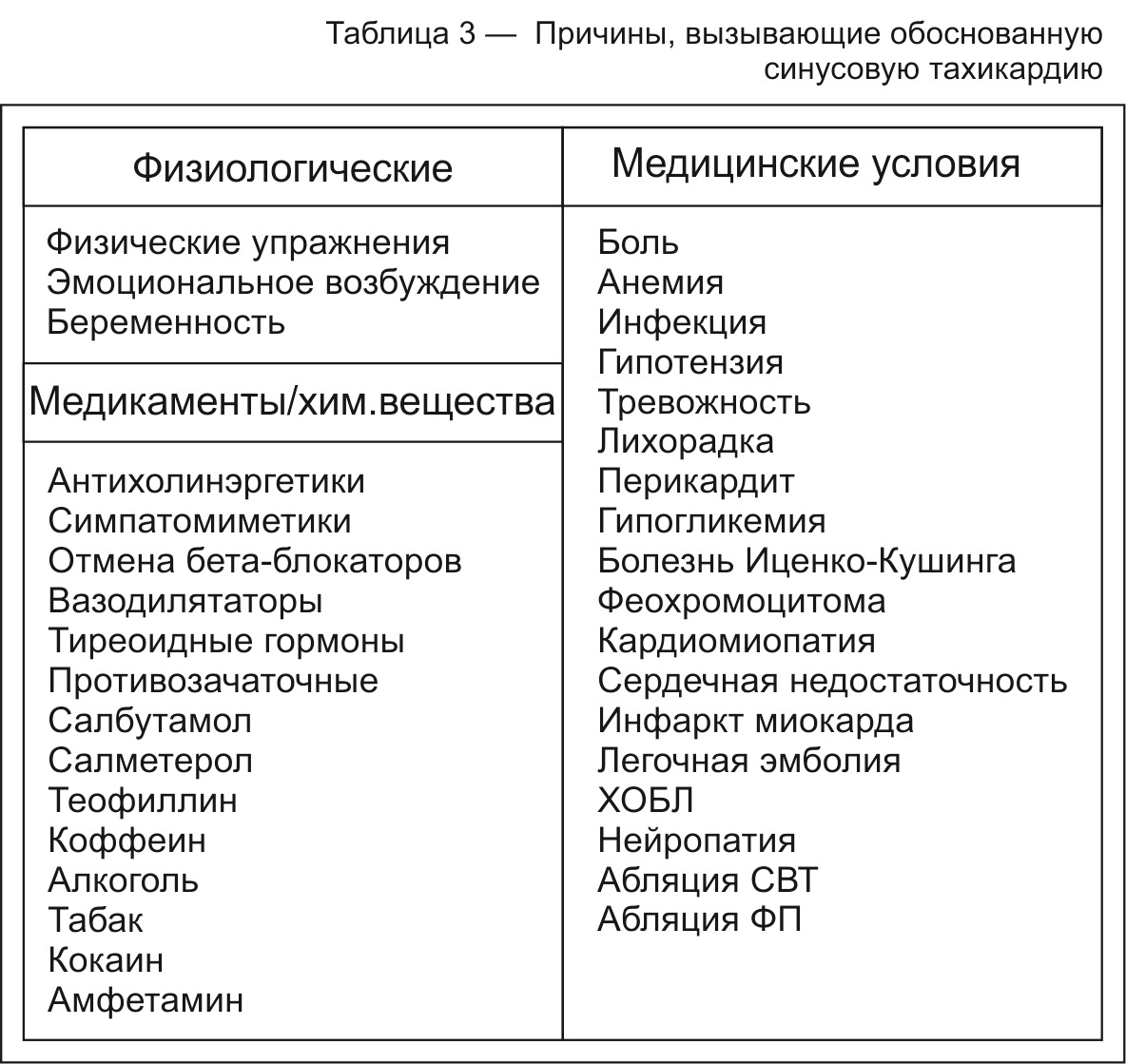
Реакция синусового узла на психо-эмоциональное напряжение и физическую нагрузку выражается увеличением ЧСС, часто значительно больше 100/мин.
Заключение о необоснованной синусовой тахикардии принимается, если физиологических и психоэмоциональных оснований для увеличения ЧСС нет — тахикардия развивается в состоянии покоя, может развиться во время сна. Такая необоснованная синусовая тахикардия может явиться находкой во время суточного мониторинга ЭКГ.
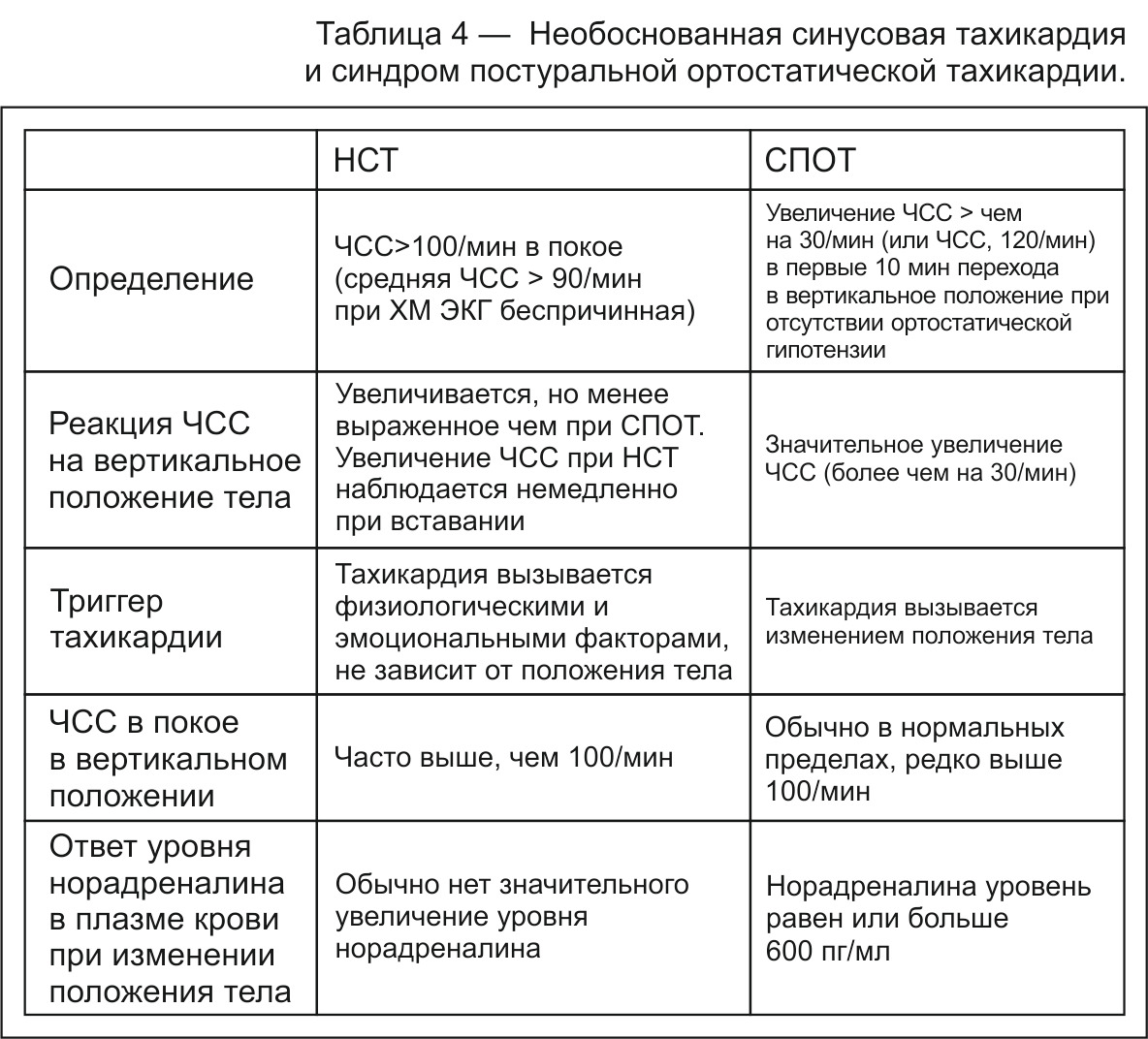
СИНУСОВАЯ АРИТМИЯ
При синусовой аритмии определяются все признаки синусового ритма, Синусовая тахиаритмия диагностируется при ЧСС более 100 мин-1, синусовая брадиаритмия — при ЧСС менее 60 мин-1.
Разность между самым длинным и самым коротким RR при синусовой аритмии составляет более 0,16 сек. Если такая разница составляет 0,02—0,06 сек — диагностируется ригидный ритм.
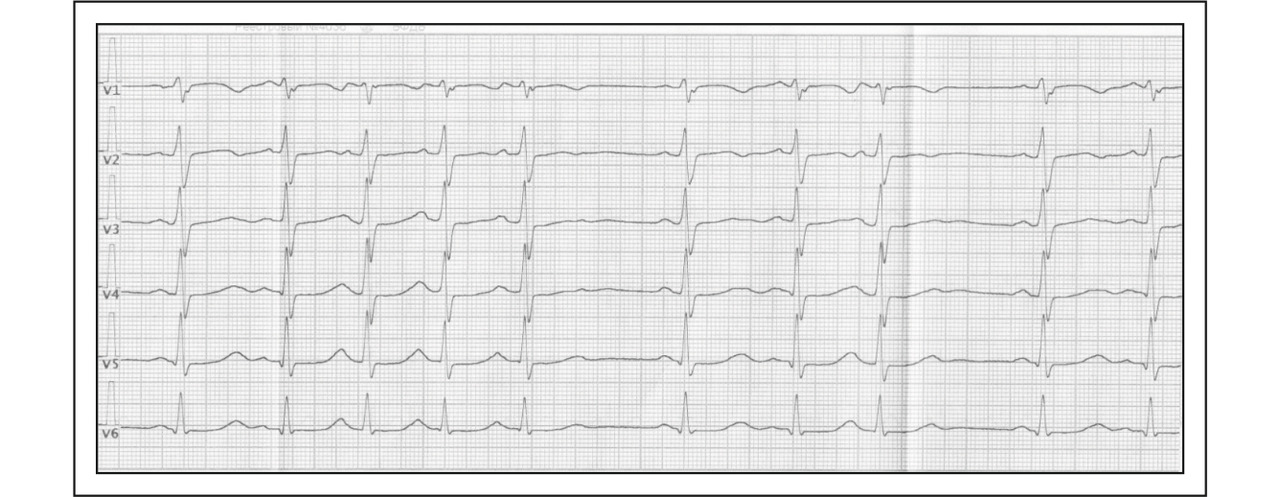
Регуляторные влияние на функцию синусового узла обеспечивают центральная и периферическая нервная система, вегетативные нервные центры, эндокринная нервная система, гуморальные факторы. Регуляция деятельности СУ направлена на оптимальное соответствие ЧСС текущим потребностям организма. Потенциал действия клеток-пейсмейкеров СУ отражает суммарное воздействие регуляторных механизмов на частоту сердечного ритма. Имеют значение как величина потенциала гипополяризации и значение порога спонтанной деполяризации, так и крутизна нарастания, скорость пороговой деполяризации.
Симпатические влияния увеличивают скорость спонтанной деполяризации, которая начинается с более высокой отметки потенциала деполяризации, парасимпатические вагусные воздействия замедляют скорость деполяризации.
РИГИДНЫЙ РИТМ
Колебания интервалов RR в пределах 0,06 — 0,15 сек является физиологической нормой. Напротив, отсутствие различий длительности интервалов RR, когда разница между самым длинный и самым коротким интервалами составляет не более 0,06 сек является признаком ригидного ритма и рассматривается, как неблагоприятный прогностический фактор. Ригидность ритма чаще свидетельствует о поражении сердца, о его неспособности адекватно реагировать на изменения вегетативного тонуса, на гормональные и гуморальные влияния.
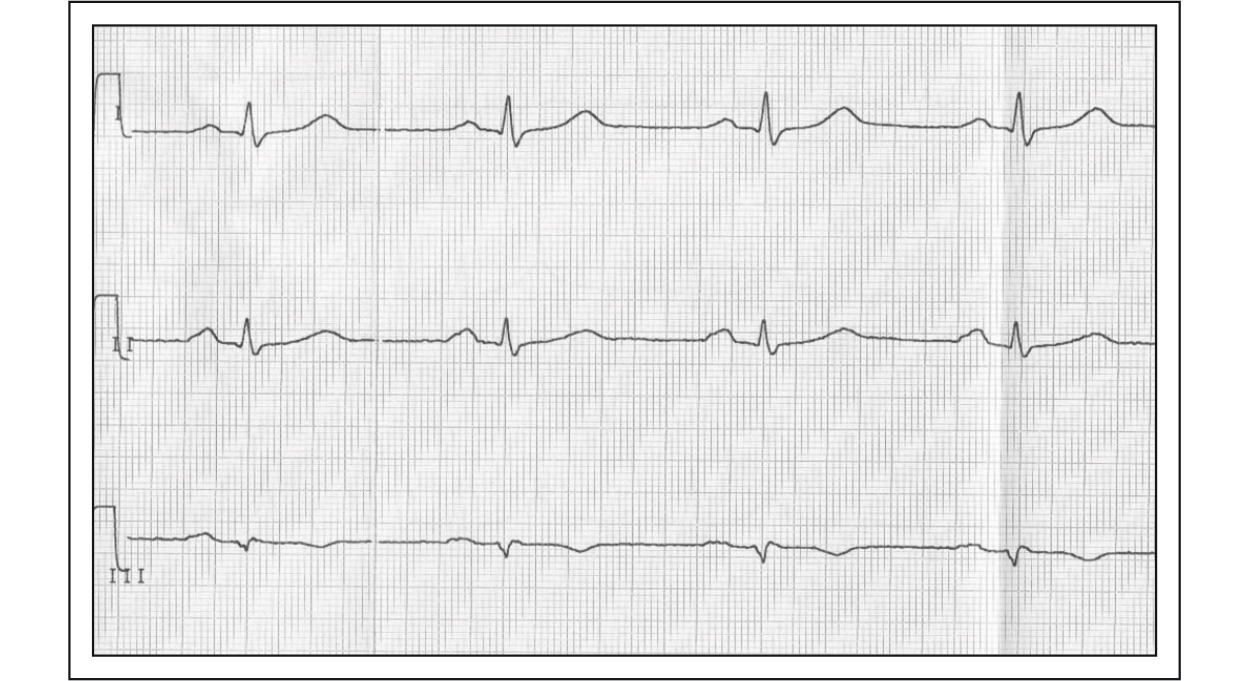
При кажущейся простоте определения синусового ритма могут возникнуть сложности диагностики, как на нижеприведенном примере.
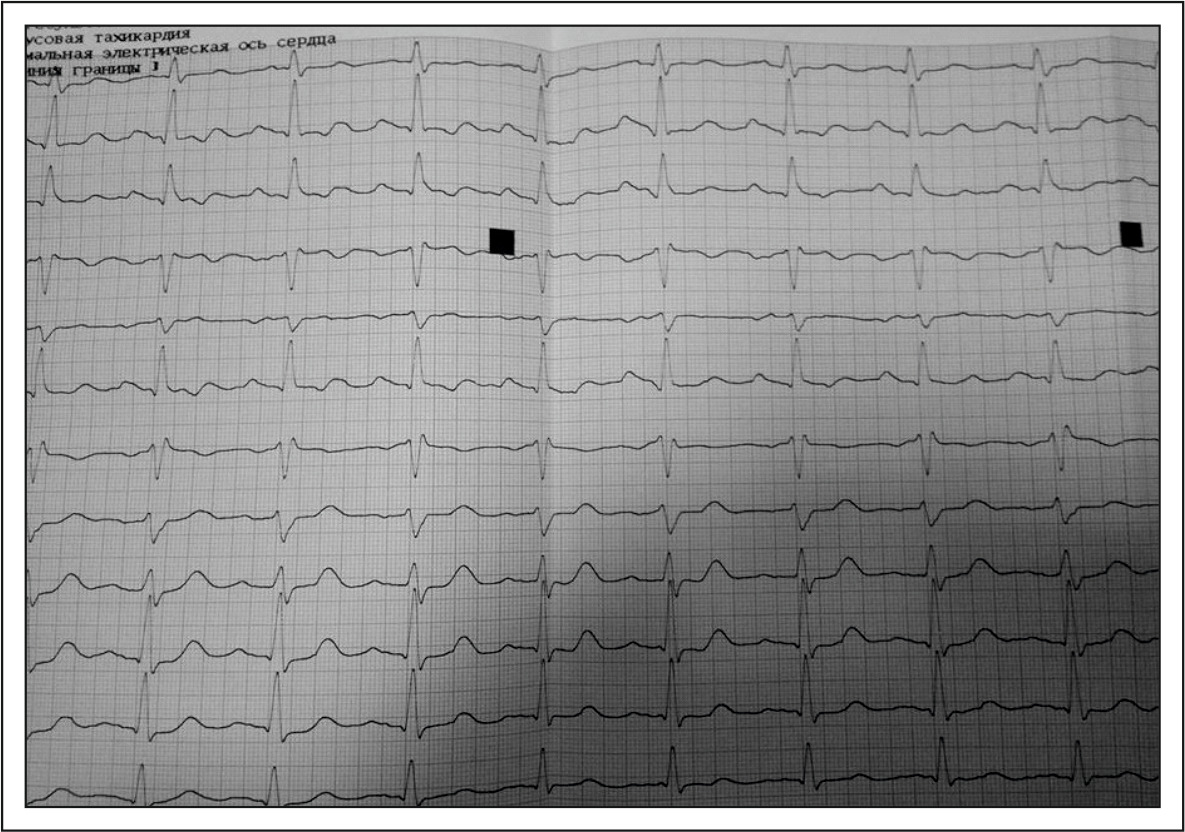
Регулярный ритм тахисистолического трепетания предсердий вызвал споры коллег — имеет ли место синусовый ритм? Действительно, предшествующую желудочковому комплексу волну F можно принять за синусовый зубец Р.
Отсутствие волн трепетания в отведениях V1-V2 затрудняет задачу. Разобраться помогает измерение расстояний между волнами трепетания — эти расстояния одинаковые.
Трем волнам F соответствует один комплекс QRS, две волны расположены на изолинии и один прячется в комплексе QRS.
Заключение: регулярная форма тахисистолического трепетания предсердий 3:1.
Трудности определения синусового ритма напрасно могут вызывать удивление, дефекты записи ЭКГ способны вызвать значительные трудности.
Разделились мнения коллег при определении источника ритма:
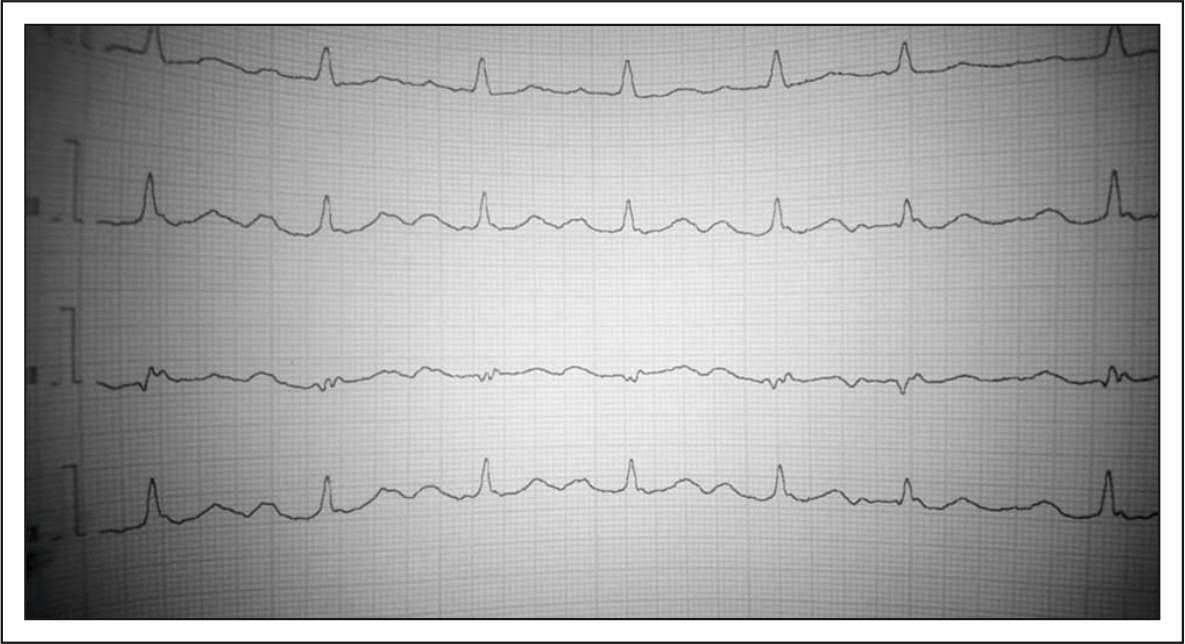
Несоблюдение правила анализа ЭКГ — рассматривать каждый комплекс, измерять каждый интервал на кардиограмме во всех отведениях привело к тому, что синусовый ритм был принят за вариант трепетания предсердий — смутила неравномерность RR.
На самом деле — суправентрикулярная экстрасистола (6-ой комплекс), неравномерность RR обусловлена укороченным предэктопическим и удлиненным постэктопическим интервалами.
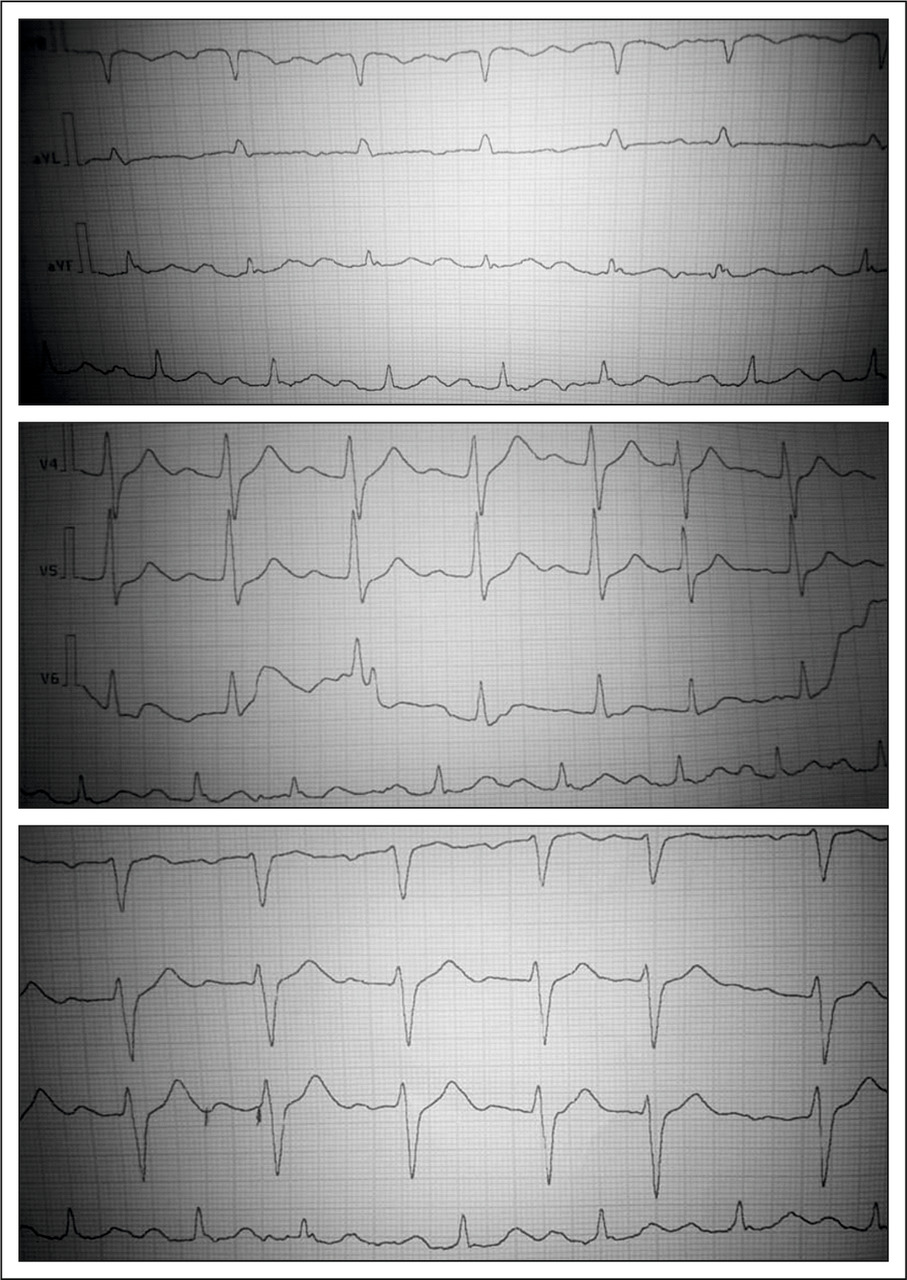
ПРЕДСЕРДНЫЕ РИТМЫ
Ослабление функции синусового узла (отказ синусового узла или синоатриальная блокада) приводит к появлению заместительных ритмов более низкого порядка — ритма предсердий, АВ соединения или желудочкового (идиовентрикулярного) ритма.
Заместительные или выскальзывающие ритмы могут возникать также при повышении функции автоматизма, когда активность очагов низкого порядка выше автоматизма синусового узла.
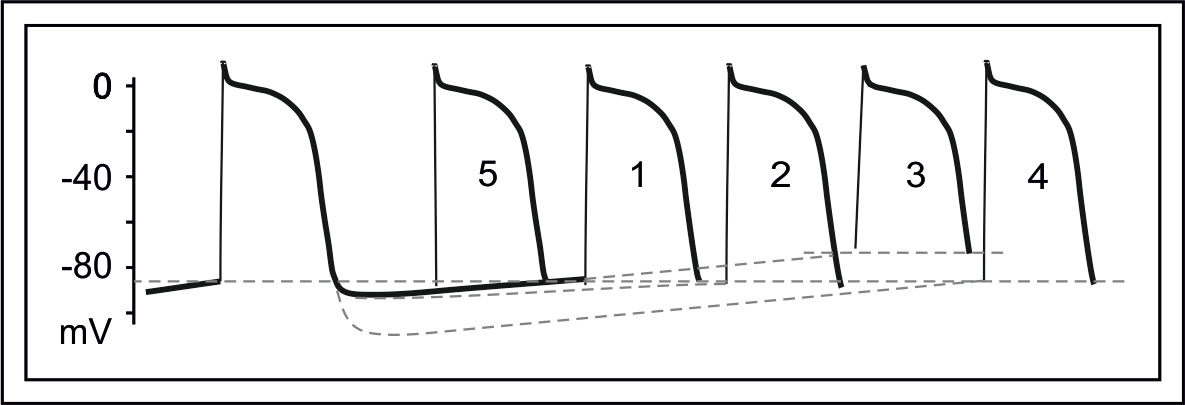
Автоматизм клеток-пейсмейкеров характеризуется графиком трансмембранного потенциала действия (ТПД) клеток.
Р-клетки компактно расположены в синусовом узле и в АВ-соединении и разбросаны констелляциями в предсердиях и желудочках.
Нарушение автоматизма проявляютсяя снижением функции или ее повышением.
В норме автоматизм СУ выше автоматизма нижележащих (предсердных, АВ соединения, вентрикулярных) центров — срабатывает механизм сверхчастотного подавления.
Повышение автоматизма нижележащих центров и/или понижение его клетками СУ приводит к появлению предсердных ритмов, ритма АВ-соединения, идиовентрикулярному ритму.
Даже у здоровых людей может наблюдаться преобладание автоматизма АВ соединения над синусовым ритмом, например во сне.

Считалось, что автоматическая активность свойственна только клеткам дистальной части АВ соединения, а узловые сокращения и ритмы исходят из клеток переходной к пучку Гиса части АВ.
Клеткам АВ соединения присуща латентная пейсмекерная активность, однако в здоровом сердце эти клетки никогда не возбуждаются спонтанно. Если же связь предсердий с АВ соединением нарушается, то в АВ соединении можно уловить образование автоматических импульсов, частота которых превышает частоту синусового ритма, что исключает механизм сверхчастого подавления центров АВ соединения.
Предсердные клетки имеют более отрицательный потенциал покоя, в отличие от клеток АВ соединения, что предотвращает спонтанную диастолическую деполяризацию клеток АВ соединения.
Любой фактор, который ослабляет электро-тоническое межклеточное взаимодействие, будет способствовать проявлению автоматических потенций АВ соединения.
МИГРАЦИЯ РИТМА ПО ПРЕДСЕРДИЯМ
Особенностью миграции ритма по предсердиям является изменение формы предсердного зубца Р и/или длительности PQ в последовательных комплексах. При миграции ритма его водителем становится не один определенный эктопический очаг, пейсмейкер изменяет свое местоположение в предсердиях.
К некоторому моему удивлению, в разговорах с коллегами я слышу о «миграции ритма» в случаях, когда такое заключение неправомочно. Миграцией объявляется смена источника ритма — синусового на ритм АВ и вновь на синусовый ритм. Появление одиночного эктопического комплекса из предсердного очага объявляется «миграцией». Еще хлестче — встретил в книге, посвященной ЭКГ пассаж о «миграции синусового ритма»! Так и подмывает спросить — куда мигрирует?! Эммиграция или иммиграция?!
Не всегда миграция ритма бывает очевидной, но при качественной записи при легко определяемом на ЭКГ зубцу Р этот феномен не вызывает диагностических трудностей.
Основные причины миграции водителя ритма:
Внесердечные:
· повышение тонуса блуждающего нерва
у здоровых людей;
· вегетососудистая дистония
· любые вирусные и бактериальные заболевания
· прием некоторых лекарственных препаратов
Сердечные:
· ишемическая болезнь сердца);
· ревматическое поражение сердца
· миокардит
· синдром слабости синусового
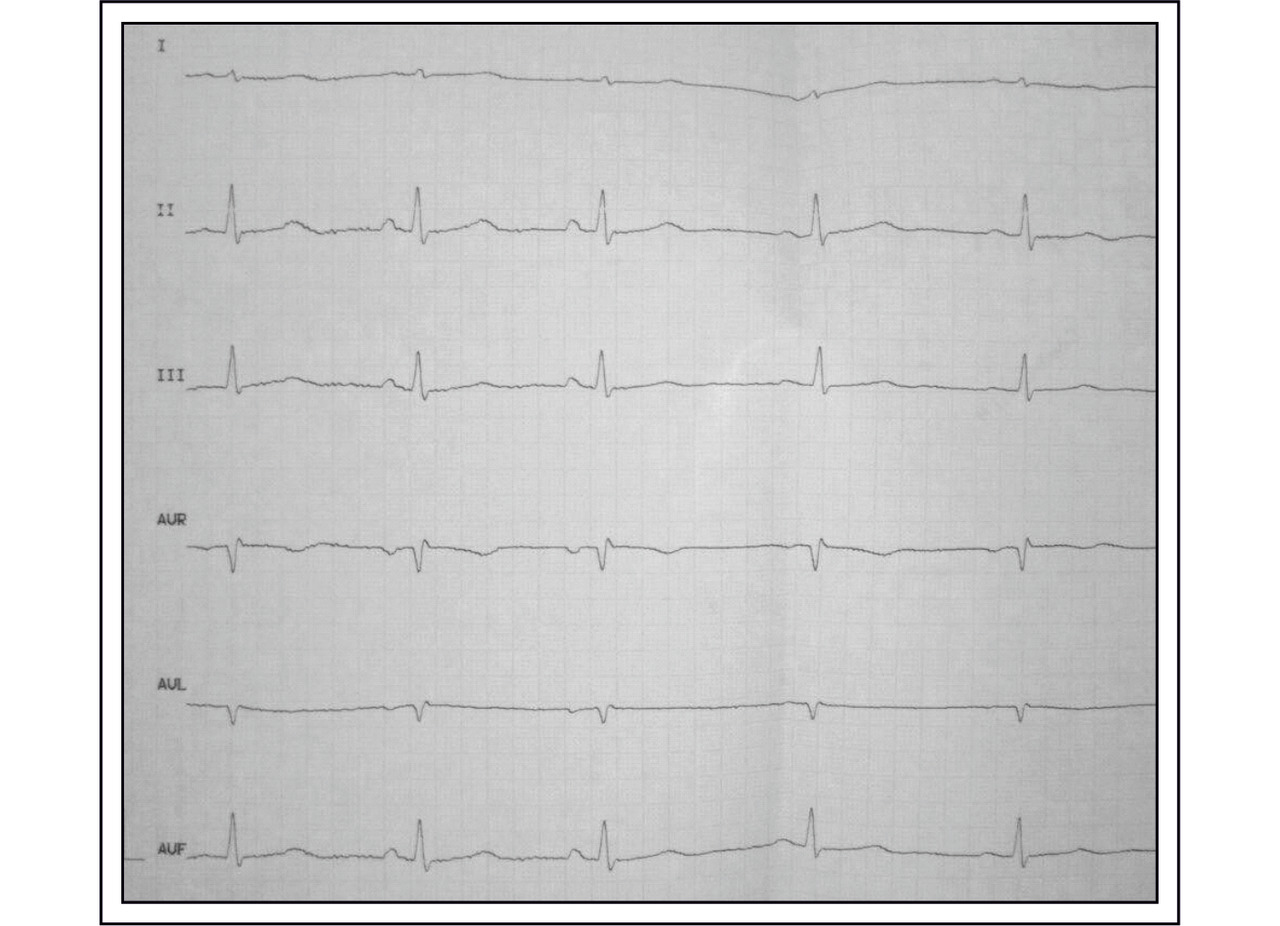
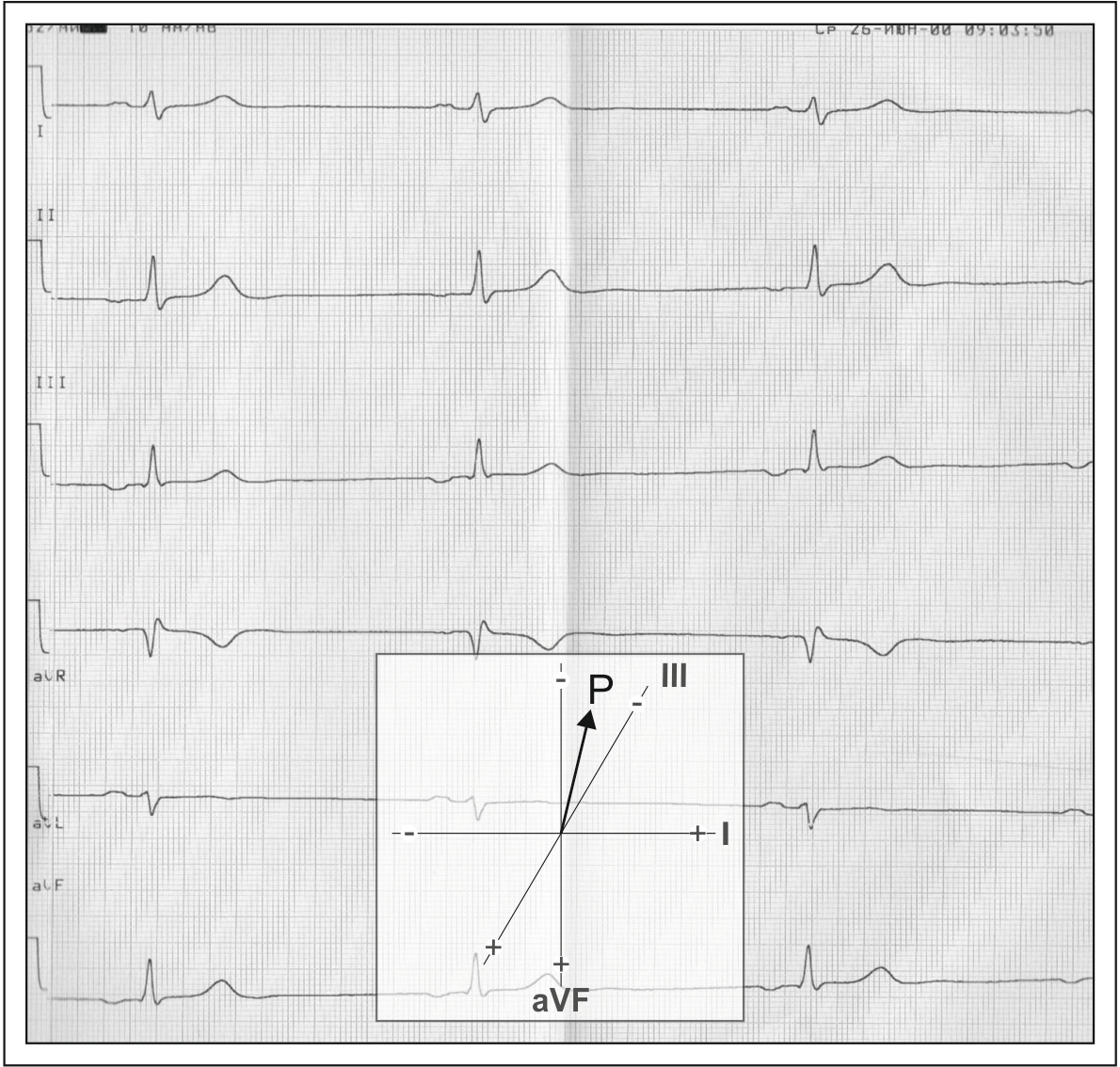
Векторный анализ зубца Р помогает определить локализацию водителя ритма.
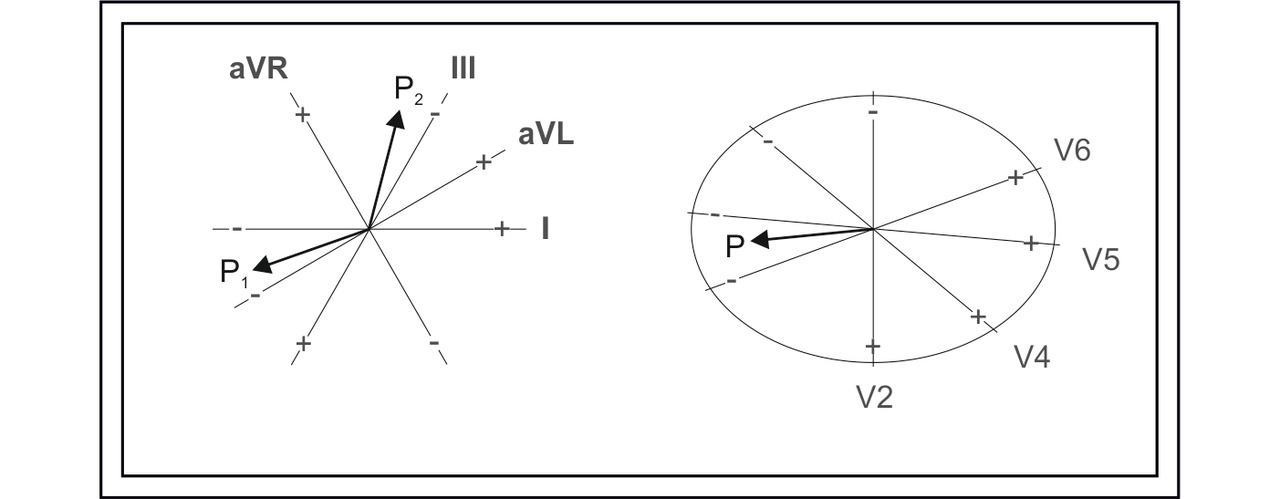
Векторный анализ зубца Р проводится по тем же принципам, по которым проводится векторный анализ любых других зубцов ЭКГ — на осях отведений отмечаются с учетом знака зубцы Р.
Положительный Р или его положительная фаза отмечается на положительной полуоси отведения. Два отведения формируют плоскости — фронтальную, горизонтальную и сагиттальную.
Оси I и III (или aVF) отведений формируют фронтальную плоскость. Оси отведений V2 и V5 формируют горизонтальную плоскость, оси отведений V2 и aVF — сагиттальную плоскость.
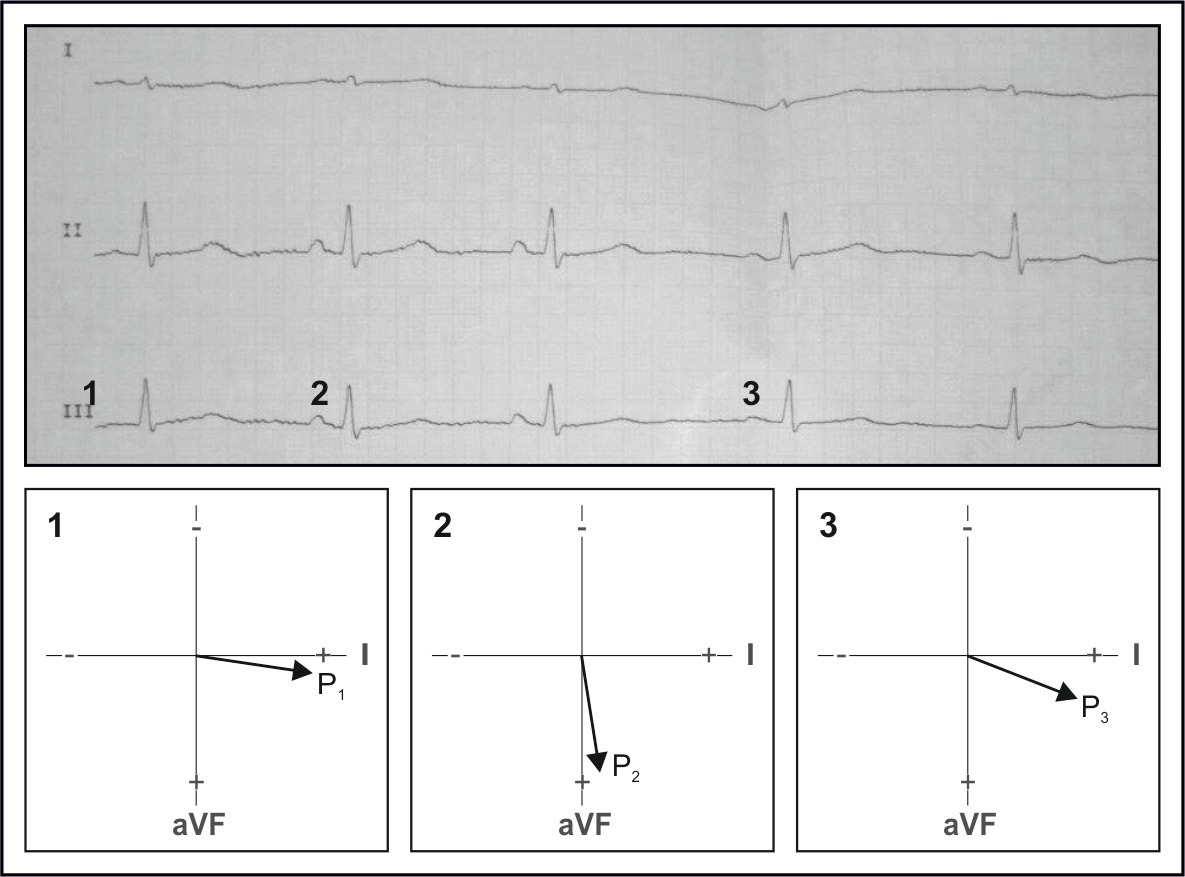
АТРИОВЕНТРИКУЛЯРНЫЙ РИТМ
Отрицательный зубец P может располагаться перед желудочковым комплексом, на нем и после него. Это зависит от условий проведения импульса от атриовентрикулярного соединения к предсердиям. Если проведение импульса ускорено, то отрицательный зубец P будет располагаться перед нормальным желудочковым комплексом QRS.

При обычном проведении импульса отрицательный зубец P запишется на комплексе QRS, который при этом будет слегка деформирован этим зубцом. В случае замедленного проведения атриовентрикулярного импульса отрицательный зубец P расположится после комплекса QRS Рис.;48 иллюстрирует АВ ритм с одновременным возбуждением предсердий и желудочков.
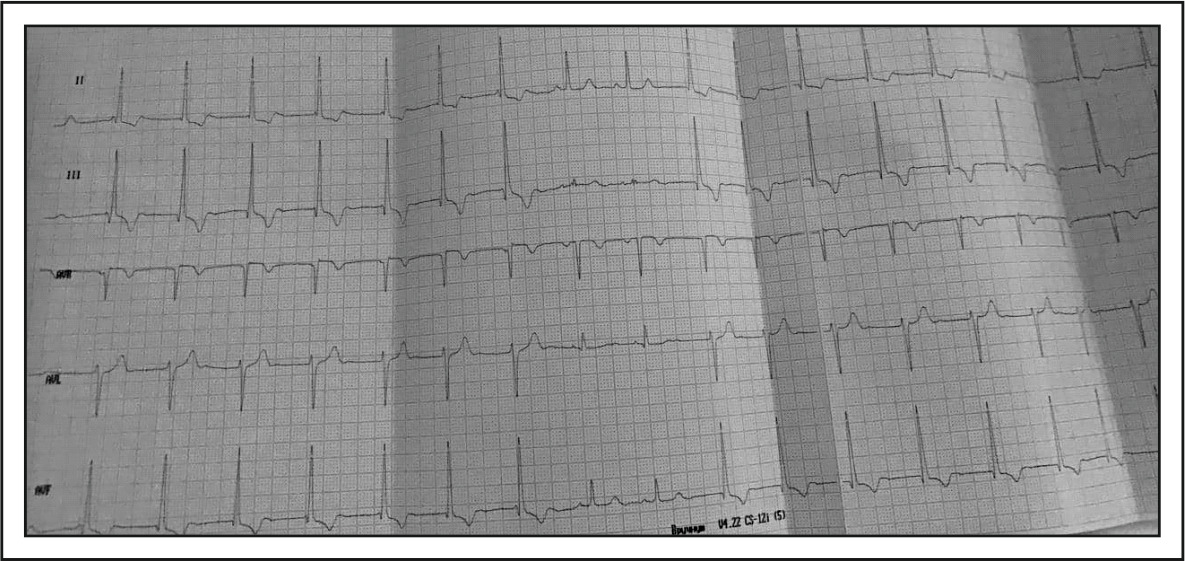
Атриовентрикулярный ритм возникает:
1. При замедленных синусовых импульсах — синусовой брадикардии или синусовой аритмии
2. Когда синусовые импульсы не достигают атриовен-трикулярного узла вследствие:
а) отказа синусового узла
б) синоаурикулярной блокады
в) атриовентрикулярной блокады II или III степени 3.
Когда эктопические предсердные импульсы при мерцании, трепетании предсердий или тахикардии не достигают атриовентрикулярного узла вследствие:
а) полной атриовентрикулярной блокады
б) продолжительной блокады выхода («exit block»)
Три основных физических признака позволяет предположить атриовентрикулярный ритм: • Брадикардия с правильным ритмом (частота между 40 и 60 в минуту)
• Усиленный первый сердечный тон
• Усиленные пульсации переполненных кровью шейных вен
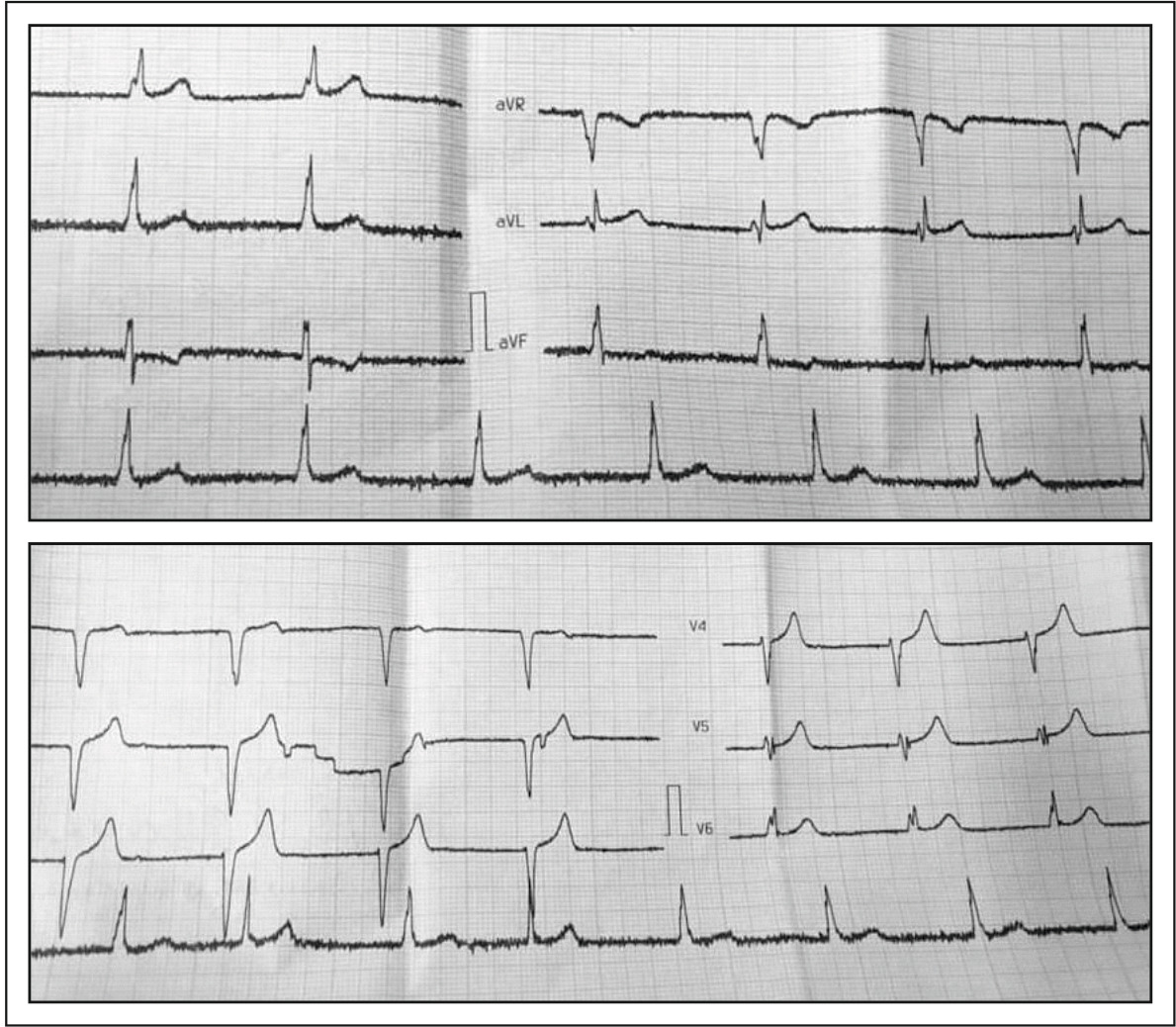
ИДИОВЕНТРИКУЛЯРНЫЙ РИТМ
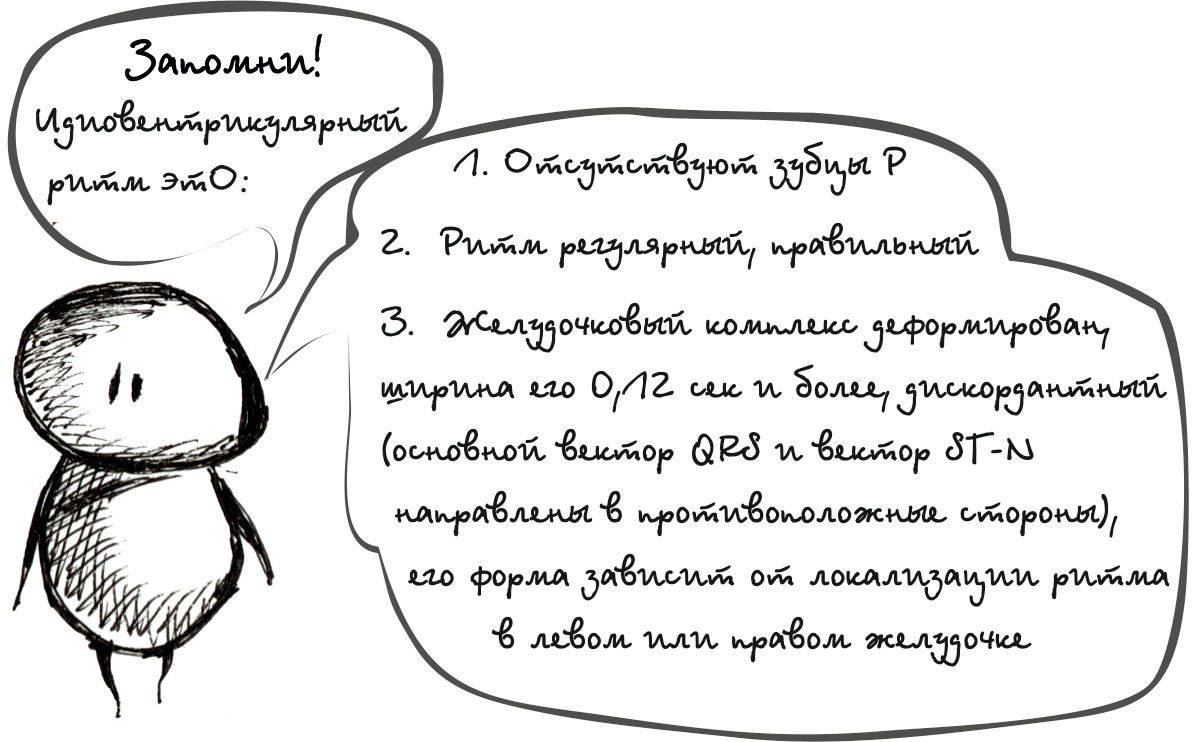
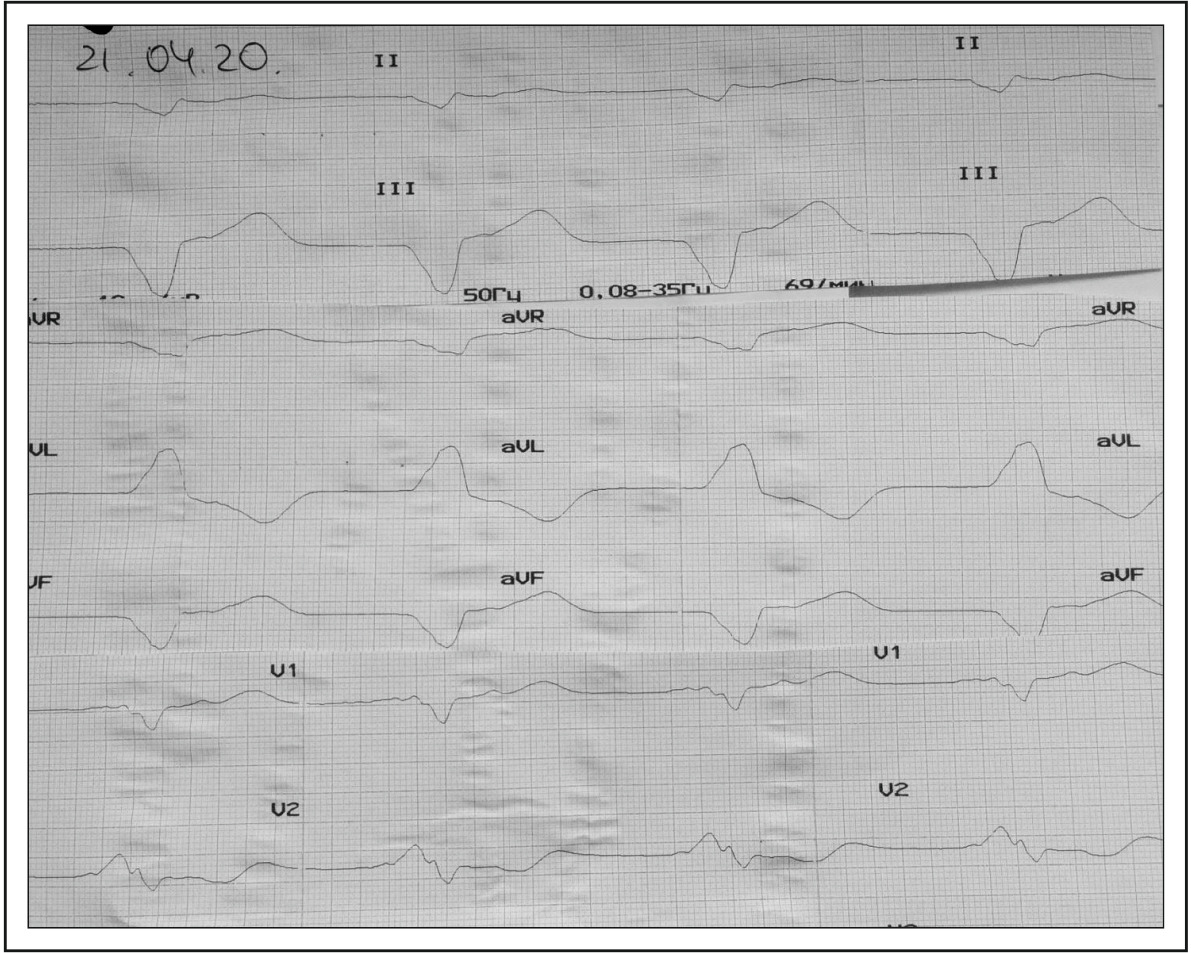
Механизм ускоренного идиовентрикулярного ритма связан с усилением автоматизма волокон системы Гис-Пуркинье или вызван дисбалансом влияний вегетативной нервной системы, но такие состояния, как ишемия, реперфузия, гипоксия, интоксикация препаратами и электролитические нарушения также могут стать причинами ускоренного идиовентрикулярного ритма.
Крайне редко ускоренный идиовентрикулярный ритм может проявляться у людей без известных заболеваний сердца и не имеющих каких-либо триггеров.
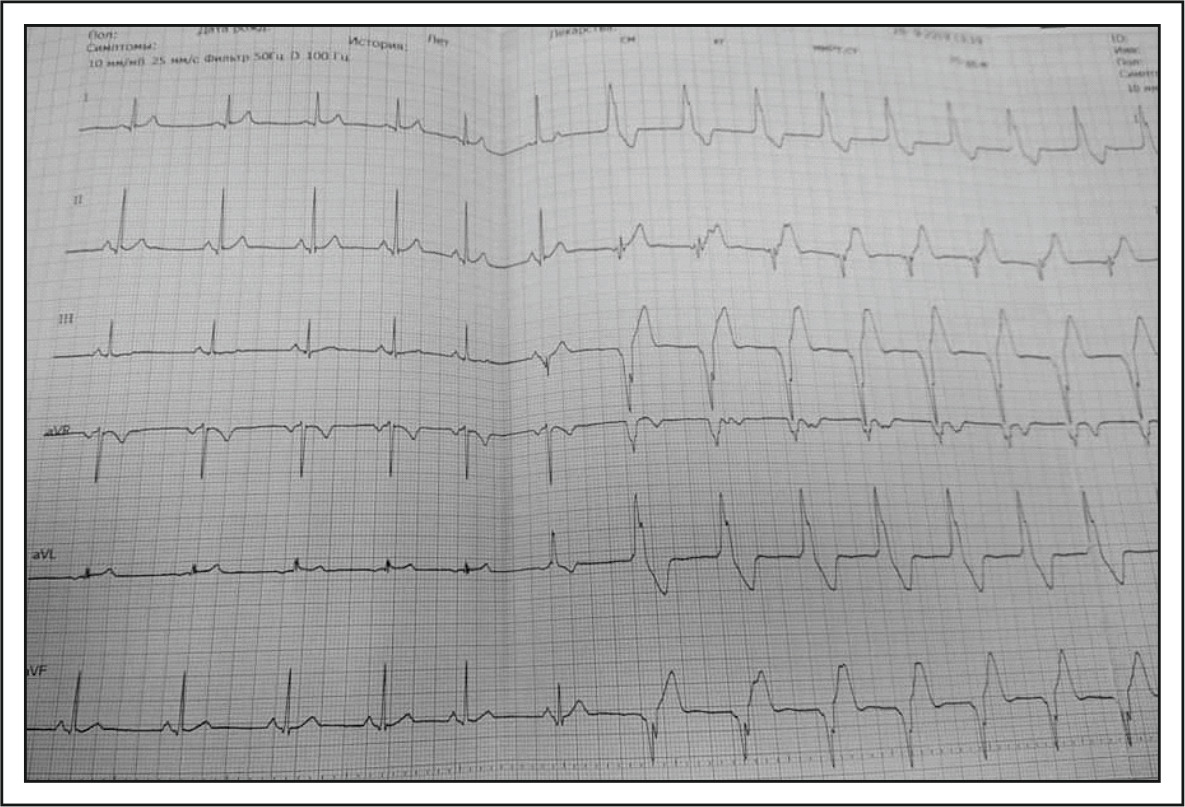
Заместительные ритмы с относительно «нормальной» ЧСС могут иметь частоту сокращений и выше 100 мин-1 — ускоренный заместительные ритмы, некий аналог синусовой тахикардии, ведь центры автоматизма низкого порядка столь же подвержены нервным и гуморальным влияниям, как и синусовый узел.
У каждого пациента с заместительныи ритмом необходимо установить на ЭКГ и по данным ЭФИ вид аритмии и ее вероятный механизм, причину аритмии, сопутствующие симптомы аритмии, прогноз.
ФИБРИЛЛЯЦИЯ И ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ
Несмотря на более чем столетнюю историю изучения феноменов фибрилляции и трепетания предсердий, абсолютного понимания и единства взглядов на электрофизиологию этих процессов не существует.
Электрофизиологический механизм ре-ентри (повторный вход волны возбуждения), возможно, ведущий механизм фибрилляции и трепетания предсердий.
Для реализации круга ре-ентри, необходимо акатомическое образование (анатомическое ре-ентри) вокруг которого осуществляться круговое движение волны возбуждения и/или дисперсия рефрактерности (функциональное ре-ентри) — участок сердечной ткани с длительным рефрактерным периодом, рядом с которым ткань имеет короткий рефрактерный период.
В миокарде формируется электрическая негомогенность, что создает предпосылки для возникновения замкнутых путей циркуляции импульсов по миокарду вокруг относительно невозбудимых участков. Наличие кругового движения волны возбуждения доказано в эксперименте при помощи непосредственного электрического картирования поверхности миокарда.
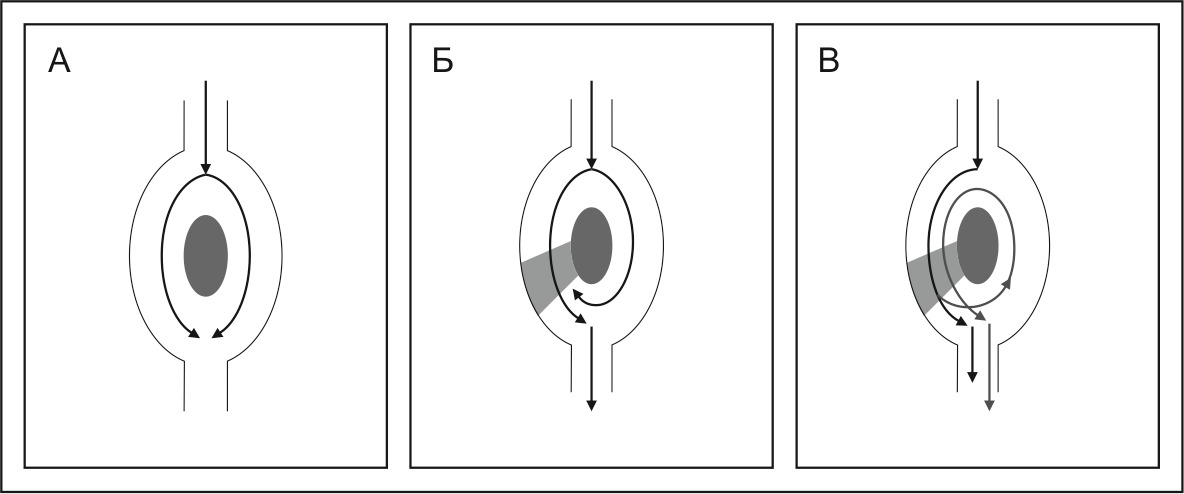
Необходимым условием является однонаправленный блок по пути движения волны возбуждения — блокада входа волны возбуждения в ортодромном направлении при сохраненном проведении в ретроградном направлении (или наоборот), от чего зависит движение волны ре-ентри по- или против часовой стрелки.
Активно разрабатывается теория «ротора», объясняющая феномены фибрилляции и трепетания.
Спиральная волна возбуждения в сердце способна возникнуть вследствие анатомической и функциональной неоднородности миокарда (дисперсия рефрактерности).
Такой «ротор» способен поддерживать себя самостоятельно и делиться на мелкие волны ре-ентри, запуская и поддерживая волны фибрилляции и/или трепетания
Теория роторов позволяет объяснить возникновение вихрей возбуждение в трехмерном миокарде.
Единый центральный источник (ротор), сталкиваясь с анатомическими препятствиями и дисперсией рефрактерности генерирует множество волн ре-ентри, способных к более или менее устойчивому существованию в миокарде предсердий (ФП и ТП) или желудочков (ФЖ).
Механизм ре-ентри может быть реализован не только в миокарде проводящей системы сердца, но также и в сократительном миокарде.
Ре-ентри может быть охарактеризован длиной петли, скоростью движения волны возбуждения, от этих факторов, а еще от длительности рефрактерного периода зависит, например, время существования феномена, его размеры (различают микро- и макро-ре-ентри.
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.