
Бесплатный фрагмент - Артериальная гипертензия: ее понимание и лечение
Предисловие

В книге довольно полно и всесторонне рассказано об артериальной гипертензии и ее лечении. Уделено также внимание проблемам пульсового давления и его лечения, а также другим связанным с гипертонией аспектам. В книге немало потенциально полезной информации.
Важно отметить, что сведения, содержащиеся в издании, предназначены лишь для общего ознакомления и не заменяют профессиональную медицинскую помощь. Возможны противопоказания. Настоятельно требуется консультация специалиста.
Перед применением рекомендаций требуется консультация врача. БАД не является лекарственным средством. Возможны противопоказания.
При подготовке книги использованы в основном англоязычные источники.
I Артериальная гипертензия: основные аспекты
1.1 Чем характеризуется артериальная гипертензия. Наиболее распространенная форма
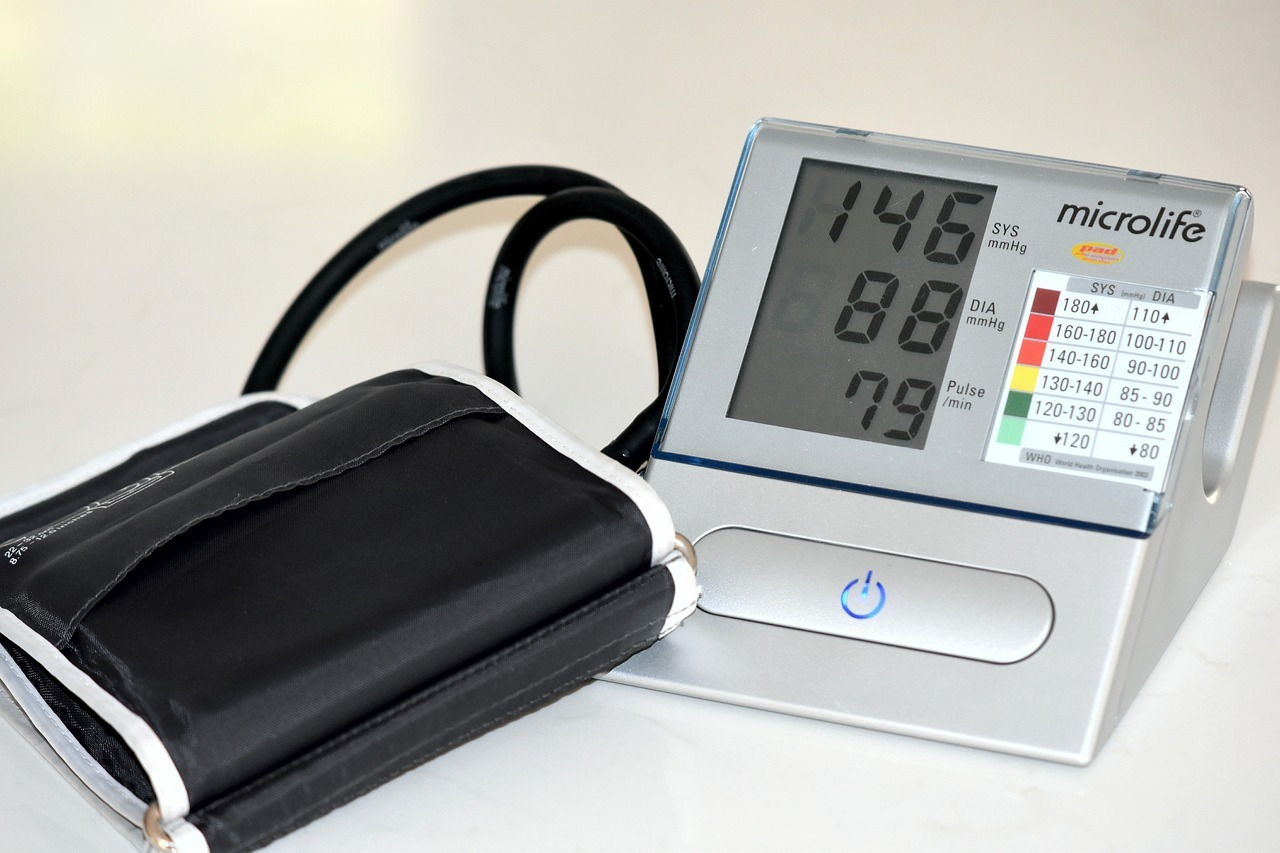
Чем характеризуется артериальная гипертензия
Повышенное артериальное давление, известное также как артериальная гипертензия или гипертония (от греческого «выше нормы»), характеризуется значением систолического артериального давления (САД) в 140 миллиметров ртутного столба и более, а также диастолического артериального давления (ДАД), равного либо превышающего 90 миллиметров ртутного столба.
Наиболее распространенная форма
Подавляющее большинство случаев — около 90–95% — приходится на эссенциальную гипертензию, которую нередко называют гипертонической болезнью.
Эссенциальная артериальная гипертензия, синонимичная первичной гипертензии или гипертонической болезни, описывает длительно текущее заболевание, при котором наблюдается стабильно высокое кровяное давление.
1.2 Диагностика заболевания и его развитие
Диагностика заболевания
Диагностика рассматриваемого заболевания включает в себя исключение других возможных причин повышения давления — так называемых вторичных гипертензий. Анатомические изменения, вызванные гипертонической болезнью, варьируются в зависимости от стадии развития недуга, однако затрагивают преимущественно кровеносные сосуды и сердечную мышцу.
Развитие артериальной гипертензии
Развитие заболевания обычно связано со снижением способности почек регулировать кровяное давление. Клинически оно проявляется постоянным увеличением показателей как систолической, так и диастолической фазы сердечного цикла (выше 140/90 мм рт. ст.).
1.3 Остальные случаи. Ятрогенная гипертония
Остальные случаи
Остальные случаи связаны со вторичными формами артериальной гипертензии, возникающими вследствие других заболеваний: это может быть связано с проблемами почек (включая нефрогенные и реноваскулярные формы), эндокринными нарушениями, изменениями кровообращения, неврологическими факторами, реакцией на стресс или использованием определенных лекарственных препаратов, а также гипертензией во время беременности, когда повышенное давление — симптом основного состояния здоровья.
Ятрогенная гипертония
Возникновение повышенного артериального давления, известного как ятрогенная гипертония, может произойти вследствие нарушений функционирования организма и нередко обусловлено бесконтрольным приемом препаратов. Разнообразие факторов, способствующих ее развитию, включает в себя применение как биологически активных добавок, не являющихся лекарственными средствами, так и медикаментозного лечения.
1.4 Женщины, применяющие гормональную контрацепцию, подвержены повышенному риску. С началом гормонозаместительной терапии рекомендуется усилить контроль за артериальным давлением. Этиология
Женщины, применяющие гормональную контрацепцию, подвержены повышенному риску
Женщины, применяющие гормональную контрацепцию, подвержены повышенному риску развития артериальной гипертензии — этот риск особенно высок в группе женщин с избыточным весом, курильщиц и представительниц группы особ старшего возраста. В случае возникновения артериальной гипертензии, связанной с употреблением данных препаратов или биологически активных добавок, необходимо пойти на прекращение их приема.

Специалист решает вопрос о завершении использования других лекарственных средств. Высокое кровяное давление, возникшее независимо от применения противозачаточных таблеток, не является противопоказанием к гормонотерапии у женщин в период постменопаузы.
С началом гормонозаместительной терапии рекомендуется усилить контроль за артериальным давлением
С началом гормонозаместительной терапии рекомендуется усилить контроль за артериальным давлением, поскольку существует риск его увеличения.
Развитие гипертонии обусловлено влиянием более двух десятков факторов, закодированных в генах человека.
Этиология
Повышенное артериальное давление часто является результатом перегрузки нервной системы под воздействием психоэмоциональных факторов, вызывающих нарушение регуляции сосудистого тонуса и гормональной поддержки нормального уровня кровяного давления.
По данным Всемирной организации здравоохранения, существует несколько ключевых факторов, способствующих развитию этого заболевания: старение организма, генетическая предрасположенность, отсутствие физической активности, избыточное употребление соли с едой, злоупотребление спиртными напитками, недостаток кальция в питании, курение, диабет, лишний вес, высокий уровень холестерина и триглицеридов, а также иные состояния.
Учитывая показатели артериального давления пациента, наличие предрасполагающих факторов риска, поражения внутренних органов вследствие повышенного давления и имеющиеся сопутствующие заболевания, проводится оценка вероятности возникновения осложнений в соответствии с рекомендациями Всемирной организации здравоохранения и Международной лиги против гипертонии.
1.5 Патогенез

Патогенез, то есть процесс формирования недуга, включает в себя ряд этапов, происходящих в клетках или тканях под воздействием причины заболевания. Эти события начинаются с первоначального воздействия и приводят к появлению всех признаков недуга.
С чем связано развитие гипертонии
Развитие гипертонии связано с дисфункцией механизмов, контролирующих работу сердечно-сосудистой системы. Важную роль играет генетическая склонность к заболеванию.
Проявление гипертонии и достижение поддержания нормальной работы клеток
Согласно теории Ю. В. Постнова, она проявляется в распространенных дефектах транспорта ионов через мембраны клеток и их структурных изменениях. При этом поддержание нормальной работы клеток достигается благодаря адаптационным механизмам, включающим регуляцию уровня кальция, модификацию взаимодействия между клетками и гормонами, а также усиление деятельности нервных и гуморальных систем — гипоталамо-гипофизарно-надпочениковой, ренин-ангиотензин-альдостероновой и инсулярной.
К чему приводит избыточное содержание кальция в клетках
Избыточное содержание кальция в клетках усиливает способность гладких мышечных волокон сосудов к сокращению и стимулирует активность внутриклеточных факторов роста, предвещающих онкологические процессы.
Перестройка гладкой мускулатуры сосудов и сердечной мышцы
В результате возникающей гипертрофии и пролиферации гладкой мускулатуры сосудов и сердечной мышцы происходит их перестройка — сердце увеличивается в размере (гипертрофируется), а сосуды приобретают повышенную сократительную способность, утолщаются и сужаются.
Обладая свойством изменяться под воздействием внешних факторов, эти процессы неожиданным образом поддерживают повышенное давление крови. Повышение артериального давления вызывает увеличение нагрузки на левый желудочек при каждом сокращении, что ведет к увеличению размеров этого органа и возрастанию повреждений миокарда из-за оксидативного стресса.
Окислительный стресс развивается из-за избыточного количества окислительных процессов в организме, когда системы защиты, обладающие антиоксидантным действием, оказываются неэффективными. Инициировать такое состояние может изменение внутриклеточной среды, сбивающее баланс между соединениями, вызывающими и ограничивающими окисление — так называемое перекисное равновесие, что приводит к интенсификации окислительных реакций.
Причины возникновения гемодинамических нарушений

Гемодинамические нарушения возникают вследствие дисфункции нейрогуморальных регуляторов как в краткосрочной адаптивной системе, так и в долгосрочной интегративной системе. Кратковременные нарушения связаны с искажением взаимодействия барорецепторов в цепи, включающей крупные артерии, центры головного мозга, симпатическую нервную систему, сосуды сопротивления и емкости, сердце, а также с активизацией почечного гормонального механизма, состоящего из ренина, ангиотензина и сосудов сопротивления.
В то время как нарушения в интегративной системе проявляются чрезмерной выработкой альдостерона, удержанием натрия и жидкости в организме, а также снижением активности механизмов, подавляющих повышение кровяного давления в почках (простагландин E2, калликреин, брадикинин), в сосудах (простациклин, калликреин-кининовая и дофаминергическая сосудистая система, эндотелиальный расслабляющий фактор — оксид азота) и в сердце (артериальный натрийуретический фактор).
Механизмы, играющие ключевую роль в развитии артериальной гипертензии
Ключевую роль в развитии артериальной гипертензии играют такие механизмы, как резистентность тканей к инсулину, приводящая к увеличению обратного захвата натрия, повышенная активность симпатического отдела нервной системы, увеличение выработки онкогенных белков и снижение эффективности веществ, вызывающих расширение сосудов. Кроме того, важную роль играет рост количества рецепторов в сосудах и сердце, а также возрастающая чувствительность этих рецепторов к адреналину — процессы, усиливающиеся при избыточном высвобождении кортизола и гормонов щитовидной железы.
Не менее значимы нарушения циркадного ритма нейроэндокринных систем и гормональной регуляции работы сердца и сосудов. Рассматривается влияние уменьшения синтеза половых гормонов и утраты их сосудозащитных свойств, воздействия местных гуморальных систем (в почках, мозге, сердце и сосудах) на кровообращение, изменения структуры сосудов и способы использования гормонов, регулирующих тонус сосудов.
Примечание:
Биологические ритмы, также известные как циркадианные (от латинских слов «около» и «день»), — это регулярные изменения в активности различных жизненно важных функций, обусловленные чередованием светлого и темного времени суток. Длительность этих циклов чаще всего составляет примерно сутки. Хотя они подвержены влиянию окружающей среды, эти ритмы возникают внутри самого организма, функционируя как своего рода внутренние биологические часы.
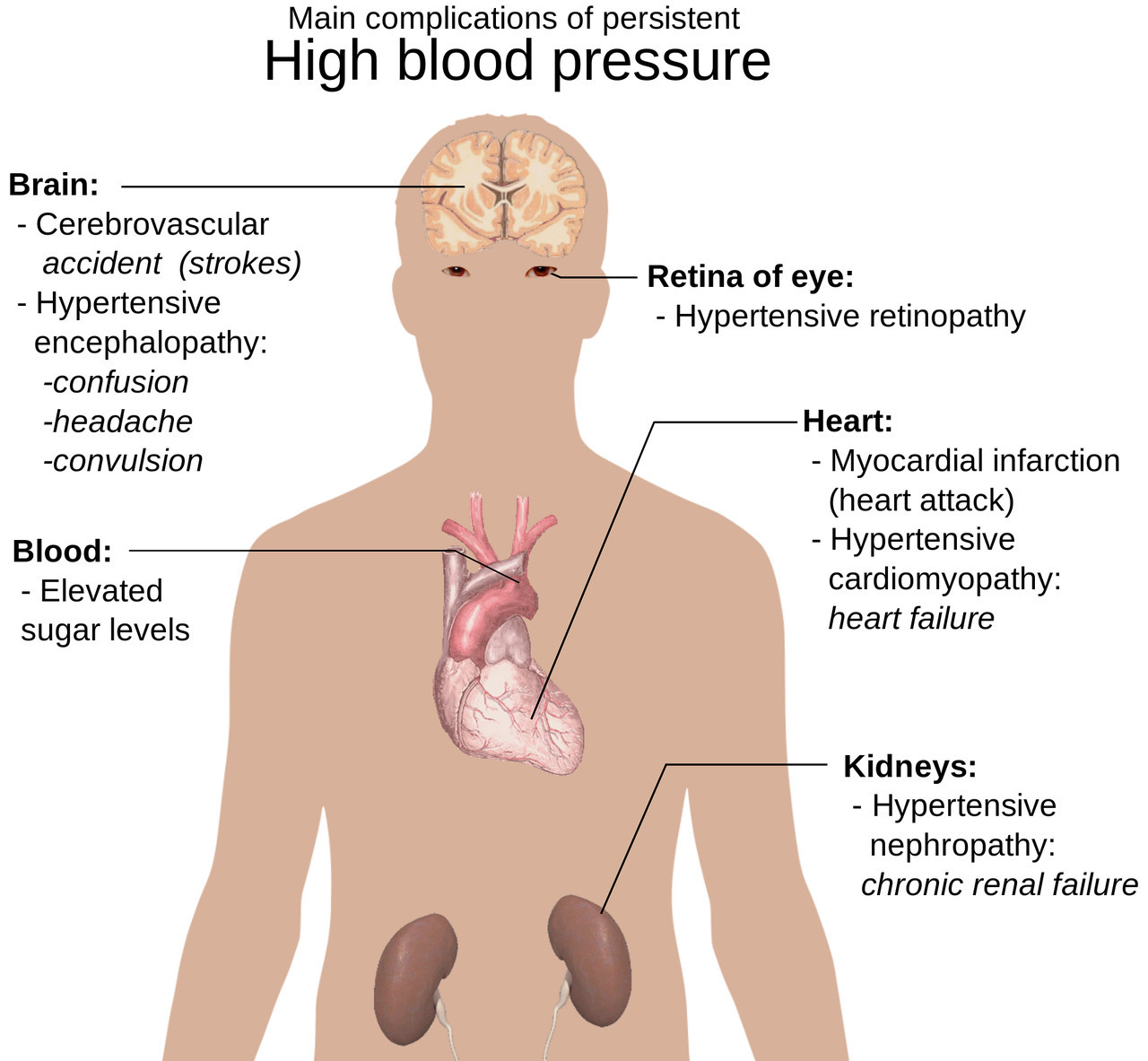
Последствия хронических заболеваний сердечно-сосудистой системы и продолжительной гипертонии
Хронические заболевания сердечно-сосудистой системы и продолжительная гипертония негативно влияют на способность сердца сокращаться и расслабляться, нарушая кровообращение в мозге, сердце и конечностях, что часто приводит к серьезным последствиям артериальной гипертензии — инсульту, инфаркту, отказу органов и проблемам с почками.
1.6 Различия в показателях артериального давления, определенного методом Короткова, на разных руках также значимы. Степени артериальной гипертензии (уровни артериального давления). Рекомендации JNC-VII продолжали разделять пациентов по уровню артериального давления
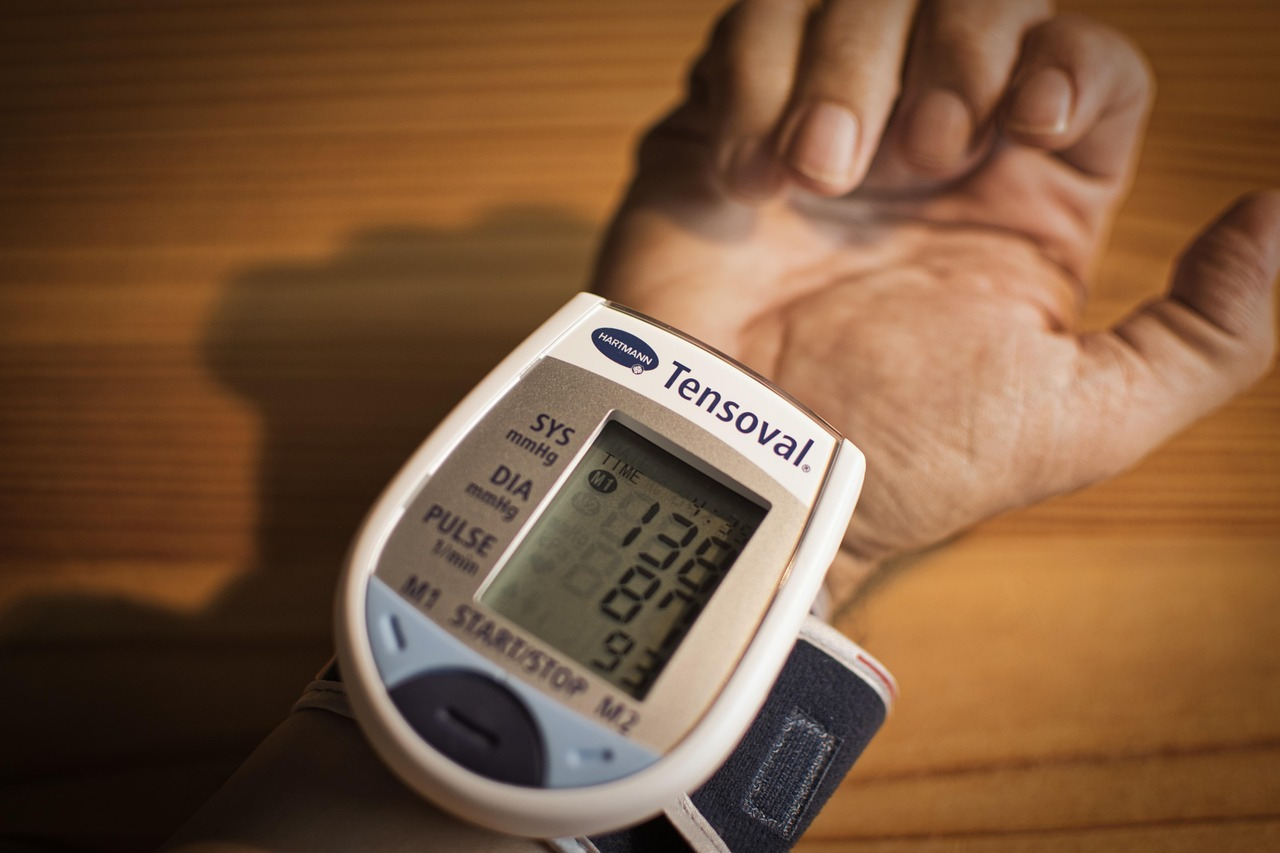
Различия в показателях артериального давления, определенного методом Короткова, на разных руках также имеют значение
Раньше допускалось незначительное колебание значений систолического артериального давления при измерениях на разных руках. Однако современные исследования показывают, что даже разница в 10–15 мм рт. ст. может указывать на проблемы не только с мозговыми сосудами, но и на поражение периферических сосудов, которое способствует развитию гипертонии и других болезней сердца и сосудов.
Несмотря на относительно небольшую вероятность выявления этого признака (всего 15%), он характеризуется высокой степенью достоверности (96%). В связи с этим, согласно общепринятой практике, артериальное давление необходимо измерять на обеих руках, отмечать любые расхождения для определения необходимости проведения дальнейшего обследования и оценивать его, ориентируясь на наибольшее значение, полученное при измерениях. Для минимизации ошибок рекомендуется проводить замеры на каждой руке трижды с небольшими перерывами между ними, принимая за правильные результаты минимальные показатели. Следует учитывать, что у некоторых пациентов давление может не снижаться, а наоборот, увеличиваться при повторных измерениях.
Степени артериальной гипертензии (уровни артериального давления)
Классификация артериальной гипертензии по уровню артериального давления: Уровни АД САД ДАД
Идеальные значения <120 <80
В пределах нормы 120–129 (<130) 80–84 (<85)
Повышенное нормальное 130–139 (130–139) 85–89 (85–89)
Артериальная гипертензия I ступени 140–159 (140–159) 90–99 (90–99)
Артериальная гипертензия II ступени 160–179 (≥160) 100–109 (≥100*)
Артериальная гипертензия III ступени ≥180 (нет ограничений*) ≥110 (нет ограничений*)
Изолированное повышение систолического АД ≥140 <90— обновленные критерии оценки уровня АД с 2020 г. (рекомендации ACC/AHA по гипертонии). — при изолированной систолической гипертензии ставится соответствующая степень в зависимости от значений систолического АД.
Рекомендации JNC-VII продолжали разделять пациентов по уровню артериального давления
Рекомендации JNC-VII продолжали разделять пациентов по уровню артериального давления, выделяя категории нормального и повышенного, и классифицировали их как имеющих состояние перед гипертонией. При этом вторая и третья стадии артериальной гипертензии были объединены в одну вторую стадию согласно JNC-VII. Однако такая консолидация не получила широкого распространения в российской кардиологической практике, поскольку академик А. Л. Мясников обозначил лишь группу, близкую к третьей стадии АГ, как «склеротическую гипертензию».
1.7 Запутанность взаимосвязи артериальной гипертонии с некоторыми другими заболеваниями. Негативные влияния артериальной гипертонии
Запутанность взаимосвязи артериальной гипертонии с некоторыми другими заболеваниями
Взаимосвязь артериальной гипертонии с такими заболеваниями как атеросклероз, ишемическая болезнь сердца и сердечная недостаточность у пациентов с умеренной артериальной гипертензией (по классификации JNC-VI) без признаков сердечно-метаболического синдрома часто бывает запутанной и требует особого подхода к выбору лекарств. Антигипертензивные препараты в этом случае должны иметь защитное воздействие на сердце, независимое от переменной снижения артериального давления.
Негативные влияния артериальной гипертонии
Важно отметить, что артериальная гипертония является фактором риска развития ишемической болезни почек, а также негативно влияет на состояние пациентов с сердечно-метаболическим синдромом и сахарным диабетом из-за повреждения жизненно важных органов. («Стадии гипертонической болезни», советская система классификации):
На первой стадии гипертонии не выявляются признаки поражения органов-мишеней с помощью стандартных методов диагностики; вторая стадия диагностируется при обнаружении таких изменений в одном или нескольких органах; третья стадия характеризуется наличием сопутствующих заболеваний. В классификации выделяют первичную и вторичную формы повышенного кровяного давления.
Примечание:
Ишемическая нефропатия, также известная как ишемическая болезнь почек или сосудистая нефропатия, представляет собой совокупность патологических состояний, обусловленных кислородным голоданием почек. Это состояние возникает из-за начального повреждения кровеносных сосудов почек разного размера, сопровождающегося затруднением кровотока и значительным уменьшением притока крови к органу, что влечет за собой ухудшение способности почек к фильтрации и ведет к постепенному образованию рубцовой ткани.
1.8 Выделение двух типов нарушений при артериальной гипертензии
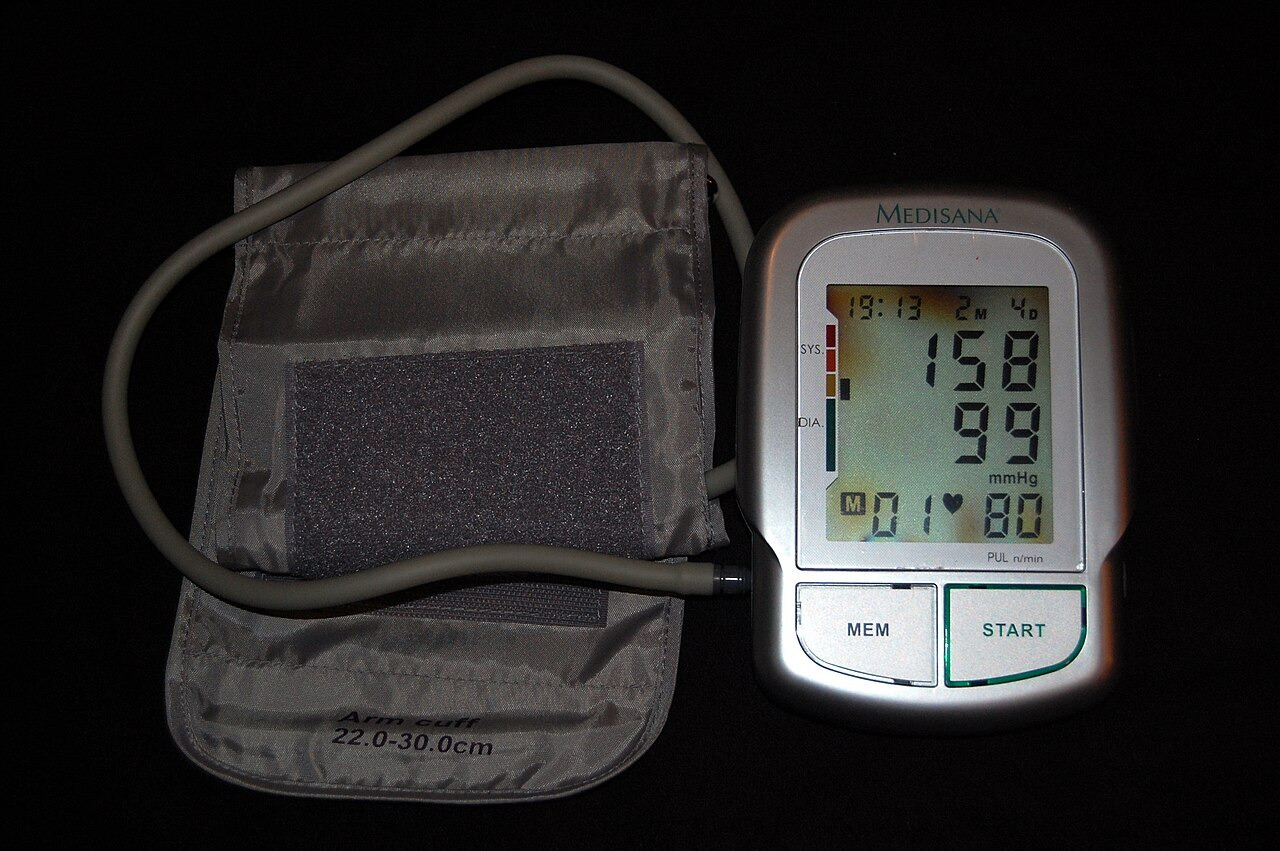
В медицинской практике выделяют два типа нарушений при артериальной гипертензии: первичный и вторичный.
Первичная артериальная гипертензия
Первичная артериальная гипертензия, также известная как эссенциальная гипертония, встречается примерно в 90–95% случаев повышенного артериального давления. В оставшихся случаях (около 5%) повышение АД является следствием других заболеваний, которые объединяют в группу вторичных форм артериальной гипертензии, обусловленных проблемами с почками или другими факторами. На начальных этапах развития первичной формы гипертонии нередко можно наблюдать период нестабильной артериальной гипертензии, который в некоторых ситуациях может привести к критическим эпизодам повышения давления.
Пациент вполне может не замечать изменений в своем состоянии здоровья и оставаться не осведомленным о наличии артериальной гипертензии даже непосредственно перед началом критической фазы — гипертонического криза. Такая особенность типична для этого заболевания, поскольку оно зачастую протекает бессимптомно, в отличие от серьезных последствий и болезней, которые привели к развитию вторичной формы гипертонии. Тем не менее, течение гипертонии иногда сопровождается такими симптомами как головные боли, дискомфорт в сердце (боли в сердце), общее чувство усталости, проблемы со сном, нередко возникающие из-за повышенного выделения мочи в ночное время и чувства непреодолимого позыва помочиться.
Даже у совершенно здоровых людей повышенное кровяное давление, возникающее днем как реакция на активную деятельность, существенно падает к вечеру и нормализуется во время сна; у пациентов же с гипертонией этот процесс чаще всего нарушается. Неблагоприятное воздействие оказывают работа в ночное время и смена привычного режима дня. Повреждение внутренних органов выражается в увеличении размеров сердечной мышцы и утолщении сосудистых стенок.
Вторичная форма артериальной гипертензии
Вторичная форма артериальной гипертензии, обусловленная проблемами с почками, возникает при заболеваниях почечных артерий — вазореналитной или реноваскулярной форме — и при повреждениях самой ткани почек, включая IgA-нефропатию, хронический гломерулонефрит, различные формы вторичного гломерулонефрита (в том числе возникшие после острого гломерулонефрита), нефропатию беременных, диабетическую нефропатию, подагру, коллагенозы, васкулиты, новообразования почек и мочекаменную болезнь.
Характерными признаками синдрома являются болевые ощущения в нижней части спины, нарушения в мочеиспускании, отечность, отклонения в анализе мочи и изменения показателей крови, указывающие на воспаление.

1.9 Чем может быть спровоцировано развитие симптоматической гипертонии? Гипертоническое заболевание и влияние на ее развитие ряда факторов
Чем может быть спровоцировано развитие симптоматической гипертонии?
Развитие симптоматической гипертонии может быть спровоцировано проблемами с гормональной системой, последствиями болезней и повреждений головного мозга, воспалительными процессами, дефектами аорты и рядом других факторов. Без должного вмешательства в лечение первичных заболеваний, вызывающих эти состояния, у пациентов развивается артериальная гипертензия, которая даже после устранения первопричины значительно снижается, но полностью не проходит из-за уже возникшей гипертонии.
Гипертоническое заболевание и влияние на ее развитие ряда факторов
Артериальная гипертония (также известная как эссенциальная гипертензия) представляет собой сложное заболевание с множественными причинами и факторами риска. Развитие этого состояния определяется сочетанием различных факторов: врожденными особенностями организма, такими как отклонения в весе при рождении или осложнения, возникшие в процессе родов; генетической предрасположенностью, влияющей на работу регуляторных систем кровяного давления; воздействием окружающей среды, включая климатические условия и образ жизни, характеризующийся чрезмерным употреблением соли, некачественной водой, неблагоприятными условиями работы и быта, недостаточным отдыхом, дефицитом необходимых питательных веществ и проблемами в межличностных отношениях.
1.10 Основной фактор развития гипертонии. Увеличение концентрации ангиотензина II и ренина в крови и различных органах, не всегда приводит к повышенному артериальному давлению. Развитие болезни и его проявление
Основной фактор развития гипертонии
Основным фактором развития гипертонии служит избыточная работа внутренних процессов организма, приводящая к увеличению объема крови за единицу времени и/или повышению сопротивления кровеносных сосудов. Значительную роль в этом играют процессы размножения болезнетворных микроорганизмов, интенсифицирующиеся под воздействием стресса и связанные с определенными типами гипертензии — изолированной систолической и систоло-диастолической. Так, размножение цитомегаловируса было выявлено в России, а также в регионах Среднего Запада США, Казахстане и Китае; однако, общие данные по популяции США пока не получили достаточной проработки.
Примечание:
Цитомегаловирус, относящийся к группе герпесвирусов, может приводить к дисфункции различных органов, включая нервную систему, сердце, печень и почки, причем наиболее часто это происходит у женщин во время беременности, у младенцев и людей с подавленным иммунитетом.
Увеличение концентрации ангиотензина II и ренина в крови и различных органах, не всегда приводит к повышенному артериальному давлению
Несмотря на то, что увеличение концентрации ангиотензина II и ренина в крови и различных органах, вызванное цитомегаловирусом, регулярно фиксируется, оно не всегда влечет за собой возникновение повышенного артериального давления. Например, у людей африканского происхождения отмечается высокая степень этих веществ, однако гипертоническая болезнь у них может протекать более тяжело, хотя распространенность артериальной гипертензии в таких регионах, как Куба, Пуэрто-Рико и особенно Африка, зачастую оказывается ниже, чем среди американцев европейской расы.
Примечание:
Ренин — протеолитический фермент, один из компонентов ренин-ангиотензиновой системы организма, регулирующей давление крови и водно-солевой гомеостаз. Под действием ренина ангиотензиноген превращается в ангиотензин-I, который далее под действием ангиотензинконвертирующего фермента переходит в ангиотензин-II (мощное сосудосуживающее вещество), последний также способствует синтезу и высвобождению альдостерона (гормона, регулирующего обмен натрия и калия).
Еще примечание:
Ангиотензин II играет ключевую роль в системе ренина-ангиотензина и выступает в качестве основного медиатора ее действия. Этот пептид обладает выраженным вазоконстрикторным эффектом, что приводит к увеличению общего периферического сопротивления сосудов и резкому подъему артериального давления. Помимо этого, ангиотензин II способствует выработке альдостерона, а при высокой концентрации стимулирует высвобождение антидиуретического гормона, вызывающего задержку натрия и воды с последующей гиперволемией, а также активирует симпатическую нервную систему. В совокупности все вышеперечисленные механизмы приводят к возникновению гипертонии.
Развитие болезни и его проявление

Развитие болезни обусловлено ухудшением функции почек по поддержанию нормального уровня кровяного давления. Оно проявляется постоянным повышением диастолической и/или систолической величины артериального давления, которое наблюдается примерно у 15–47% населения.
Первоначально это явление было описано российскими учеными во главе с Г. Ф. Лангом, а после — канадским физиологом Г. Селье. Они установили значительное влияние факторов окружающей среды и образа жизни, социальных обстоятельств и эмоционального стресса на возникновение гипертонии и ее проявления.
Значительное влияние оказывает продолжительное воздействие негативных эмоций. Однако считается, что сила этого воздействия может варьироваться в зависимости от индивидуальных черт характера и склонности к возникновению повышенного артериального давления.
При подготовке этой главы использовался источник [1].
Также см. Приложение 1.
II Гипертонический криз
При подготовке этой главы использовались источники [1] и [11].
2.1 Понятие гипертонического криза. Неприятные ощущения
Понятие гипертонического криза
Внезапное повышение кровяного давления до критических значений и сбой в нормальной работе системы регулирования сосудистого тонуса — вот что такое гипертонический криз. Это состояние характеризуется опасным подъемом артериального давления и нарушением поступления крови к жизненно важным органам, таким как мозг и сердце.
Неприятные ощущения
Пациенты, переживающие гипертонический криз, часто жалуются на ряд неприятных ощущений и демонстрируют определенные признаки ухудшения самочувствия.
Значительная слабость, быстрое наступление усталости
Прилив крови к лицу и верхней части тела
Чувство мушек или мелких точек, проносящихся в поле зрения
Проблемы со сном, беспокойство, чувство испуга
Интенсивная головная боль, часто локализованная в задней части головы
Различные звуки в ушах — шум, звон, свист — ощущение заложенности
Затрудненное дыхание
Дискомфортные ощущения в области сердца
Нарушения в работе нервной системы, головокружение, состояние дезориентации.
Примечание:
Внезапное и нередко очень сильное увеличение кровяного давления (даже у людей с нормальным либо пониженным давлением, когда возникает гипертонический кризис, давление может быть не чрезмерно высоким)
2.2 В случае гипертонического криза существует разница в сроках оказания помощи. Когда гипертонический криз сопровождается определенными состояниями, он считается угрожающим жизни
В случае гипертонического криза существует разница в сроках оказания помощи
В случае гипертонического криза существует разница в сроках оказания помощи: при осложненной форме критически важно начать терапию в пределах часа, а при неосложненной — в течение суток. Хотя при злокачественной гипертензии возможно спасение пациента даже с более значительной задержкой, раннее начало лечения рекомендуется всегда, поскольку повреждение внутренних органов напрямую связано со временем ожидания и наблюдается как при обычных кризах, так и при злокачественной гипертензии.
При этом под злокачественной артериальной гипертензией понимается постоянно повышенное кровяное давление выше 170/120 миллиметров ртутного столба, сопровождающееся повреждением жизненно важных органов — сетчатки глаза, почек, сердечной мышцы и головного мозга. Это состояние несет риск развития таких серьезных последствий как ухудшение зрения, инсульт, инфаркт миокарда и нарушение функции почек.
Когда гипертонический криз сопровождается определенными состояниями, он считается угрожающим жизни
Эти состояния позволяют отнести гипертонический криз к категории критических и требующих немедленного вмешательства: поражение головного мозга вследствие повышенного давления, инсульт, инфаркт миокарда, сердечная недостаточность, разрыв аорты, опухоль надпочечников, кризис, вызванный употреблением стимуляторов (амфетамины, кокаин), преэклампсия и эклампсия, критически высокое давление, сопряженное с кровоизлиянием в мозг или черепно-мозговой травмой, а также артериальная гипертензия у пациентов после операций или при риске кровотечения.
2.3 Опасность гипертонического криза велика. Сочетание гипертонической болезни и феохромоцитомы возможно на фоне других форм повышенного артериального давления

Опасность гипертонического криза велика
Опасность гипертонического криза велика для пациентов независимо от наличия сопутствующих заболеваний сердца и сосудов головного мозга. Периодически возникают такие состояния у людей с феохромоцитомой (особенно в условиях сниженного артериального давления), а также довольно часто — у больных эссенциальной гипертензией.
Адренергические кризы при феохромоцитоме могут быть спровоцированы употреблением запрещенных веществ вроде кокаина или амфетаминов, передозировкой эфедрина и норадреналина, отменой препаратов клонидин или метилдопа, нередко возникают после серьезных ожогов. Вегетативные кризы схожего типа регистрируются при нарушениях функций вегетативной нервной системы, затрагивающих сердце и сосуды. Пациенты, пережившие гипертонический кризис, подвержены повторным эпизодам.
Сочетание гипертонической болезни и феохромоцитомы возможно на фоне других форм повышенного артериального давления
Опасная форма гипертензии способна развиваться как следствие любого повышения кровяного давления. В ситуациях с тяжелыми гипертоническими кризисами своевременное вмешательство медиков критически важно — оно должно произойти в пределах получаса, а при расслоении аорты счет идет на минуты.
2.4 Важно отличать гипертонический криз от других состояний, характеризующихся скачком артериального давления. Первый эпизод повышения артериального давления может оказаться гипертоническим кризом
Важно отличать гипертонический кризис от других состояний, характеризующихся скачком артериального давления
Необходимо уметь дифференцировать гипертонический кризис от схожих по симптомам состояний с резким повышением артериального давления, например, от преэклампсии (диагноз ставится только беременным женщинам), эклампсии (опасное осложнение преэклампсии, способное возникнуть при несвоевременном обнаружении заболевания или в процессе родов) и вегетативных реакций, вызванных нарушениями работы сердечно-сосудистой системы. А также от таких как панические атаки при паническом расстройстве, генерализованное тревожное расстройство, обсессивно-компульсивное расстройство, фобии, посттравматическое стрессовое расстройство, головные боли различного генеза (в частности, вызванные гипертонической болезнью или мигренью), приступы стенокардии, почечные колики, опущение почки вследствие смещения кишечника, тиреотоксические и эритемские кризы, начало злокачественного течения артериальной гипертонии, ухудшение течения хронических болезней почек и другие патологические процессы.
При этом перечисленные состояния нередко возникают одновременно с гипертоническим кризом.
Первый эпизод повышения артериального давления может оказаться гипертоническим кризом
Резкое повышение кровяного давления в первый раз способно сигнализировать о развитии гипертонического криза.
2.5 Лечение гипертонического криза. Гипертонический криз может привести к серьезным осложнениям
Лечение гипертонического криза
В начале лечения важно обеспечить пациенту спокойствие и точно измерить показатели артериального давления. Парентеральное введение эналаприлата возможно как при оказании неотложной медицинской помощи, так и в стационаре, при наличии соответствующих показаний и исключении противопоказаний к препарату.
Эналаприлат особенно эффективен при сердечной недостаточности левого желудочка, злокачественной гипертензии без стеноза почечных артерий и при состояниях, сопровождающихся повышенной секрецией ренина. Но нельзя использовать его для неотложного лечения сердечного приступа в течение суток после него из-за риска осложнений, а также нитроглицерин при острых проблемах с сердцем и сосудами.
Применение нитропруссида натрия хоть и эффективно при высоком давлении в мозге, требует осторожности из-за возможного повышения давления внутри черепа и негативного влияния на почки. Бета-блокаторы (например, метопролол или эсмолол) рекомендуются при разрыве аорты, остром коронарном синдроме и повышенной активности ренина, если другие препараты не подходят. Антиадреналитики, такие как фентоламин, применяют при подозрении на феохromoцитому.
Для коррекции состояния могут применяться диуретики (например, фуросемид при проблемах с левым желудочком), нейролептики (дроперидол), гидралазин и лабеталол при преэклампсии и эклампсии. В случае эклампсии также используют сульфат магния (вводить медленно, избегая применения менее чем за два часа до рождения здорового ребенка). В ситуациях, когда стандартно рекомендуются бета-блокаторы, но пациент страдает хронической обструктивной болезнью легких, возможны назначения ганглиоблокаторов, таких как пентамин.
При феохромоцитоме для коррекции гипертонического криза применяют альфа-адреноблокирующие препараты, такие как фентоламин (внутривенно или внутримышечно в дозе 5–10 мг с постепенным переходом к непрерывной инфузии со скоростью 2–3,5 мкг/кг/мин). Если после снижения давления наблюдается учащенное сердцебиение или аритмия, подключают бета-адреноблокаторы. Для предотвращения повторных эпизодов и контроля над не осложненными приступами по рекомендации специалиста пациенту выписывают каптоприл, иногда — лабеталол, празозин; при значениях систолического давления выше 200 мм рт. ст. используют клофелин в виде таблеток под языком или внутрь. Пациентам, склонным к кризисам, всегда необходимо иметь при себе сублингвальные лекарства, прописанные врачом.
В условиях пребывания пациента в больнице внутривенное введение лекарств, таких как эналаприлат, лабеталол, празозин и нифедипин, является допустимым подходом к лечению.
Гипертонический криз может привести к серьезным осложнениям
Гипертонический кризис может привести к серьезным осложнениям, включая повреждение сетчатки, отек зрительного нерва с возможной потерей зрения, различные сердечно-сосудистые проблемы, такие как аритмия, сердечная недостаточность и инфаркт миокарда, ДВС-синдром, гемолитическую анемию, инсульт, отек легких и головного мозга, а также поражение почек и даже смерть.
2.6 Действия больного во время гипертонического криза
Действия больного во время гипертонического криза
В случае гипертонического криза крайне важно действовать немедленно. Позвоните по номеру скорой помощи, если у пациента возникли серьезные симптомы, такие как боль в груди, одышка, сильная головная боль или спутанность сознания. Служба неотложной медицинской помощи может обеспечить своевременное лечение пациента и транспортировку его в медицинское учреждение, оборудованное для оказания неотложной помощи при гипертонических кризах.
В ожидании экстренной помощи следует предпринять следующие шаги:
Сохраняйте спокойствие
Паника может усугубить повышенное артериальное давление. Сосредоточьтесь на сохранении спокойствия и медленном глубоком дыхании, чтобы снизить уровень стресса.
Отдых
Найдите удобное положение, например, сидя или лежа, чтобы отдохнуть и облегчить любой дискомфорт.
Следите за артериальным давлением
По возможности регулярно контролируйте артериальное давление, ожидая прибытия помощи. Эта информация может помочь спасателям оценить серьёзность ситуации. Избегайте определенных видов деятельности: воздержитесь от участия в напряженных видах деятельности, а также от употребления кофеина и алкоголя, так как они могут еще больше повысить артериальное давление.
Следуйте рекомендациям врача
Если вам назначены лекарства от повышенного артериального давления, следуйте указаниям лечащего врача относительно дозировки и способа применения. (WebMD, 2023).
2.7 Профилактика гипертонических кризов. Когда следует обратиться в отделение неотложной помощи
Профилактика гипертонических кризов
Хотя гипертонические кризы могут возникать внезапно, определенные изменения образа жизни могут помочь снизить риск развития гипертонии и ее осложнений. К ним относятся поддержание здорового веса, сбалансированная диета с низким содержанием натрия и насыщенных жиров, регулярная физическая активность, эффективное управление стрессом, ограничение потребления алкоголя и отказ от табака.
Когда следует обратиться в отделение неотложной помощи
Гипертонический криз — серьёзное заболевание, требующее незамедлительного вмешательства для предотвращения потенциально опасных для жизни осложнений.
Понимание признаков и симптомов гипертонического криза, точная интерпретация показаний артериального давления и принятие соответствующих мер позволяют снизить риски, связанные с этим состоянием. Кроме того, уделение первоочередного внимания профилактическим мерам и ведение здорового образа жизни могут помочь снизить вероятность возникновения гипертонических кризов, способствуя общему здоровью и благополучию сердечно-сосудистой системы.
III Кровяное давление и ваш мозг
При подготовке этой главы использовался источник [2].
3.1 Что такое артериальное давление? Как определяется высота артериального давления
Что такое артериальное давление?
Артериальное давление, именуемое также кровяным давлением, представляет собой ключевой фактор, обеспечивающий доставку насыщенной кислородом крови ко всем органам и тканям организма. Роль насоса в этом процессе выполняет сердце, а артерии служат магистральными путями для перемещения и доставки крови.
Как определяется высота артериального давления
Уровень артериального давления зависит от силы выброса крови левым желудочком — основной камерой сердца, отвечающей за этот процесс, а также от состояния сосудов, включая их размер и эластичность.
На работу сердца и состояние артерий оказывают влияние разнообразные аспекты: наследственность, гормональный фон, обмен веществ, нервная система, эмоциональное состояние и стиль жизни человека. Из-за этого многообразия влияющих факторов показатели артериального давления подвержены постоянным изменениям, варьируясь даже ежеминутно и ежедневно, не исключая долгосрочных тенденций, проявляющихся с течением времени.
3.2 Повышенное кровяное давление. Два компонента артериального давления
Повышенное кровяное давление
Артериальная гипертензия, или повышенное кровяное давление, диагностируется при значениях выше 140/90 миллиметров ртутного столба. Данное заболевание относится к сердечно-сосудистым и оказывает влияние на весь организм, ведь нормальное функционирование органов зависит от состояния сосудов. Если не контролировать гипертонию, она может ухудшить состояние различных органов, причем наиболее подверженным риску является головной мозг.
Два компонента артериального давления
Артериальное давление формируется из двух составляющих. Верхнее значение — систолическое давление — фиксируется при сокращении сердца и выбросе крови в сосуды; нижнее же — диастолическое давление — определяется во время отдыха сердца и заполнения его кровью перед следующим сокращением.
Единица измерения, используемая для определения этих показателей, называется миллиметром ртутного столба (мм рт. ст.). Эта мера восходит к временам создания первых барометрических инструментов, которые использовали ртуть для проведения замеров, и существует она уже больше столетия.
Обычно при измерении кровяного давления сначала фиксируют верхнее значение — систолическое, а затем нижнее — диастолическое. Например, значения 110 мм рт. ст. и 70 мм рт. ст. обозначаются как 110/70 и читаются как «сто десять на семьдесят». Для людей взрослого возраста здоровым считается уровень артериального давления, не превышающий 120/80. Современные медицинские стандарты определяют диапазон от 120 до 129 по систолическому значению как состояние повышенного давления. Диагностика гипертонии первой степени теперь ставится при систолическом давлении от 130 до 139 и диастолическом от 80 до 89. Если же показатели систолы равны или выше 140, а диастолы — 90 или больше, то диагностируется гипертония второй степени.
3.3 Гипертония чрезвычайно опасна. Две главные формы инсульта. Контроль артериального давления
Высокое кровяное давление представляет серьезную угрозу здоровью.
Ежегодно от этого состояния умирает около 17% взрослых американцев. Поражая сердце и сосуды, гипертония классифицируется как сердечно-сосудистая болезнь. Тем не менее, учитывая ключевую роль артериальной системы в функционировании всего организма, она может рассматриваться как системное нарушение. Зачастую наиболее негативные последствия повышенного давления возникают не в области сердца, а вовлекают зрение, функцию почек и, прежде всего, влияют на мозг.
Две главные формы инсульта
Существуют два основных типа инсультов: ишемический и геморрагический. Геморрагические инсульты происходят гораздо реже, но обычно имеют более тяжелое течение. Они вызваны тем, что кровеносные сосуды в мозге лопаются, высвобождая кровь или цереброспинальную жидкость в мозговую ткань.
Важность поддержания нормального кровяного давления
Приблизительно у каждого третьего взрослого человека в Америке диагностируется высокое кровяное давление. В медицинской практике эта проблема называется гипертензией, и часто она протекает бессимптомно, оставаясь незамеченной. Однако сочетание высокого кровяного давления с отклонениями уровня холестерина и глюкозы в крови может значительно ускорить разрушение артерий, почек и сердца. К положительной стороне следует отнести тот факт, что высокое кровяное давление можно относительно просто выявить и подкорректировать.
3.4 Инсульты и кровоизлияния
Около 87% случаев инсульта приходится на ишемический тип, вызванный закупоркой артерии, питающей мозг, кровяным сгустком. Этот процесс может протекать по разному.
Тромботический инсульт развивается, когда тромб формируется непосредственно в поврежденной артерии, находящейся в мозге.
Эмболический инсульт возникает, когда сгусток крови образуется в другом месте организма и затем перемещается через кровеносную систему в мозг, где он препятствует нормальному кровотоку. Как правило, такие эмболы образуются из-за скоплений холестерина в сонных артериях, аорте или сердце. Несмотря на то, что обширные кровоизлияния обычно хорошо поддаются диагностике, МРТ выявляет значительное количество небольших кровоизлияний.
Небольшие инсульты, известные как лакунарные из-за ограниченности повреждения, довольно распространены среди жителей. Одиночные случаи микрокровоизлияний или подобные им лакунарные инсульты часто не проявляются никакими симптомами, хотя повторяющиеся эпизоды способны спровоцировать серьезные нарушения здоровья, включая ухудшение памяти и снижение умственных способностей (о чем речь пойдет ниже). Такие незаметные инсульты наиболее часто встречаются у пожилых людей, особенно у тех, кто имеет гипертонию.
Кровоизлияние при инсульте
Составляет 13% всех случаев инсульта и возникает вследствие разрушения сосудов с попаданием крови в мозг. Как правило, протекает тяжелее, нежели ишемический тип. Различают два основных вида: субарахноидальное и внутримозговое кровоизлияния.
Субарахноидальное кровоизлияние — это патологическое состояние, характеризующееся кровотоком в область между мозгом и черепной коробкой. В большинстве случаев оно спровоцировано наличием аневризмы, представляющей собой участок ослабленной артериальной стенки. Первым признаком зачастую служит интенсивная головная боль.
Внутримозговое кровоизлияние представляет собой кровотечение непосредственно в ткани мозга. Часто становится следствием повышенного артериального давления и повреждения артерий.
Ишемический инсульт
Ишемический инсульт составляет подавляющее большинство случаев — около 87%. Он возникает вследствие непроходимости сосудов головного мозга. Ключевым фактором является прекращение поступления крови, что приводит к гибели нервной ткани.
Различают два основных типа ишемического инсульта: эмболический и тромботический. Эмболический тип развивается из-за эмболов — блуждающих сгустков крови, мигрирующих от других органов в сосуды мозга. У жителей США эмболический инсульт диагностируют примерно в 60% случаев, причем четверть этих эпизодов обусловлены фибрилляцией предсердий — нерегулярным сердцебиением. В свою очередь, тромботический инсульт вызван образованием тромбов непосредственно в просвете артерии, часто в результате атеросклеротического процесса, и иногда называется атеротромботическим инсультом.
3.5 Высокое давление, высокий риск. Ухудшение умственных способностей — одно из самых пугающих последствий старения
Высокое давление, высокий риск
Повышенное кровяное давление напрямую связано с риском развития инфаркта мозга, включая случаи протекающие без явных признаков. Угроза возникает при любых отклонениях от нормы — как при повышении верхнего, так и нижнего показателей. Данные исследований Гарварда демонстрируют значительное увеличение вероятности инсульта у мужчин с гипертонией — до 220%.
Кроме того, каждое повышение систолического давления всего на 10 мм ртутного столба приводит к увеличению риска ишемического инсульта на 28%, а геморрагического — на 38%. К сожалению, это не самые обнадеживающие сведения. Однако стоит отметить, что контроль над высоким давлением очень эффективен: снижение систолического показателя на 10 мм ртутного столба позволяет уменьшить вероятность инсульта почти на 44%.
Ухудшение умственных способностей — одно из самых пугающих последствий старения
Следует подчеркнуть, что ухудшение познавательных возможностей вызывает серьезное беспокойство при наступлении старости. Хотя с возрастом многие пожилые люди испытывают изменения в работе памяти, большая часть здоровых представителей этого возраста продолжают оставаться деятельными и эффективными. Они учатся справляться с незначительным снижением скорости запоминания и используют накопленный за жизнь опыт, чтобы поддерживать четкость мысли и творческий потенциал.

IV Выявление причин гипертонии и ее диагностика
Определение факторов, способствующих развитию гипертонии, критически важно для успешного предотвращения болезни и ее терапии. Это дает возможность корректировать поведение человека и применять медикаментозные методы с целью минимизировать вероятность возникновения опасных последствий, включая сердечный приступ, поражение головного мозга, проблемы с почками и другие состояния.
Имея представление о потенциальных угрозах, врачи могут разрабатывать персонализированные стратегии лечения, управлять дополнительными недугами и оптимально использовать доступные ресурсы в здравоохранении, сосредотачиваясь на пациентах с повышенным риском.
4.1 Важность выявления причин гипертонии

Улучшение контроля сопутствующих заболеваний
Многие факторы риска гипертонии, такие как диабет, ожирение и высокий уровень холестерина, наличие каких-то недугов, также являются факторами риска других заболеваний. Выявление этих взаимосвязанных причин позволяет применять комплексный подход к лечению как гипертонии, так и других сопутствующих заболеваний.
Улучшение образа жизни
Понимание причин дает четкий план действий для изменения образа жизни. Например, выявление физической неактивности или неправильного питания как причины дает людям возможность внести конкретные изменения в свои привычки в плане физических упражнений и питания, что может значительно снизить артериальное давление.
Более эффективное распределение ресурсов здравоохранения
Выявляя группы высокого риска посредством целевого скрининга факторов риска, системы здравоохранения могут сосредоточить ограниченные ресурсы на тех, кто получит наибольшую пользу от раннего вмешательства и лечения, улучшая общие результаты общественного здравоохранения.
4.2 Распространенные причины и факторы риска

Модифицируемые факторы
Нездоровое питание (с высоким содержанием соли и насыщенных жиров), отсутствие физической активности, избыточный вес или ожирение, чрезмерное употребление алкоголя и курение.
Немодифицируемые факторы
Различные недуги, включая сахарный диабет, заболевания почек и дыхательных путей, вдобавок к возрасту и генетической предрасположенности, способны оказывать воздействие на общее самочувствие человека.
Важно помнить, что лечение основного заболевания должно проводиться одновременно или прежде, чем начинать терапию гипертонии — пока причина не окажется устранена, контролировать повышенное давление будет весьма затруднительно. Неправильно лечить гипертонию, игнорируя первопричины этого состояния!
Другие факторы
Высокий уровень стресса, прием некоторых лекарств и апноэ во сне также могут способствовать возникновению этого состояния.
4.3 Три ключевых диагностических метода. Определение артериального давления
Три ключевых диагностических метода
Для выявления гипертонии применяют три ключевых диагностических метода: 1) определение показателей артериального давления, 2) проведение клинического осмотра и 3) регистрация электрической активности сердца посредством электрокардиограммы.
Определение артериального давления
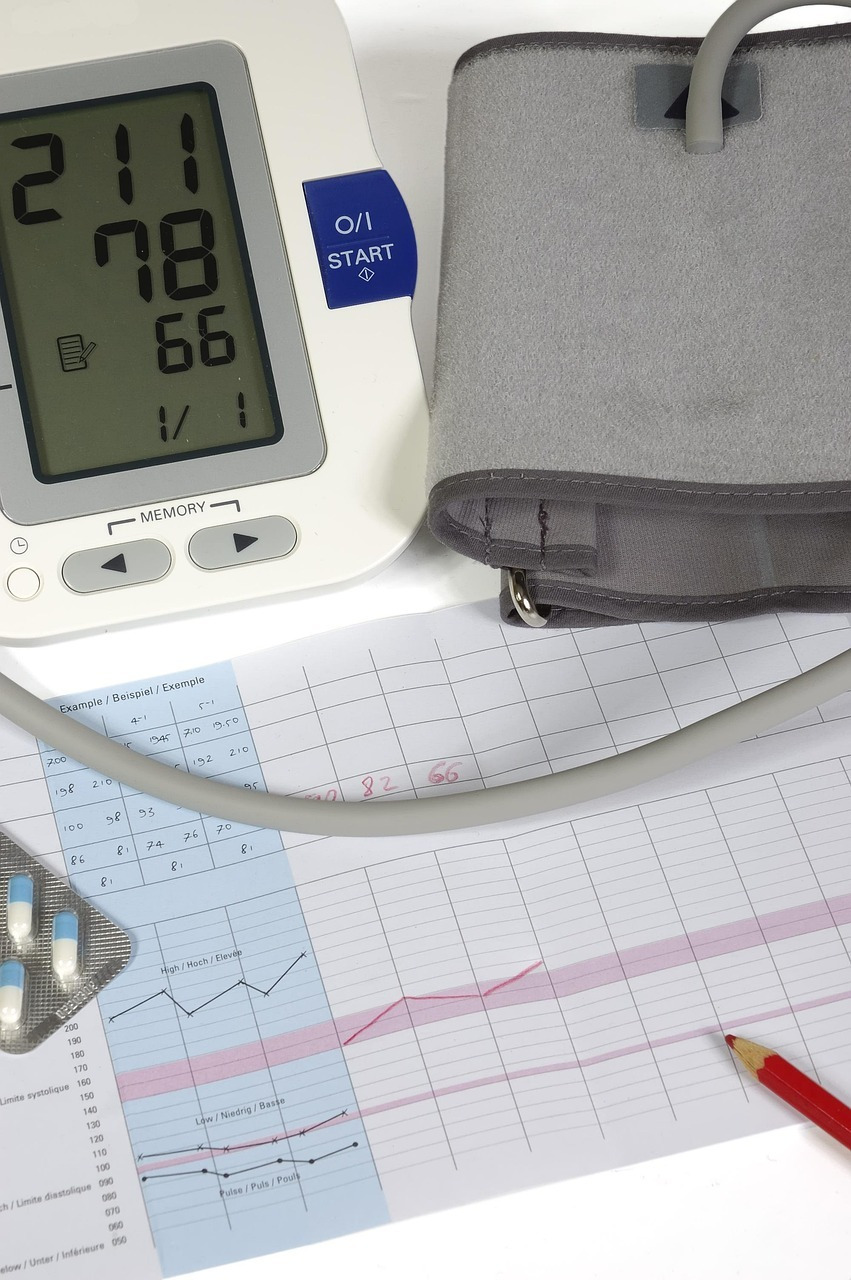
Измерение артериального давления проводят с помощью специального аппарата — сфигмоманометра. Этот прибор, также известный как тонометр, позволяет определить величину кровяного давления без непосредственного контакта с кожей. Название сфигмоманометра происходит от комбинации древнегреческих терминов, описывающих импульс крови, ее плотность и сам процесс измерения. Устройство состоит из датчика, регистрирующего давление, манжеты, которая оборачивает руку пациента, и системы, подающей воздух и позволяющей регулировать его выход.
Существуют различные типы этого прибора: электронные (автоматические) и традиционные, включая ртутные и механические (анероидные). При использовании ручного типа необходимо также применять фонендоскоп.
4.4 Показатели артериального давления. Единичное превышение артериального давления не всегда указывает на наличие гипертонии

CHONION ANTOINE. Собственная работа. CC BY-SA 4.0. Без изменений. Источник: https://ru.wikipedia.org/wiki/Сфигмоманометр
Показатели артериального давления
У здорового взрослого человека показатели артериального давления обычно находятся в пределах 120–140/80–90 миллиметров ртутного столба. Однако некоторые люди комфортно ощущают себя при более низких значениях, тогда как привычные нормы вроде 120/80 для них могут ощущаться как повышение давления. Как правило, диапазон показателей от 120 до 140 мм рт. ст. сегодня рассматривается как стадия «предгипертонии».
На величину артериального давления влияют многие факторы, такие как возраст, состояние сердечно-сосудистой системы, психоэмоциональное состояние, уровень физической нагрузки и принимаемые лекарства.
Единичное превышение артериального давления не всегда указывает на наличие гипертонии
Единичное превышение артериального давления не всегда указывает на наличие гипертонии. Для постановки диагноза необходимо проводить измерения кровяного давления несколько раз, интервал между которыми должен составлять минимум пять минут.
4.5 Диагностический процесс
Процесс медицинской диагностики, будучи особым видом деятельности человека, направлен на выявление заболевания путем глубокого анализа его природы, определения симптомов, характеристик, организации и изменений во времени.
Сбор информации от пациента
Диагностический процесс включает в себя сбор информации от пациента посредством беседы с врачом. В ходе этого опроса выявляются имеющиеся или перенесенные болезни. Также оцениваются факторы риска развития гипертонии, такие как курение, высокий уровень холестерина и сахарный диабет, а также изучается семейная история — наличие данного заболевания у родителей, бабушек и дедушек пациента и других ближайших родственников.
Первичный осмотр пациента
В начале физического обследования обычно проверяют работу сердца с помощью фонендоскопа. Такой способ помогает обнаружить сердечные шумы, изменения обычных звуков — их усиление или приглушение — и появление новых звуков. Полученные сведения указывают на возможные изменения в структуре миокарда вследствие высокого кровяного давления или наличия дефектов.

Электрокардиография
Электрокардиография дает возможность фиксировать на бумаге колебания электрической активности сердца в динамике. Этот диагностический метод необходим для выявления разнообразных проблем с сердечным ритмом. Помимо этого, по результатам ЭКГ можно диагностировать утолщение стенок левого желудочка, что часто наблюдается при артериальной гипертензии.
Эхокардиография
Для постановки диагноза используют различные подходы, среди которых важное место занимает эхокардиография — методика обследования с помощью ультразвука, дающая возможность оценить структуру сердечной мышцы, выявить нарушения в ее строении, а также проанализировать работу клапанного аппарата.
Артериография
Также применяется артериография, включая аортографию, — рентгенологическое исследование, предназначенное для оценки состояния сосудистых стенок и диаметра просвета. С помощью этой методики можно обнаружить атеросклеротические отложения в коронарных артериях (коронарография), диагностировать коарктацию аорты — врожденное сужение аорты в конкретном месте, и другие патологии.
Доплерография
Доплерография представляет собой ультразвуковую технологию, позволяющую изучать характер движения крови по сосудам, как артериальным, так и венозным.
В случае повышенного кровяного давления особое внимание уделяется проверке состояния сонных и мозговых артерий, где ультразвуковая диагностика является предпочтительным выбором благодаря своей безопасности и отсутствию риска возникновения осложнений.
Биохимический анализ крови
Для диагностики гипертонии важен биохимический анализ крови. Он позволяет оценить концентрацию холестерина и различных фракций липопротеинов — ключевых факторов риска развития атеросклероза.
Определение глюкозы в крови и оценка работы почек
Также необходимо определить уровень глюкозы в крови. Оценка работы почек имеет важное значение при выявлении причин повышенного кровяного давления, поэтому проводят общий анализ мочи, определяют показатели биохимии крови (креатинин и мочевина) и выполняют ультразвуковое исследование почек с оценкой состояния сосудов.
Исследование функции щитовидной железы

Определение уровня тиреотропного гормона (ТТГ) и тироксина (Т4) в анализе крови помогает установить связь между состоянием щитовидной железы и повышением артериального давления.
Избегайте скрещивания ног
При измерении артериального давления убедитесь, что ваши ступни стоят на полу, а ноги не скрещены. Скрещивание ног может временно и искусственно завысить показания артериального давления.
V Лечение гипертонической болезни
5.1 Безусловно, гипертонию можно успешно лечить. Изменение привычного уклада жизни играет ключевую роль
Безусловно, гипертонию можно успешно лечить
Безусловно, гипертонию можно успешно лечить, особенно если начать своевременно. Именно поэтому ранняя диагностика играет ключевую роль как в профилактике, так и в терапии этого заболевания. Г. Ф. Ланг
Современные методы лечения повышенного давления чаще всего ориентированы на людей зрелого возраста — от 45 до 50 лет и старше. Однако вопросы лечения более молодых пациентов, особенно тех, кто страдает изолированным повышением систолического давления, долгое время оставались спорными. Это связано с отсутствием консенсуса среди специалистов, которые разделяются на приверженцев концепции «ложной» гипертензии и сторонников идеи о «реальной» гипертензии, а также с недостатком данных, подтверждающих эффективность различных подходов к лечению таких пациентов.
Изменение привычного уклада жизни играет ключевую роль
Лечение повышенного кровяного давления следует начинать с коррекции образа жизни и устранения причин, вызывающих вторичную гипертензию, а также воздействий, характерных для гипертонической болезни.
В рамках изменения образа жизни рекомендуется ограничивать потребление соли, жиров и быстро усваиваемых углеводов, выстраивать правильный баланс между работой и отдыхом, справляться со стрессовыми ситуациями, избегать чрезмерного употребления алкоголя, курения и других веществ, влияющих на психику, регулярно заниматься спортом средней интенсивности и поддерживать здоровый вес. Медикаментозная терапия применяется лишь в случае отсутствия положительных результатов от этих мер.
5.2 Основная задача медикаментозной терапии. Выбор медикаментозной терапии при артериальной гипертензии
Основная задача медикаментозной терапии
Основная задача медикаментозной терапии — добиться снижения кровяного давления (устраняя корень проблемы, вызвавшей его повышение) до значений менее 140/90 мм рт. ст., хотя у людей с повышенным или очень высоким риском сердечно-сосудистых осложнений (например, при сахарном диабете или ишемической болезни сердца) желательные показатели должны быть ниже — 130/80. На начальном этапе лечения, исходя из оценки риска, может применяться как один препарат, так и их сочетание.
Вместо использования нескольких препаратов одновременно, монотерапия предполагает выбор единственного медикамента, оптимального для конкретного человека, с целью замены предыдущей комплексной терапии. Такой подход способствует уменьшению вероятности возникновения нежелательных реакций организма.
Если же монотерапия не приносит ожидаемого результата, то намного более эффективным будет использование нескольких препаратов в небольших дозах вместо повышения дозы одного единственного препарата.
При выборе лекарств приоритет отдается тем средствам, которые доказали свою способность улучшать долгосрочный прогноз, уменьшая вероятность летального исхода и серьезных сердечных событий, таких как инфаркт или инсульт.
Принципы выбора медикаментозной терапии при артериальной гипертензии
Ключевую роль в уменьшении вероятности возникновения проблем с сердцем и сосудами играет снижение показателей артериального давления и/или уменьшение жесткости кровеносных сосудов и увеличение массы сердечной мышцы, а не выбор определенного препарата. Как показало исследование ACCOMPLISH, использование амлодипина и беназеприла привело к снижению числа сердечно-сосудистых инцидентов на 20% по сравнению с сочетанием гидрохлоротиазида и беназеприла, хотя вторая схема лечения обеспечивала лучший контроль над давлением в течение дня.

В некоторых случаях наличие у пациентов определенных заболеваний обуславливает выбор специфических антигипертензивных средств благодаря их благоприятному воздействию, которое выходит за рамки простого контроля над кровяным давлением. Так, даже после проведения исследования ALLHAT альфа-адреноблокаторы продолжают применяться при лечении гипертонии у мужчин с доброкачественной гиперплазией простаты, несмотря на то, что они не рекомендуются для длительного применения исключительно при артериальной гипертензии (за исключением комбинированных препаратов, содержащих как бета-, так и альфа-блокирующие компоненты, которые все же остаются актуальными в терапии АГ).
Если отсутствуют особые основания для выбора лекарства, предпочтительными средствами для снижения артериального давления являются тиазидные и подобные им диуретики, диуретический препарат торасемид, ингибиторы ангиотензинпревращающего фермента (АПФ) или блокаторы рецепторов ангиотензина (БРА), а также блокаторы кальциевых каналов пролонгированного действия на основе нифедипина. Учитывая доказанную эффективность сочетания ингибиторов АПФ и блокаторов кальциевых каналов, при начале лечения целесообразно использовать препараты из обеих этих категорий. Это позволит при необходимости создать эффективную комбинацию путем добавления лишь одного дополнительного препарата.
В случае применения контрацептивов женщинам, оптимальным вариантом терапии для более молодых людей представляется использование ингибиторов ангиотензинпревращающего фермента. Для возрастных пациентов и лиц африканского происхождения, склонных к повышенному риску нежелательных реакций от препаратов этой группы, предпочтительнее будут блокаторы кальциевых каналов дигидропиридинового ряда.
Тем не менее, для коррекции и предотвращения сердечной недостаточности у пожилых пациентов начальная терапия с применением ингибиторов АПФ может оказаться оправданной (в сочетании с бета-адреноблокаторами при сопутствующей сердечной недостаточности или скрытой дисфункции левого желудочка). Кроме того, риск развития гиперкалиемии существенно уменьшается за счет использования комбинации ингибитора АПФ и диуретика либо путем добавления диуретиков к основному лечению.
Пациентам, пережившим сложные медицинские процедуры, страдающим от непродуктивного кашля и других негативных реакций после приема ингибиторов ангиотензинпревращающего фермента (иАПФ), рекомендуется использовать антагонисты рецепторов ангиотензина II (ARA). Это может быть альтернативой иАПФ или применяться совместно с минимальными дозами иАПФ при диабетической или IgA-нефропатии, если побочные эффекты отсутствуют.
В случаях, когда оптимальным выбором является тиазидовый диуретик, лучше всего выбрать хлорталидон. Если же контроль над кровяным давлением не достигнут, целесообразно рассмотреть добавление медикамента из другого класса препаратов, избегая сначала использования комбинации лекарств.
При артериальной гипертензии, когда показатели давления выше нормы более чем на 20/10 мм рт. ст., врачи советуют использовать комплексное лечение, объединяющее блокатор кальциевых каналов дигидропиридинового типа, ингибитор ангиотензинпревращающего фермента и мочегонное средство. Однако, использование блокаторов кальциевых каналов повышает вероятность возникновения рака молочной железы у женщин в возрасте от 55 до 74 лет во столько раз, насколько она выше как среди тех, кто принимает другие средства для лечения высокого кровяного давления, так и среди тех, кто вообще не принимает никаких препаратов. Это указывает на возможное негативное воздействие подобных препаратов и на течение других видов злокачественных новообразований.
5.3 Классификация лекарственных средств для лечения гипертонии
1. Диуретики
Тиазиды и аналогичные препараты
Сберегающие калий средства
Ингибиторы карбоанидразы
2. Антагонисты альдостерона
Блокираторы адренергических рецепторов
Альфа-адреноблокаторы
Бета-адреноблокаторы
Комбинированные альфа- и бета-блокаторы
3. Активаторы адренергических рецепторов
Альфа2-адренагонисты
4. Препараты, блокирующие кальциевые каналы
5. Ингибиторы АПФ
6. Антагонисты рецепторов ангиотензина-2
7. Вазодилататоры
8. Прямые ингибиторы ренина
5.4 Бета-адреноблокаторы. Диуретики
Бета-адреноблокаторы
Эти препараты, известные как «традиционные», оказывают антигипертоническое действие не напрямую, а посредством снижения числа ударов сердца и объема выбрасываемой крови. Клиническими испытаниями подтверждена их эффективность в профилактике и благоприятном влиянии на течение ишемической болезни сердца. Они способствуют увеличению продолжительности жизни пациентов с сердечной недостаточностью, скрытой дисфункцией левого желудочка, а также после перенесенного инфаркта миокарда. Однако, из-за высокого риска возникновения бронхоспазма, специалисты обычно не советуют использовать эти средства самостоятельно для лечения артериальной гипертензии у людей с хроническим обструктивным заболеванием легких или бронхиальной астмой.
Длительное употребление может привести к развитию сахарного диабета и нарушений эректильной функции. В связи с этим они исключены из современных международных и европейских руководств в качестве препаратов выбора для лечения артериальной гипертензии, если нет учащенного сердцебиения, проблем с сердцем или скрытых нарушений работы левого желудочка.
При этом важно тщательно подбирать конкретный препарат с учетом особенностей пациента. Их применяют преимущественно в составе комплексной терапии при сердечной недостаточности или скрытой дисфункции левого желудочка (в частности, карведилол и специальные формы бета-блокаторов пролонгированного действия), а также при различных нарушениях ритма сердца, вызванных повышенной активностью нервной системы на фоне высокого кровяного давления. Кроме того, эти препараты могут быть назначены после перенесенного инфаркта миокарда или при стенокардии.
Рассмотрим какие конкретно эти препараты :
Пропранолол
Соталол — препарат из группы антиаритмиков, который клинически не используется для коррекции артериального давления.
Метопролол
Бисопролол
Карведилол — это комплексное средство, блокирующее как бета-, так и альфа-адренорецепторы, обладающее кардиопротекторными свойствами, несвязанными со снижением кровяного давления. Лабеталол — сильный комбинированный блокатор бета- и альфа-рецепторов, характеризующийся повышенной вероятностью развития ортостатической гипотензии.
Небиволол
Бетаксолол
Пиндолол
Ацебутолол
Целипролол
Атенолол
Диуретики
Для коррекции гипертонии врачи нередко применяют мочегонные препараты — салуретики, помогающие организму избавиться от избытка натрия и хлора. К ним относятся популярные тиазидные диуретики, изначально возникшие как производные сульфаниламидных антибиотиков, демонстрирующие выраженный и устойчивый эффект в плане снижения артериального давления.
С целью уменьшения нежелательных эффектов при длительном применении больших доз тиазидов появились схожие средства (индапамид, хлорталидон), воздействие которых на показатели холестерина и мочевую кислоту менее значимо. Следует учитывать, что прием диуретиков может привести к снижению уровня калия в крови, поэтому пациентам с проблемами с сердцем и страдающим диабетом необходимо соблюдать особую осторожность при их использовании.
5.5 Блокаторы кальциевых каналов (Антагонисты кальция, АКК).
Ингибиторы АПФ (иАПФ)
Блокаторы кальциевых каналов (Антагонисты кальция, АКК)
Препараты, известные как блокаторы кальциевых каналов или антагонисты кальция, оказывают влияние на кровеносные сосуды, блокируя поступление кальция в клетки гладкой мускулатуры сосудов. Это действие предотвращает спазм сосудов и приводит к снижению кровяного давления. Помимо этого, они воздействуют и на сосуды головного мозга, что позволяет использовать их для профилактики расстройств мозгового кровообращения. Эти медикаменты часто назначают при бронхиальной астме, сопровождающейся повышенным давлением. К наиболее распространенным нежелательным реакциям относятся головная боль и отечность нижних конечностей.
К классу дигидропиридиновых лекарственных средств относятся: нифедипин, амлодипин (включая левамлодипин), фелодипин, нимодипин, лерканидипин, лацидипин и риодипин.
В свою очередь, к медикаментам, не относящимся к дигидропиридинам, принадлежит дильтиазем. Верапамил также относится к этому подгруппе; важно отметить, что он замедляет частоту сердечных сокращений, поэтому его комбинирование с бета-адреноблокаторами противопоказано.
Ингибиторы АПФ (иАПФ)
Учитывая способность ингибиторов АПФ увеличивать концентрацию калия в крови, их сочетание с другими препаратами представляется оптимальной стратегией по сравнению с использованием традиционных диуретиков, не влияющих на уровень этого элемента. В качестве иллюстрации можно привести примеры одновременного применения каптоприла и диуретиков, а также эналаприла и диуретика.
При одновременном применении с салуретиками необходима корректировка их дозировки для снижения риска нежелательных эффектов. Обсуждается перспектива комбинированного лечения, сочетающего ингибиторы ангиотензинпревращающего фермента с тиазидными, тиазидоподобными диуретиками и малыми дозами антагонистов альдостеронных рецепторов.
В частности рассматриваются следующие препараты:
гидрохлоротиазид
индапамид
хлорталидон
триамтерен
фуросемид
торасемид
спиронолактон (антагонист альдостерона)
амилорид
Препараты, известные как ингибиторы ангиотензинпревращающего фермента (иАПФ), подавляют активность этого фермента — также называемого кининазой II. Этот фермент отвечает за преобразование брадикина, вещества, расширяющего сосуды, и за превращение ангиотензина I в более активную форму — ангиотензин II, сильного суживателя сосудов. Блокируя этот процесс, иАПФ вызывают расслабление кровеносных сосудов и снижение артериального давления.
Помимо этого, они оказывают положительное влияние на почки и сердце, не зависящее от их способности снижать давление. Особенно хорошо изучены и имеют широкое применение в клинической практике (например, каптоприл). Они часто назначаются при сахарном диабете, различных метаболических проблемах, сердечной недостаточности, бессимптомной дисфункции левого желудочка и для лечения пациентов старшего возраста.
Ингибиторы АПФ оказывают антиаритмическое действие благодаря увеличению концентрации калия и магния в плазме и уменьшению уровня адреналина. Кроме того, они улучшают способность эритроцитов к деформации и подавляют размножение болезнетворных бактерий.
Распространенным побочным эффектом является сухость в горле, которая хотя и безопасна сама по себе, негативно сказывается на самочувствии и может спровоцировать депрессивное состояние, усугубляющее протекание болезней сердца и сосудов и увеличивающее риск осложнений и летального исхода. Опасное для жизни состояние — ангионевротический отек, возникающий крайне редко, но приводящий к отеку гортани примерно в четверти случаев отека Квинке. Применение ингибиторов АПФ запрещено беременным женщинам, пациентам со стенозом обеих почечных артерий, страдающим гиперкалиемией, а также при наличии индивидуальной несовместимости, включая тех, кто ранее испытывал отек Квинке, даже если он не был вызван этими препаратами (например, при наследственном отеке Квинке).
Алкоголь способен повышать эффект этилового спирта и снижать эффективность препаратов на основе теофиллина. Нестероидные препараты от воспаления и эстрогены уменьшают выраженность антигипертонического действия ингибиторов АПФ. Поэтому при назначении ингибиторов АПФ молодым девушкам важно выбирать контрацептивы с низким содержанием эстрогенов. Усилить снижение артериального давления помогают мочегонные средства, а также другие препараты, использующиеся для этой цели — бета-блокаторы, метилдопа, нитраты, блокаторы кальциевых каналов, гидралазин и празозин, как и медикаменты общего наркоза, а также алкоголь.
Одновременное применение препаратов, содержащих калий, и калийсберегающих мочегонных средств может спровоцировать повышение уровня калия в крови. Препараты, подавляющие кроветворение, увеличивают вероятность возникновения нейтропении и агранулоцитоза. К ним добавляют иммуносупрессоры, аллопуринол и цитостатические препараты — они усугубляют гематотоксический эффект. Ранее ингибиторы АПФ нередко сочетали с блокаторами рецепторов ангиотензина (БРА), однако современные исследования показывают необоснованность такого подхода для большинства пациентов. Тем не менее, одновременная терапия ингибитором АПФ и БРА все еще предпочтительна при диабетической нефропатии и IgA-нефропатии.
В процессе лечения ингибиторами АПФ иногда возникает явление, известное как «эффект ускользания». Этот феномен характеризуется увеличением выработки ангиотензина-2 в связи с активацией альтернативного механизма его синтеза, минующего ингибируемый фермент — этот механизм использует химазу, катепсин G и тонин. Как следствие, наблюдается повышение артериального давления у пациентов, несмотря на регулярный прием ингибиторов АПФ, даже при увеличении частоты и размера доз препарата.
Важно отметить, что при этом активность ингибитора АПФ остается подавленной. Развитие «эффекта ускользания» возможно спустя полгода непрерывного применения ингибиторов АПФ. Если он появляется и стандартная комбинация ингибиторов АПФ с диуретиками, блокаторами кальциевых каналов, антагонистами альдостерона и бета-блокаторами не приводит к желаемому результату, от отказа от блокировки РААС воздерживаются и назначают сартаны в качестве последующей поддерживающей терапии.
5.6 Антагонисты рецепторов ангиотензина II (АРА, БРА, сартаны). Агонисты имидазолиновых рецепторов и агонисты альфа-2-адренорецепторов мозга
Антагонисты рецепторов ангиотензина II (АРА, БРА, сартаны)
Изначально лекарства данной группы (саралазин) демонстрировали ограниченную эффективность, и поэтому они не смогли успешно конкурировать с ингибиторами АПФ. Однако благодаря обширным исследованиям, проведенным фармацевтическими фирмами, разработаны сартаны — препараты, которые по своим свойствам ничем не уступают современным ингибиторам АПФ, а в определенных аспектах даже превосходят их.
Некоторые исследователи и представители власти полагают, что при разработке идеальных сартанов в 1970-е годы многие существующие ингибиторы АПФ (в частности, лизиноприл — популярное средство в Америке благодаря отсутствию значимого воздействия на другие медикаменты) могли бы быть исключены из практики.
Их регистрация была бы затруднена из-за проблем с определением оптимальной дозы; аналогично омопатрилату, эти трудности связаны с тем, что лекарство не накапливается в жировой ткани (объем которой варьируется от человека к человеку и служит своего рода защитой от передозировки), а также с возможностью отсутствия влияния на все организмы из-за невозможности проникновения через гематоэнцефалический и плацентарный барьеры, что может приводить к нежелательным последствиям при превышении нормы.
Начиная с XXI века, блокаторы рецепторов ангиотензина II (АРА), известные также как БРА и сартаны, стали наиболее востребованными и популярными (за пределами стран СНГ) препаратами для лечения повышенного давления. Механизм действия АРА заключается в ингибировании рецепторов AT1 ангиотензина II — сильного вещества, вызывающего сужение кровеносных сосудов, независимо от способа его образования.
Параллельно происходит активация свободных рецепторов AT2, что приводит к расширению сосудов, повышению выработки оксида азота и стимулированию процессов, препятствующих делению клеток. Благодаря этому, АРА применяются при лечении артериальной гипертензии, включая случаи после сложных операций, когда использование ингибиторов АПФ может быть нежелательным из-за способности АРА ускорять регенерацию органов и тканей, подавлять рост соединительной ткани и предотвращать закупорку стентированных сосудов.
Учитывая благотворное влияние ингибиторов АПФ на уменьшение числа случаев заболеваний и летальности у пациентов с сердечной недостаточностью, превосходящее результаты, получаемые при использовании АРА и других лекарств, отказ от оперативных вмешательств в сосуды, даже самых современных, по назначению врача может быть оправданным для поддержания позитивного результата лечения.
Действие блокаторов рецепторов ангиотензина II схоже с воздействием ингибиторов АПФ, однако оно не связано с разрушением брадикинина. В связи с этим они значительно реже, чем ингибиторы АПФ, провоцируют сухое покашливание или вовсе не вызывают его. Как показало исследование ONTARGET, одновременное использование этих препаратов с ингибиторами АПФ не приводит к желаемому результату в широкой выборке пациентов.
Несмотря на это, одновременное использование ингибиторов АПФ совместно с антагонистами рецепторов ангиотензина остается актуальной стратегией лечения пациентов с диабетической и IgA-нефропатией, особенно когда первоначальная терапия, включающая ингибиторы АПФ и диуретики, оказывает недостаточное воздействие. Сочетание ингибитора АПФ и антагониста рецепторов ангиотензина может вызывать дополнительные неблагоприятные последствия, ухудшающие долгосрочный прогноз у людей с заболеваниями почек, даже если оно не всегда повышает эффективность снижения артериального давления.
В целом, препараты из группы антагонистов рецепторов ангиотензина реже вызывают побочные реакции по сравнению со многими ингибиторами АПФ, их частота сопоставима с эффектом плацебо. Ранее существовало убеждение о том, что сартаны используются исключительно как альтернатива при непереносимости ингибиторов АПФ.
В соответствии с современными международными стандартами кардиологии, условия использования блокаторов рецепторов ангиотензина II (сартанов) во многом совпадают с таковыми для ингибиторов АПФ. Однако, как отмечает Cochrane Collaboration (на май-июнь 2012 года), сартаны не демонстрируют значимого влияния на общее количество случаев заболеваний и уровень летальности при сердечной недостаточности, вне зависимости от сохранности функции левого желудочка.
Безопасность применения сартанов во время беременности не подтверждена клиническими данными. В редких случаях, аналогично ингибиторам АПФ, они способны спровоцировать угрожающий жизнь отек гортани. Вероятность возникновения этого осложнения оценивается примерно в 0,1%. Кроме того, сартаны могут обладать мочегонным действием, что потенциально полезно при подагре, однако может привести к формированию конкрементов в почках и усилению окислительного стресса у пациентов, не страдающих подагрой.
Длительное использование препаратов, проникающих в различные ткани (за исключением крови и почек) и влияющих на ренин-ангиотензин-альдостероновую систему — сартанов и многих ингибиторов АПФ — способно нарушать работу внутритканевых систем ренина и ангиотензина, ответственных за поддержание когнитивных функций, репродуктивной системы и ряда жизненно важных процессов. У пациентов, получающих сартаны, частота развития болезни Альцгеймера оказывается сниженной на 35–40% по сравнению с теми, кто принимает другие лекарства от повышенного давления.
Влияние на развитие болезни Альцгеймера может определяться не только возрастной группой пациентов, которым назначаются препараты, но и их воздействием на бета-амилоид. Некоторые исследования указывают на то, что ингибиторы АПФ (хотя классическим представителем этой группы является каптоприл) способны замедлять разрушение и увеличивать концентрацию этого вещества.
Как показывают исследования, препараты из группы антагонистов рецепторов ангиотензина II (АРА) и ингибиторы ангиотензинпревращающего фермента демонстрируют благоприятное воздействие на уменьшение вероятности развития деменции, особенно при сосудистой и смешанной формах этого расстройства. Это имеет большое значение, поскольку в таких странах, как Великобритания, Российская Федерация и многих других государствах Европы, болезнь Альцгеймера встречается реже, чем в США, где она часто сочетается с сосудистыми и другими видами деменции.
Лозартан
Валсартан
Телмисартан
Ирбесартан
Эпросартан
Кандесартан
Олмесартан
Агонисты имидазолиновых рецепторов и агонисты альфа-2-адренорецепторов мозга
Клонидин и аналогичные соединения воздействуют преимущественно на имидазолиновые рецепторы. Эти рецепторы подразделяются на три типа: I1 отвечает за подавление активности симпатических нервов, что способствует снижению артериального давления; функции I2 до сих пор не изучены полностью, однако известно о его участии в различных психологических процессах; I3 контролирует высвобождение инсулина.
Эти препараты не учитываются в общепринятых международных стандартах, однако широко применяются для коррекции артериальной гипертензии, нередко выбираясь пациентами для самостоятельной терапии. Агонисты имидазолиновых рецепторов также демонстрируют эффективность при лечении метаболического синдрома. Возможна сухость слизистой оболочки полости рта как побочное явление (замечено у 2% пациентов), которая обычно не приводит к прекращению приема лекарства и разрешается самостоятельно в ходе лечения.
Повышенное внутричерепное давление является серьезным риском при продолжительном использовании сосудорасширяющих средств, включая агонисты альфа-2-адренорецепторов головного мозга и агонисты имидазолиновых рецепторов, даже при одновременном снижении давления в крупных артериях. Также отмечаются существенные нежелательные реакции со стороны центральной нервной системы. Со временем может возникнуть устойчивость к препаратам и развитие зависимости. Клонидин (Кловелин), метилдопа, моксонидин, рилменидин и гуанфацин — это агонисты альфа-2-адренорецепторов, используемые для купирования гипертонических кризов.

5.7 Ингибиторы действия собственного оксида азота. Комбинированные медикаментозные средства
Ингибиторы действия собственного оксида азота
Оксид азота (NO), синтезируемый организмом, выполняет важную функцию в регуляции тонуса сосудов, участвует в управлении воспалением и иммунными ответами, воздействует на механизмы коагуляции и влияет на пролиферацию фибробластов и гладкомышечных клеток.
Апроцитентан, продаваемый под брендом Трайвио, является препаратом для терапии артериальной гипертензии. Он был разработан компанией Idorsia и предназначен для перорального применения.
Комбинированные препараты
Сочетания двух средств от повышенного давления классифицируют как целесообразные (подкрепленные данными), потенциально полезные и нецелесообразные. К целесообразным относятся следующие пары: ингибиторы АПФ с мочегонным средством, блокаторы рецепторов ангиотензина II с мочегонным средством, антагонисты кальция с мочегонным средством, блокаторы рецепторов ангиотензина II с антагонистами кальция, ингибиторы АПФ с антагонистом кальция, бета-блокаторы с мочегонным средством.
И препараты из группы ингибиторов АПФ, и блокаторы кальциевых каналов способствуют снижению артериального давления благодаря своему сосудорасширяющему действию. В продаже доступны комбинированные препараты в виде отдельных таблеток, что упрощает использование и способствует лучшему соблюдению режима лечения пациентами: ингибитор АПФ с диуретиком (Нолипрел А, Ко-Ренитек, Энап Н, Фозикард Н, Берлиприл Плюс, Рами-Гексал Композитум, Липразид, Эналозид, Ко-Диротон).
5.8 Инвазивные методы. Вещества, влияющие на кровяное давление

Инвазивные методы
В некоторых случаях применяют методику, основанную на минимально инвазивной частичной денервации симпатических нервов почек. Это исследование рассматривается как вариант лечения устойчивой к консервативной и лекарственной терапии гипертонии, когда высокое кровяное давление (не реже 160 мм рт. ст. при лечении) не поддается контролю даже при использовании трех и более антигипертензивных средств, включая препарат мочегонного действия, а также при злокачественном течении заболевания. Одной такой процедуры обычно бывает достаточно, чтобы исключить необходимость строгого соблюдения режима приема лекарств ежедневно, позволяя перейти к эпизодическому применению препаратов по мере необходимости.
В перспективе прерывания приема лекарств могут дать возможность женщинам беременеть и рожать детей, избегая применения медикаментозного лечения гипертонии во время беременности. После проведения процедуры в организме человека не остается ни одного искусственного элемента. Все действия выполняются внутрисосудистым способом посредством катетера, который вводят в почечные артерии.
Для оценки отдаленных последствий этой денервации в американских реалиях отобрано сообщество из 530 участников. Согласно результатам двухгодичного опыта, насчитывающего 2000 подобных вмешательств за рубежом, у 84% пациентов было достигнуто снижение верхнего показателя кровяного давления как минимум на 30 единиц, а нижнего — не меньше чем на 12 единиц.
Когда-то аналогичный подход к терапии повышенного давления и ряда заболеваний внутренних органов рекомендовал Ф. И. Иноземцев, однако тогда не существовало современных лекарств и малоинвазивных методик. Этот метод демонстрирует свою результативность при лечении устойчивой артериальной гипертензии у пациентов с выраженной и средней стадией хронического повреждения почек.
Если длительное применение данного подхода не вызовет серьезных негативных последствий у людей с устойчивым высоким давлением, то предполагается широкое внедрение этой методики для лечения разнообразных заболеваний, включая резистентную и особенно злокачественную форму артериальной гипертензии. Впрочем, для лечения обычного высокого давления, которое плохо поддается медикаментозной коррекции, применять его вряд ли будут повсеместно.
До настоящего момента хирургическое вмешательство применяли систематически для терапии состояний, сопровождающихся повышенным кровяным давлением, а также для купирования признаков гипертонии. В частности, оно эффективно при коррекции аномального искривления сосудов — кинкинга и койлинга, которое может быть обусловлено генетическими факторами, развиваться вследствие одновременного наличия атеросклеротических бляшек и высокого давления, являться последствием гипертонии и усугублять ее течение.
Обычно аномалия располагается во внутренней сонной артерии, как правило, до места ее соединения с черепом. Также страдать могут артерии шейного отдела позвоночника, подключичная артерия и брахиоцефальная система. В артериях ног подобные проблемы встречаются гораздо реже и имеют меньшую значимость для здоровья по сравнению с поражением сосудов верхней части тела.
Лечение этого состояния хирургическим путем, которое необходимо лишь при выраженной извитости сосудов (встречающейся примерно у трети населения) и не всегда связанной с повышенным давлением, предполагает удаление поврежденного участка и непосредственное соединение концов кровеносных сосудов.
Вещества, влияющие на кровяное давление
Адреналин
Норадреналин (вызывает сужение сосудов)
Ацетилхолин
Ангиотензин (способствует повышению давления за счет сужения сосудов)
Альдостерон (задерживает в организме натрий и воду).
VI Лечение и контроль гипертонии: Немедикаментозная терапия
При подготовке этой главы использовался источник [3].
6.1 Питание

Сокращение потребления соли
Сокращение потребления соли до пяти граммов в день помогает поддерживать здоровое давление крови и снижает риск сердечно-сосудистых заболеваний, включая инсульт и инфаркт миокарда. Основной эффект этого ограничения — поддержание стабильности при высоком давлении.
Множественные научные исследования выявили взаимосвязь между употреблением хлорида натрия и уровнем артериального давления. Эта зависимость приобретает особое значение для лиц зрелого и старшего возраста, имеющих предрасположенность к гипертонии по наследству. Ограничение количества потребляемого хлорида натрия и потребление его в умеренных дозах способно вызвать незначительное уменьшение артериального давления. Согласно рекомендациям Американской кардиологической ассоциации, суточная норма потребления хлорида натрия должна быть не более 6 граммов, ее придерживание потенциально может снизить давление крови на величину от 2 до 8 миллиметров ртутного столба.
В результате рандомизированного исследования было установлено, что небольшое ограничение потребления натрия (примерно до 2500 мг Na+ или 6 грамм NaCl ежедневно), применяемое вместе с препаратами, блокирующими ангиотензинпревращающий фермент (АПФ), оказалось действеннее, чем одновременное использование двух типов препаратов — ингибитора АПФ и блокатора рецепторов ангиотензина II. Это наблюдалось у людей без диабета, страдающих умеренными формами хронической болезни почек, где улучшались показатели по уровню белка в моче и артериальному давлению. В дополнение к этому, сочетание диеты с низким содержанием соли и двойной медикаментозной терапии способствовало дальнейшему снижению давления и количества белка в моче, подтверждая пользу ограничения потребления соли в питании для лечения людей с повышенным давлением и проблемами с почками.
План питания DASH
Диета DASH, разработанная для борьбы с высоким кровяным давлением, акцентирует внимание на употреблении большого количества фруктов, овощей и обезжиренных молочных продуктов, потенциально снижая артериальное давление на величину от 8 до 14 миллиметров ртутного столба. Рекомендации ADA (Американской диабетической ассоциации) поддерживают этот подход к питанию, хотя и отмечают отсутствие достаточного количества исследований, подтверждающих эффективность сочетания диеты и физической активности для контроля артериального давления у пациентов с сахарным диабетом.
Употребление калия, кальция и магния через пищу
Употребление продуктов, богатых калием, кальцием и магнием, оказывает положительное воздействие на уровень кровяного давления, помогая его снизить. Дефицит этих важных минералов, наоборот, может ухудшить влияние на сердце и сосуды, которое обычно оказывает натрий. Достаточное потребление калия помогает нормализовать как систолическое, так и диастолическое давление. Кроме того, прием добавок с содержанием кальция и магния способствует умеренному, но заметному уменьшению артериального давления.
Умеренное употребление алкоголя
Анализ больших групп людей выявил, что умеренное употребление алкоголя способно положительно сказываться на состоянии сосудов, уменьшая показатели кровяного давления на 2–4 миллиметра ртутного столба. В то же время, регулярное употребление трех и более порций спиртных напитков в течение дня может приводить к увеличению артериального давления. Рекомендации специалистов ограничивают суточную дозу этилового спирта до отметки в 30 миллилитров для мужчин и 15 миллилитров для женщин. По мнению экспертов из Американской диабетической ассоциации (ADA), важно ограничивать количество алкоголя для людей, страдающих диабетом или повышенным давлением.
Темный шоколад
По данным недавних исследований, проведенных с использованием небольшого количества участников и включавших контрольные группы, употребление темного шоколада способно оказывать положительное влияние на артериальное давление благодаря улучшению работы стенок кровеносных сосудов и усилению выработки оксида азота.
Проанализировав данные тринадцати рандомизированных испытаний, сравнивавших употребление темного шоколада и прием пустышек, исследователи обнаружили значительное снижение систолического артериального давления — на 3,2 мм ртутного столба, и диастолического — на 2 мм ртутного столба у людей с гипертонией и предгипертоническим состоянием. Однако для того чтобы рекомендовать темный шоколад как часть здорового образа жизни, необходимо решить еще несколько важных задач.
Какао-продукты
Несмотря на то, что продукты из какао способны оказывать положительное воздействие на уровень сахара в крови, артериальное давление и показатели липидного обмена, остается неясным, какие конкретно формы какао наиболее эффективны и в каком объеме их следует употреблять. Тем не менее, исследование 2022 года, объединившее множество работ, выявило, что регулярное употребление какао-напитков и темного шоколада в течение двух недель и более способно снижать как верхнее, так и нижнее кровяное давление, вне зависимости от начального уровня. При этом эффект был выраженнее при употреблении шоколада, чем какао, а также при ежедневном потреблении флаванолов в количестве 900 мг или выше, либо эпикатехтина — 100 мг или больше.
Примечание:
Несмотря на распространенное мнение о том, что избыточное потребление фруктозы может усугублять метаболический синдром и повышать артериальное давление, систематический анализ данных Кокрейна за 2012 год не подтвердил эту взаимосвязь.
6.2 Потеря веса и физические упражнения
Потеря веса
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.
