
Бесплатный фрагмент - Нутрициология против подагры
Имеются противопоказания. Перед применением требуется консультация специалиста (врача).
Введение
Почему питание — ключ к управлению подагрой?
Подагра — это не просто болезнь суставов, а метаболическое нарушение, напрямую связанное с тем, что мы едим. В отличие от многих других заболеваний, где питание играет вспомогательную роль, при подагре оно становится основным лекарством. Почему? Давайте разберемся детально.
1. Мочевая кислота = продукт обмена пуринов
Подагра развивается, когда в крови накапливается слишком много мочевой кислоты. А откуда она берется? На 70% — из-за распада пуринов, которые поступают с пищей или образуются в организме. Остальные 30% могут быть связаны с генетикой, болезнями почек или приемом лекарств, но главный рычаг контроля — это рацион.
— Пурины в еде: мясо (особенно красное), субпродукты, морепродукты, бобовые, алкоголь.
— Пурины в организме: образуются при распаде клеток (например, при голодании или стрессе).
Вывод: если не контролировать питание, даже самые сильные таблетки не спасут от приступов.
2. Еда может как провоцировать, так и останавливать воспаление
При подагре опасны не только пурины, но и продукты, которые усиливают воспаление:
— Сахар и фруктоза → повышают уровень мочевой кислоты и ускоряют кристаллизацию.
— Трансжиры и фастфуд → ухудшают работу почек.
— Алкоголь (особенно пиво) → блокирует выведение мочевой кислоты.
Но есть и «лечебные» продукты:
— Вишня — снижает уровень мочевой кислоты на 15—20%.
— Куркума и имбирь — натуральные противовоспалительные.
— Щелочные продукты (огурцы, зелень) — помогают выводить ураты.
Пример: Исследование Boston University (2012) показало, что у людей, которые ели вишню или экстракт вишни, риск приступа подагры снижался на 35%.
3. Вода и pH-баланс: почему это важно
Мочевая кислота лучше выводится, если:
— Пить достаточно воды (2—3 л в день) → предотвращает кристаллизацию.
— Употреблять щелочные продукты (лимоны, сельдерей, зелень) → сдвигает pH мочи в щелочную сторону, что ускоряет выведение уратов.
Ошибка многих: пить мало воды и злоупотреблять кофе (он обезвоживает).
4. Лишний вес и инсулинорезистентность
Ожирение и подагра часто идут рука об руку:
— Жирная ткань вырабатывает воспалительные вещества.
— Инсулинорезистентность ухудшает выведение мочевой кислоты.
Что делать?
— Снижать калорийность рациона (но без голодания!).
— Выбирать продукты с низким гликемическим индексом.
5. Долгосрочный эффект vs. таблетки
Лекарства (аллопуринол, фебуксостат) помогают быстро, но:
— Не устраняют причину.
— Имеют побочные эффекты (например, на печень).
Питание же работает на перспективу:
— Через 3—6 месяцев правильной диеты многие пациенты снижают дозы препаратов.
— Уменьшается частота приступов.
Подагру можно сравнить с «болезнью выбора» — ее течение на 80% зависит от того, что лежит в вашей тарелке. Да, генетику не изменить, но контроль за пуринами, водой и воспалением дает реальную власть над болезнью.
Главное правило: Диета при подагре — это не временная мера, а стиль питания на всю жизнь. Но хорошая новость в том, что она может быть вкусной и разнообразной — как вы увидите в следующих главах.
Мифы и правда о подагре: развенчиваем заблуждения
Подагра — одна из самых древних болезней, известных человечеству (еще Гиппократ называл ее «болезнью королей»), но до сих пор окружена массой мифов. Многие из них мешают эффективному лечению и даже усугубляют состояние. Давайте отделим правду от вымысла!
Миф 1: «Подагра — это просто боль в суставе, ничего страшного»
Правда:
Подагра — системное заболевание, связанное с нарушением обмена веществ. Если ее не контролировать, она приводит к:
— Хроническому повреждению суставов (деформации)
— Образованию тофусов (уратных узлов под кожей)
— Мочекаменной болезни и почечной недостаточности
— Повышению риска инфарктов и инсультов (из-за хронического воспаления)
Важно: Подагра — маркер серьезных метаболических нарушений. Ее нельзя игнорировать!
Миф 2: «Подагра бывает только у тех, кто пьет много алкоголя»
Правда:
Алкоголь (особенно пиво) — действительно провоцирующий фактор, но болезнь возникает и у трезвенников. Главные причины:
— Генетика (например, дефекты ферментов, отвечающих за обмен пуринов)
— Ожирение и инсулинорезистентность
— Болезни почек
— Прием некоторых лекарств (диуретики, аспирин в низких дозах)
Интересно: В XXI веке подагра часто встречается у женщин (особенно после менопаузы), хотя раньше считалась «мужской» болезнью.
Миф 3: «Если нет приступа, мочевую кислоту можно не контролировать»
Правда:
Опасность подагры — в бессимптомной гиперурикемии (повышенном уровне мочевой кислоты без явных симптомов). Даже если суставы не болят:
— Кристаллы уратов продолжают откладываться в тканях
— Повреждаются почки
— Ускоряется атеросклероз
Рекомендация: Даже вне приступов нужно:
— Следить за уровнем мочевой кислоты (цель — ниже 360 мкмоль/л)
— Соблюдать диету
— При необходимости принимать урартоснижающие препараты
Миф 4: «Все мясо и рыба под запретом»
Правда:
Не все белковые продукты одинаково опасны. Можно:
— Курицу и индейку (лучше грудку без кожи)
— Лосося и форель (несмотря на пурины, их противовоспалительные свойства перевешивают риски)
— Яйца и молочные продукты (снижают уровень мочевой кислоты!)
Совет:
— Готовьте мясо/рыбу на пару или варите (до 50% пуринов переходит в бульон)
— Порция — не более 100—150 г за раз
Миф 5: «Овощи и фрукты можно есть без ограничений»
Правда:
Большинство овощей безопасны, но есть исключения:
— Шпинат, щавель, спаржа — высокое содержание пуринов
— Грибы — тяжелы для почек
— Виноград, инжир — много фруктозы
Лучший выбор:
— Огурцы, кабачки, тыква
— Вишня, цитрусовые, яблоки
Миф 6: «Подагру можно вылечить раз и навсегда»
Правда:
Подагра — хроническое заболевание, но ее можно взять под контроль:
— У 90% пациентов при правильном лечении приступы исчезают
— Тофусы рассасываются за 3—5 лет терапии
Главное:
— Постоянно поддерживать уровень мочевой кислоты в целевых значениях
— Не бросать диету после улучшения
Миф 7: «Народные методы (лимон, сода) заменят лекарства»
Правда:
Некоторые домашние средства помогают, но не заменяют терапию:
— Лимонная вода — ощелачивает мочу, но не снижает выработку мочевой кислоты
— Пищевая сода — опасна при гипертонии и болезнях сердца
— Травяные чаи (брусника, ромашка) — лишь вспомогательное средство
Важно: При уровне мочевой кислоты> 480 мкмоль/л нужны препараты (аллопуринол, фебуксостат).
Подагра — болезнь, окруженная мифами, но современная медицина позволяет эффективно ею управлять. Ключевые принципы:
— Контроль мочевой кислоты — даже вне приступов
— Сбалансированная диета (не просто отказ от мяса!)
— Комплексный подход: питание + лекарства + образ жизни
Запомните: Чем раньше вы начнете действовать, тем выше шанс избежать осложнений. В следующих главах — конкретные шаги к жизни без боли!
Глава 1. Что такое подагра и как она связана с мочевой кислотой?
Кратко о механизме подагры
Подагра возникает из-за нарушения обмена пуринов — веществ, которые содержатся в пище и образуются в организме. Вот как это работает:
— Пурины расщепляются → образуется мочевая кислота.
— В норме она выводится почками, но при избытке или проблемах с выделением — накапливается в крови (гиперурикемия).
— Кристаллы мочевой кислоты (ураты) откладываются в суставах, почках и других тканях.
— Иммунная система атакует их → возникает острое воспаление (приступ подагры).
Ключевые этапы болезни:
— Бессимптомная гиперурикемия (уровень кислоты повышен, но симптомов нет).
— Острый подагрический артрит (внезапная сильная боль, чаще в большом пальце ноги).
— Хроническая подагра (тофусы, постоянное воспаление, поражение почек).
Главный виновник — не сама мочевая кислота, а именно кристаллы уратов, которые травмируют ткани.
Роль пуринов в образовании мочевой кислоты
1. Что такое пурины?
Пурины — это природные азотистые соединения, которые:
— Входят в состав ДНК/РНК всех живых клеток (и наших, и пищевых).
— Участвуют в энергообмене (например, АТФ — это пуриновое производное).
2. Как пурины превращаются в мочевую кислоту?
Процесс расщепления:
— Клетки разрушаются (естественный процесс или пища → высвобождаются пурины.
— Фермент ксантиноксидаза преобразует пурины → в ксантин, затем → в мочевую кислоту.
— У здоровых людей кислота фильтруется почками и выводится с мочой (70%) и кишечником (30%).
3. Откуда берутся пурины?

4. Почему избыток пуринов опасен?
— При перегрузке или сбое выведения мочевая кислота кристаллизуется → ураты → воспаление суставов и камни в почках.
— Группы риска:
— Любители мяса/алкоголя.
— Люди с генетическими дефектами ферментов (например, недостаток гипоксантин-гуанин-фосфорибозилтрансферазы).
5. Важные нюансы
— Не все пурины одинаковы:
— Пурины из растительной пищи (чечевица, шпинат) менее опасны, чем из животных продуктов.
— Кофе и чай содержат пурины, но не повышают риск подагры (их метаболиты выводятся иначе).
— Парадокс молочных продуктов: хотя в них есть пурины, они снижают уровень мочевой кислоты за счет казеина.
Как контролировать процесс?
✔ Снизить экзогенные пурины (особенно из мяса и алкоголя).
✔ Ускорить выведение кислоты: пить 2—3 л воды, есть щелочные продукты (лимон, огурец).
✔ Блокировать фермент: препараты типа аллопуринола (по назначению врача).
Вывод: Пурины — не враги, но их дисбаланс запускает подагру. Контроль питания = ключ к профилактике!
Факторы риска подагры: генетика, образ жизни и сопутствующие болезни
Подагра развивается, когда мочевая кислота накапливается в организме быстрее, чем выводится. На этот процесс влияют три группы факторов:
1. Генетическая предрасположенность
Некоторые люди рождаются с особенностями обмена веществ, повышающими риск подагры:
Дефекты ферментов, отвечающих за расщепление пуринов:
— Недостаток гипоксантин-гуанин-фосфорибозилтрансферазы (ГГФТ) → пурины не перерабатываются правильно.
— Избыточная активность фосфорибозилпирофосфат синтетазы (ФРПФ) → усиленный синтез пуринов.
Наследственные болезни почек:
— Поликистоз, тубулопатии → нарушают выведение мочевой кислоты.
Этническая предрасположенность:
— Чаще встречается у маори, филиппинцев, афроамериканцев (из-за особенностей метаболизма).
Важно: Даже с «плохими» генами подагру можно контролировать через диету и образ жизни!
2. Образ жизни: что провоцирует подагру?
Питание

Другие вредные привычки
— Обезвоживание (мало воды → концентрированная моча → кристаллы уратов).
— Переедание и ожирение (жировая ткань вырабатывает воспалительные цитокины).
— Голодание и кето-диеты (распад собственных тканей → выброс пуринов).
3. Сопутствующие болезни
Некоторые заболевания прямо влияют на уровень мочевой кислоты:
Метаболические нарушения:
— Сахарный диабет 2 типа (инсулинорезистентность снижает выведение уратов).
— Метаболический синдром (ожирение + гипертония + высокий холестерин).
Болезни почек:
— Хроническая почечная недостаточность → мочевая кислота не фильтруется.
— Мочекаменная болезнь (уратные камни).
Сердечно-сосудистые патологии:
— Гипертония (и некоторые лекарства от нее, например, тиазидные диуретики).
— Атеросклероз (воспаление сосудов усугубляет отложение уратов).
Аутоиммунные заболевания:
— Псориаз (быстрый оборот клеток кожи → много пуринов).
Медикаменты:
— Аспирин (в малых дозах замедляет выведение кислоты).
— Циклоспорин (после трансплантации органов).
Как оценить свой риск?
Если у вас есть ≥2 факторов из списка ниже, стоит проверить уровень мочевой кислоты:
— Мужской пол (у женщин риск растет после менопаузы).
— Возраст 40+.
— Ожирение (ИМТ> 30).
— Регулярное употребление алкоголя/мяса.
— Диагностированные болезни (гипертония, диабет, почечная недостаточность).
Профилактика: что можно изменить?
Диета: меньше пуринов, больше воды, овощей и молочных продуктов.
Контроль веса (но без резкого похудения!).
Лечение сопутствующих болезней (особенно гипертонии и диабета).
Отказ от алкоголя и сладких напитков.
Важно: Даже при генетической предрасположенности правильный образ жизни снижает риск приступов на 50—70%!
Глава 2. Как питание влияет на уровень мочевой кислоты?
Какие продукты повышают или снижают мочевую кислоту?
Правильный выбор продуктов может существенно влиять на уровень мочевой кислоты и частоту подагрических приступов. Разберем их по категориям.
Продукты, которые повышают мочевую кислоту
1. Высокопуриновые продукты (главные провокаторы подагры)

2. Алкоголь (блокирует выведение мочевой кислоты)

3. Сахар и фруктоза
— Газировка, энергетики, пакетированные соки.
— Мед, сиропы (агавы, кукурузный).
— Сладкие фрукты (виноград, манго, арбуз).
Почему? Фруктоза ускоряет распад пуринов → больше мочевой кислоты.
Продукты, которые снижают мочевую кислоту
1. Молочные продукты (лучшие защитники)

2. Овощи и фрукты (ощелачивают мочу)

3. Злаки и полезные жиры
— Киноа, рис, овсянка (низкопуриновые углеводы).
— Оливковое масло, авокадо (полезные жиры снижают воспаление).
— Льняное семя, грецкие орехи (омега-3).
4. Напитки
— Вода (2—3 л/день) → предотвращает кристаллизацию.
— Зеленый чай (без сахара) → антиоксиданты.
— Кофе (умеренно) → парадоксально снижает риск подагры (по данным Arthritis & Rheumatism).
Практические советы
✔ Готовьте мясо правильно: вымачивайте 1—2 часа, сливайте первый бульон (до 50% пуринов уходит в воду).
✔ Баланс белков: не более 100—150 г животного белка в день.
✔ Фрукты выбирайте с низким гликемическим индексом (ягоды, яблоки, груши).
Пример дневного меню для снижения мочевой кислоты:
— Завтрак: Овсянка на миндальном молоке + вишня.
— Обед: Запеченная куриная грудка + салат (огурец, зелень, оливковое масло).
— Ужин: Творог + льняные семечки.
— Перекус: Горсть грецких орехов, зеленый чай.
Вывод
— Избегайте: красное мясо, субпродукты, пиво, сладкие напитки.
— Добавьте: молочные продукты, вишню, огурцы, воду.
Скорректировав питание, можно снизить уровень мочевой кислоты на 20—30% уже за 1—2 месяца!
Пурины в еде: развенчиваем мифы с научной точки зрения
Подагра и мочевая кислота напрямую связаны с пуринами, но вокруг них существует много заблуждений. Давайте разберемся, что правда, а что миф, основываясь на последних исследованиях.
Научные факты о пуринах
1. Не все пурины одинаково опасны
Раньше считалось, что все продукты с пуринами вредны при подагре. Но современные исследования (Zhang et al., 2012) показали:
Животные пурины (мясо, субпродукты, морепродукты) → сильно повышают мочевую кислоту.
Растительные пурины (бобовые, шпинат, грибы) → менее опасны, так как хуже усваиваются.
Кофе и чай содержат пурины (ксантин), но не влияют на уровень мочевой кислоты, так как метаболизируются иначе.
Вывод: Не стоит бояться всех пуринов — важно их происхождение.
2. Миф: «Если есть мало мяса, подагра не грозит»
Правда: Даже при отказе от мяса мочевая кислота может повышаться из-за:
— Фруктозы (газировка, мед, сладкие фрукты) → ускоряет распад пуринов.
— Алкоголя (особенно пива) → блокирует выведение уратов.
— Голодания и кето-диет → организм расщепляет собственные ткани, высвобождая пурины.
Исследование (Choi et al., 2010):
У людей, употребляющих> 2 сладких напитка в день, риск подагры на 85% выше, чем у тех, кто пьет их редко.
3. Миф: «Молочные продукты вредны, потому что содержат пурины»
Правда: Несмотря на наличие пуринов, молочные продукты снижают риск подагры (Arthritis & Rheumatism, 2004):
— Казеин и лактальбумин усиливают выведение мочевой кислоты.
— Кальций ощелачивает мочу, препятствуя образованию кристаллов.
Рекомендация: 2—3 порции нежирного молока, йогурта или творога в день.
4. Миф: «Все овощи безопасны при подагре»
Правда: Большинство овощей полезны, но есть исключения:
Шпинат, спаржа, цветная капуста — содержат умеренное количество пуринов, но их влияние индивидуально.
Огурцы, кабачки, тыква, картофель — практически не влияют на мочевую кислоту.
Совет: Если нет острых приступов, можно есть умеренно (после проверки реакции организма).
5. Миф: «Чем меньше пуринов, тем лучше»
Правда: Полный отказ от пуринов невозможен и вреден, так как:
— Пурины необходимы для синтеза ДНК и энергии (АТФ).
— Жесткие ограничения приводят к дефициту белка и микроэлементов.
Оптимальный подход:
✔ Уменьшить животные пурины (мясо, субпродукты, анчоусы).
✔ Не бояться растительных пуринов (чечевица, грибы).
Таблица: Пурины в продуктах (от самых опасных до безопасных)

Что говорит наука о пуринах и подагре?
— Не все пурины одинаковы (животные> растительные).
— Фруктоза и алкоголь опаснее некоторых пуриновых продуктов.
— Молочка полезна, несмотря на пурины.
— Полный отказ от пуринов не нужен — важен баланс.
Главный совет: Сдайте анализ на мочевую кислоту и ведите дневник питания, чтобы отслеживать реакцию организма.
Влияние алкоголя, сахара и жиров на подагру и мочевую кислоту
Подагра — это не только про пурины. Алкоголь, сахар и жиры не менее опасны, так как нарушают обмен мочевой кислоты. Давайте разберемся, как именно они работают и что можно сделать.
Алкоголь: главный враг при подагре
Почему алкоголь провоцирует приступы?
Повышает выработку мочевой кислоты
— Алкоголь (особенно пиво) содержит гуанозин — вещество, которое быстро превращается в мочевую кислоту.
— Этиловый спирт нарушает работу печени, где расщепляются пурины.
Замедляет выведение уратов
— Алкоголь обезвоживает организм → моча становится концентрированной → кристаллы мочевой кислоты оседают в суставах.
— Снижает функцию почек → почки хуже фильтруют ураты.
Вызывает воспаление
— Продукты распада алкоголя (ацетальдегид) усиливают окислительный стресс → обостряет подагрический артрит.
Какой алкоголь самый опасный?

Вывод: Лучше полностью исключить пиво и крепкий алкоголь. Вино — не чаще 1—2 раз в месяц.
Сахар и фруктоза: скрытая угроза
Как сахар повышает мочевую кислоту?
Фруктоза → распад пуринов
— Фруктоза (в газировке, меде, сиропах) блокирует выведение мочевой кислоты и ускоряет ее синтез.
— Исследование (Choi & Curhan, 2008): У людей, пьющих> 1 сладкий напиток в день, риск подагры на 45% выше.
Инсулинорезистентность
— Избыток сахара → ожирение → воспаление → почки хуже выводят ураты.
Где скрывается фруктоза?
— Газировка (Coca-Cola, Fanta)
— Пакетированные соки (даже «без сахара»)
— Мед, сиропы (агавы, топинамбура)
— Сладкие фрукты (виноград, манго, арбуз)
Что делать?
✔ Заменить на стевию, эритрит.
✔ Фрукты есть умеренно (1—2 порции в день).
Жиры: какие вредны, а какие полезны?
Вредные жиры (усиливают воспаление)
Трансжиры (маргарин, фастфуд, магазинная выпечка) → нарушают метаболизм.
Избыток омега-6 (подсолнечное, кукурузное масло) → провоцируют воспаление.
Полезные жиры (снижают риск подагры)
Омега-3 (лосось, льняное семя, грецкие орехи) → уменьшают воспаление.
Оливковое масло → содержит олеокантал (природный аналог ибупрофена).
Совет:
✔ Готовить на оливковом масле, а не на подсолнечном.
✔ Есть рыбу 2—3 раза в неделю.
Итог: что исключить, а что добавить?
Избегать
— Алкоголь (особенно пиво и крепкое).
— Сахар и фруктозу (газировка, мед, сладкие фрукты).
— Трансжиры (фастфуд, маргарин).
Добавить в рацион
— Воду (2—3 л/день).
— Омега-3 (рыба, льняное семя).
— Щелочные продукты (лимон, огурец, зелень).
Важно: Даже при идеальной диете анализ на мочевую кислоту нужно сдавать раз в 3—6 месяцев.
Глава 3. Диагностика и анализы: Как понять свои показатели?
Какие анализы сдавать при подагре и повышенной мочевой кислоте?
Чтобы правильно диагностировать подагру, контролировать ее течение и оценивать эффективность лечения, нужно сдавать не только анализ на мочевую кислоту. Вот полный список необходимых исследований:
Основные анализы
1. Биохимический анализ крови
Мочевая кислота (норма: 200–420 мкмоль/л для мужчин, 140–360 мкмоль/л для женщин)
— Когда сдавать? Натощак, утром.
— Важно: При подагре целевой уровень — <360 мкмоль/л (а при тофусах — <300 мкмоль/л).
Креатинин и мочевина (оценка функции почек)
— Почему? Подагра часто сочетается с почечной недостаточностью.
— Норма креатинина: 60–110 мкмоль/л (зависит от пола и возраста).
С-реактивный белок (СРБ) и СОЭ
— Показывают воспаление (важно при остром приступе).
2. Общий анализ мочи
— Проверяют: pH (кислотность), наличие кристаллов уратов, белка.
— Норма pH: 5,5–7,0 (при подагре моча часто слишком кислая → риск камней).
3. Анализ суточной мочи на мочевую кислоту
— Зачем? Определяет, выводите ли вы достаточно мочевой кислоты или она накапливается.
— Норма: 1,48–4,43 ммоль/сут.
— Если уровень низкий → значит, кислота плохо выводится (нужны препараты).
Дополнительные исследования
4. УЗИ почек и суставов
— Показывает:
— Кристаллы уратов в суставах (при хронической подагре).
— Камни в почках (уратные или оксалатные).
5. Рентген или МРТ пораженных суставов
— Назначают при хронической подагре для выявления:
— Эрозий костей (из-за тофусов).
— Деформации суставов.
6. Пункция сустава (артроцентез) при остром приступе
— Зачем? Под микроскопом ищут кристаллы мочевой кислоты (100% подтверждение диагноза).
Когда и как часто сдавать анализы?
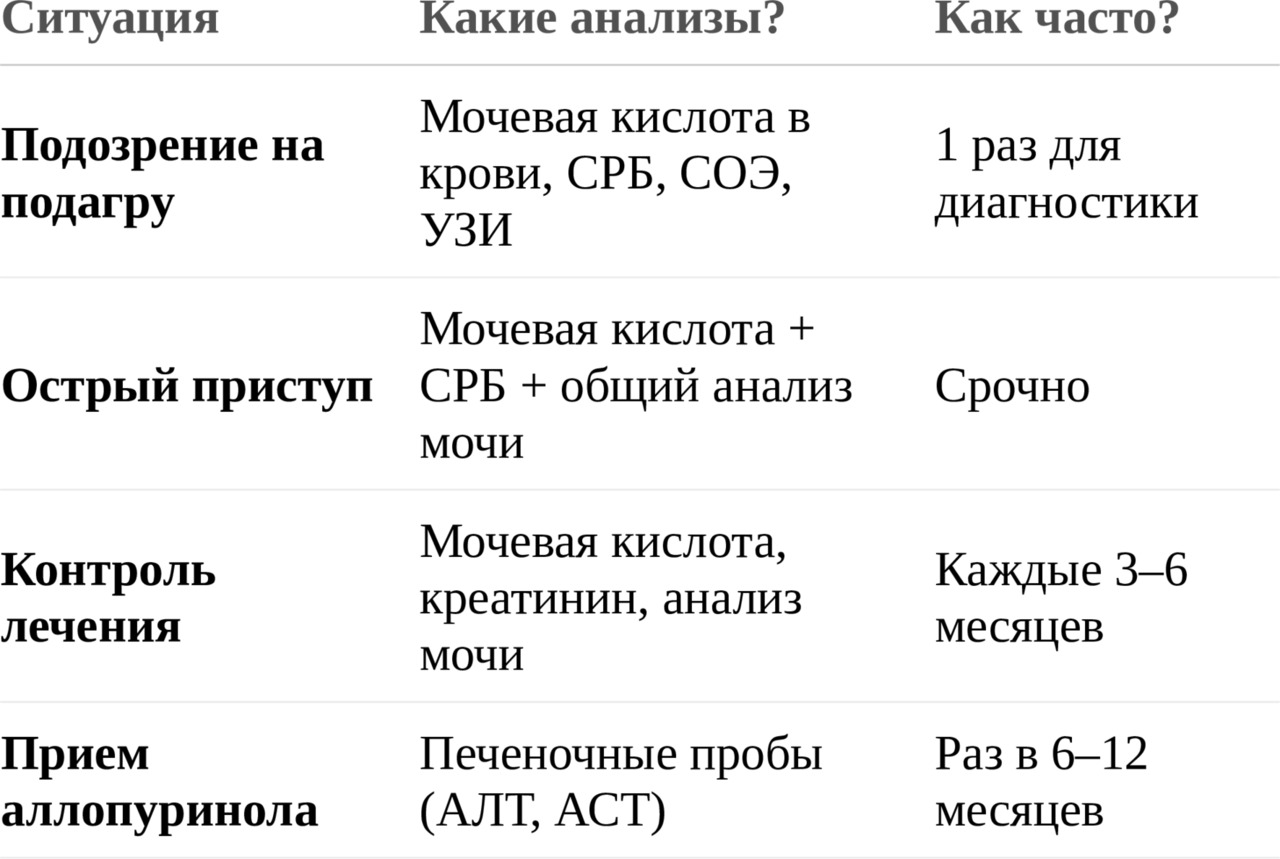
Важные нюансы
— Мочевая кислота в крови может быть нормальной во время приступа! (Из-за выброса кристаллов в сустав).
— Анализы лучше сдавать через 2 недели после приступа — тогда картина будет точнее.
— Если мочевая кислота повышена, но симптомов нет — это бессимптомная гиперурикемия. Риск подагры — 20% в течение 5 лет.
Что делать после анализов?
✔ Если мочевая кислота> 500 мкмоль/л → срочно к ревматологу (риск приступа высокий).
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.