
Бесплатный фрагмент - Лечебная физкультура и кинезиотерапия в системе нейрореабилитации
Об авторе

Яковлев Алексей Александрович
Заведующий неврологическим отделением №2 клиники НИИ неврологии ФГБОУ ВО «ПСПбГМУ им. И. П. Павлова» МЗ РФ. Врач-невролог, врач-рефлексотерапевт, врач лечебной физкультуры и спортивной медицины, кандидат медицинских наук. Ассистент кафедры неврологии и мануальной медицины ФГБОУ ВО «ПСПбГМУ им. И. П. Павлова» МЗ РФ. Ассистент кафедры лечебной физкультуры и спортивной медицины ФГБОУ ВО «СЗГМУ им. И. И. Мечникова» МЗ РФ. Член Региональной общественной организации «Врачи Санкт-Петербурга», «Ассоциации неврологов Санкт-Петербурга», общероссийской общественной организации «Союз реабилитологов России». Автор более чем 75 научных публикаций по вопросам диагностики, лечения и реабилитации при различных неврологических заболеваниях. Высшее образование: ГБОУ ВПО «Санкт-Петербургская государственная медицинская академия им. И. И. Мечникова» МЗ РФ, врач, специальность «Лечебное дело» (2007), Санкт-Петербургский Инженерно-экономический университет, экономист-менеджер, специальность «Экономика и управление на предприятии здравоохранения», специализация — правовое регулирование хозяйственной деятельности (2011). В 2015 г. защитил кандидатскую диссертацию на тему: «Полинейропатия у пациентов с парапротеинемическими гемобластозами».
Список сокращений
ADL — Activities of daily living (повседневная жизненная активность)
СОРМ — Canadian occupational performance measure (Канадская оценка выполнения деятельности)
АД — артериальное давление
БОС — биологическая обратная связь
ДАД — диастолическое артериальное давление
ИП — исходное положение
КР — коэффициент Ромберга
ЛФК — лечебная физкультура
МКФ — Международная классификация функционирования
ОНМК — острое нарушение мозгового кровообращения
ОЦД — общий центр давления
ПНС — периферическая нервная система
САД — систолическое артериальное давление
ЦНС — центральная нервная система
ЧДД — частота дыхательных движений
ЧМТ — черепно-мозговая травма
ЧСС — частота сердечных сокращений
ЭКГ — электрокардиография
ЭНМГ — электронейромиография
Кинезиотерапия, как базовый инструмент нейрореабилитации
Обобщенная трудовая функция врача лечебной физкультуры
(В соответствии с приказом Министерства труда и социальной защиты Российской Федерации от 03.09.2018 №572н «Об утверждении профессионального стандарта «Специалист по медицинской реабилитации»)
Трудовые действия
Сбор жалоб, анамнеза жизни и заболевания, социального и профессионального анамнеза у направленных на лечебную физкультуру с заболеваниями и состояниями (их законных представителей), а также здоровых лиц с целью адаптации, тренировки и восстановления физиологических функций. Направление пациентов с заболеваниями и (или) состояниями на инструментальное исследование в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Направление пациентов с заболеваниями и состояниями на лабораторное обследование в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Направление пациентов с заболеваниями и состояниями на консультацию к врачам-специалистам в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи.
Разработка плана применения лечебной физкультуры с заболеваниями и состояниями в зависимости от этапа медицинской реабилитации в соответствии с порядком организации медицинской реабилитации, действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Интерпретация данных, полученных при консультировании пациента врачами-специалистами мультидисциплинарной реабилитационной бригады, данных лабораторных, инструментальных и клинических исследований с целью получения представления о степени нарушения различных функций, структур организма, жизнедеятельности пациента (активности, участия, влияния факторов окружающей среды) вследствие заболевания и (или) состояния. Формулирование целей проведения лечебной физкультуры на весь период пребывания пациента, имеющего нарушения функций и структур организма человека и последовавшие за ними ограничения жизнедеятельности, в медицинской организации. Формулирование задач лечебной физкультуры на весь период пребывания пациента в медицинской организации. Назначение средств и методов лечебной физкультуры в соответствии с порядком организации медицинской реабилитации, с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения), с учетом стандартов медицинской помощи. Рекомендация технических средств реабилитации и ассистивных технологий пациентам, имеющим нарушения функций и структур организма человека и последовавшие за ними ограничения жизнедеятельности. Организация и проведение мониторинга и мультидисциплинарного обсуждения результатов проведения лечебной физкультуры в режиме реального времени в зависимости от тяжести клинического состояния пациента. Профилактика или лечение осложнений, побочных действий, нежелательных реакций, в том числе серьезных и непредвиденных, возникших в результате проведения лечебной физкультуры. Оказание медицинской помощи в неотложной форме пациентам с заболеваниями и (или) состояниями. Необходимые умения. Разрабатывать план применения лечебной физкультуры при заболеваниях и (или) состояниях в соответствии с порядком организации медицинской реабилитации, с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Обосновывать применение лечебной физкультуры при заболеваниях и (или) состояниях в соответствии с порядком организации медицинской реабилитации, с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи.
Составление плана лечебной физкультуры для пациентов с заболеваниями и (или) состояниями в соответствии с порядком организации медицинской реабилитации, с действующим порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Проведение лечебной физкультуры для пациентов с заболеваниями и (или) состояниями в соответствии с порядком организации медицинской реабилитации, с действующим порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Оценка эффективности и безопасности мероприятий по лечебной физкультуре при заболеваниях и (или) состояниях в соответствии с порядком организации медицинской реабилитации. Применение медицинских изделий, спортивного инвентаря для проведения занятий по лечебной физкультуре. Обеспечение выполнения требований охраны труда при занятии лечебной физкультурой.
Пропаганда здорового образа жизни, профилактика заболеваний и (или) состояний. Назначение профилактических мероприятий пациентам с учетом факторов риска в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартом медицинской помощи. Контроль выполнения профилактических мероприятий. Определение медицинских показаний к введению ограничительных мероприятий (карантина) и показаний для направления к врачу-специалисту при возникновении инфекционных (паразитарных) болезней. Заполнение и направление в установленном порядке экстренного извещения о случае инфекционного, паразитарного, профессионального и другого заболевания, носительства возбудителей инфекционных болезней, отравления, неблагоприятной реакции, связанной с иммунизацией, укуса, ослюнения, оцарапывания животными в территориальные органы, осуществляющие федеральный государственный санитарно-эпидемиологический надзор. Проведение противоэпидемических мероприятий в случае возникновения очага инфекции, в том числе карантинных мероприятий при выявлении особо опасных (карантинных) инфекционных заболеваний. Формирование программ здорового образа жизни, включая программы снижения потребления алкоголя и табака, предупреждения и борьбы с немедицинским потреблением наркотических средств и психотропных веществ. Оценка эффективности профилактической работы с пациентами.
Необходимые умения
Осуществлять сбор жалоб, анамнеза жизни у пациентов (их законных представителей) с заболеваниями и (или) состояниями с целью назначения лечебной физкультуры. Проводить осмотры и обследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Интерпретировать и анализировать информацию, полученную от пациентов (их законных представителей) с заболеваниями и (или) состояниями, с целью назначения лечебной физкультуры. Оценивать анатомо-функциональное состояние организма человека в норме, при заболеваниях и (или) патологических состояниях у пациентов с целью назначения лечебной физкультуры. Пользоваться методами осмотра и обследования пациентов с заболеваниями и (или) состояниями с учетом возрастных анатомо-функциональных особенностей с целью назначения лечебной физкультуры. Интерпретировать и анализировать результаты осмотра и обследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Обосновывать и планировать объем инструментального обследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Интерпретировать и анализировать результаты инструментального исследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Обосновывать и планировать объем лабораторного обследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Интерпретировать и анализировать результаты лабораторного обследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Интерпретировать и анализировать результаты осмотра врачами-специалистами пациентов с заболеваниями и (или) состояниями с целью назначения лечебной физкультуры. Выявлять клинические симптомы и синдромы у пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Интерпретировать и анализировать результаты осмотра пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Обосновывать и планировать объем дополнительных инструментальных исследований пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Интерпретировать и анализировать результаты дополнительного инструментального исследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Обосновывать и планировать объем дополнительного лабораторного обследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Интерпретировать и анализировать результаты дополнительного лабораторного обследования пациентов с заболеваниями и (или) состояниями в соответствии с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи с целью назначения лечебной физкультуры. Интерпретировать предоставленные направляющим на лечебную физкультуру врачом данные дополнительного лабораторного, лучевого, электрофизиологического, функционального обследования пациентов с патологией и нарушениями функций, по поводу которых пациент направлен на лечебную физкультуру, с учетом всех сопутствующих в данный момент заболеваний, для назначения и проведения лечебной физкультуры данному пациенту в соответствии с утвержденными показаниями и противопоказаниями.
Определять последовательность применения лечебной физкультуры у пациентов с заболеваниями и (или) состояниями в соответствии с порядком организации медицинской реабилитации, с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Назначать лечебную физкультуру при заболеваниях и (или) состояниях в соответствии с порядком организации медицинской реабилитации, с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи, анализировать действие лекарственных препаратов и (или) медицинских изделий. Проводить мониторинг эффективности и безопасности применения лечебной физкультуры у пациентов с заболеваниями и (или) состояниями. Необходимые знания. Порядок организации медицинской реабилитации, порядки оказания медицинской помощи пациентам по профилям заболеваний и (или) состояний, в связи с развитием которых назначена лечебная физкультура. Стандарты первичной специализированной медико-санитарной помощи, специализированной, в том числе высокотехнологичной, медицинской помощи при заболеваниях и (или) состояниях, в связи с развитием которых назначена лечебная физкультура.
Определять медицинские показания для проведения мероприятий по лечебной физкультуре при заболеваниях и (или) состояниях, в том числе при реализации индивидуальной программы реабилитации или абилитации инвалидов, в соответствии с порядком организации медицинской реабилитации, с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи. Разрабатывать план применения лечебной физкультуры при заболеваниях и (или) состояниях, в том числе при реализации индивидуальной программы реабилитации или абилитации инвалидов, в соответствии с порядком организации медицинской реабилитации, с действующими порядками оказания медицинской помощи, клиническими рекомендациями (протоколами лечения) по вопросам оказания медицинской помощи, с учетом стандартов медицинской помощи.
Применять медицинские изделия и спортивный инвентарь для проведения занятий по лечебной физкультуре. Оценивать эффективность и безопасность мероприятий по лечебной физкультуре при заболеваниях и (или) состояниях, в том числе при реализации программы реабилитации или абилитации инвалидов. Необходимые знания. Порядок организации медицинской реабилитации. Порядок оказания помощи по санаторно-курортному лечению. Порядки оказания медицинской помощи при заболеваниях, являющихся причиной инвалидности, неинфекционных заболеваниях и сопутствующих заболеваниях, патологических состояниях, связанных с проблемами перинатального периода. Стандарты первичной специализированной медико-санитарной помощи, специализированной, в том числе высокотехнологичной, медицинской помощи при заболеваниях, являющихся причиной инвалидности, неинфекционных заболеваниях и сопутствующих заболеваниях, патологических состояниях. Клинические рекомендации (протоколы лечения) по оказанию медицинской помощи пациентам при заболеваниях, являющихся причиной инвалидности, неинфекционных заболеваниях и сопутствующих заболеваниях, патологических состояниях. Принципы и методы организации проведения занятий по лечебной физкультуре. Возрастные особенности проведения лечебной физкультуры.
Необходимые знания
Основные клинические проявления заболеваний и (или) состояний нервной, иммунной, сердечно-сосудистой, дыхательной, пищеварительной, мочеполовой систем и системы крови, приводящие к тяжелым осложнениям и (или) угрожающим жизни, методы определения тактики ведения пациента с целью их предотвращения. Порядок организации медицинской реабилитации; порядки оказания медицинской помощи, клинические рекомендации (протоколы лечения) по вопросам оказания медицинской помощи, по медицинской реабилитации. Стандарты первичной специализированной медико-санитарной помощи, специализированной, в том числе высокотехнологичной, медицинской помощи при заболеваниях и (или) состояниях, в связи с которыми пациент направлен на лечебную физкультуру. Методика сбора жалоб, анамнеза жизни у пациентов (их законных представителей) с заболеваниями и (или) состояниями. Методика осмотра пациентов с заболеваниями и (или) состояниями. Современные формы и методы лечебной физкультуры. Основы лечебной физкультуры, механотерапии, тренировки с использованием биологической обратной связи. Показания и противопоказания к методам лечебной физкультуры для пациентов с заболеваниями и состояниями. Механизмы лечебного действия лечебной физкультуры, комплексов факторов, сочетанных методик их применения при различных заболеваниях, состояниях в разных возрастных группах, при различных сопутствующих заболеваниях. Признаки, симптомы и синдромы осложнений, возникающих в связи с проводимой лечебной физкультурой. Симптомы и синдромы осложнений, побочных действий, нежелательных реакций, в том числе серьезных и непредвиденных, возникших в результате диагностических процедур у пациентов с заболеваниями и состояниями во время занятий лечебной физкультурой. Заболевания и (или) состояния, требующие оказания медицинской помощи в неотложной форме.
Клинические рекомендации (протоколы лечения) по вопросам оказания медицинской помощи пациентам с заболеваниями или состояниями, в связи с развитием которых назначена лечебная физкультура. Средства и методы лечебной физкультуры, применяемые для пациентов с различными заболеваниями или состояниями. Патогенез и саногенез заболеваний, при которых применяется лечебная физкультура. Механизм воздействия лечебной физкультуры на организм человека при заболеваниях и (или) состояниях на различных этапах оказания помощи. Принципы назначения, механизмы действия, медицинские показания и противопоказания к назначению средств лечебной физкультуры.
Основы лечебной физкультуры у пациентов при заболеваниях, являющихся причиной инвалидности, неинфекционных заболеваниях и сопутствующих заболеваниях или состояниях. Средства, формы и методы лечебной физкультуры у пациентов при заболеваниях, являющихся причиной инвалидности, неинфекционных заболеваниях и сопутствующих заболеваниях или состояниях. Механизм воздействия лечебной физкультуры на организм у пациентов при заболеваниях, являющихся причиной инвалидности, неинфекционных заболеваниях и сопутствующих заболеваниях или состояниях. Критерии эффективности и качества лечебной физкультуры, принципы применения, клинические шкалы в медицинской реабилитации. Универсальные и специальные критерии эффективности проведения лечебной физкультуры и методы их оценки. Организация и методы мониторинга безопасности и эффективности выполнения плана индивидуальной программы лечебной физкультуры у пациентов. Критерии качества оказания помощи по лечебной физкультуре пациентам с заболеваниями и (или) состояниями. Способы предотвращения или устранения осложнений, побочных действий, нежелательных реакций, в том числе серьезных и непредвиденных, возникших в результате занятий лечебной физкультурой у пациентов при основных заболеваниях и (или) состояниях, неинфекционных заболеваниях и сопутствующих заболеваниях или состояниях.
Роль лечебной физкультуры в системе нейрореабилитации
Общими показаниями к реабилитации пациентов с заболеваниями центральной нервной системы (ЦНС) и/или периферической нервной системы (ПНС) являются:
— снижение функциональных способностей различной степени выраженности;
— особая подверженность воздействиям внешней среды вследствие снижения адаптационных способностей;
— нарушение социальных отношений;
— нарушение трудовых отношений.
Ведущее значение в реабилитации пациентов с заболеваниями и/или травмами ЦНС и/или ПНС принадлежит лечебной физкультуре (ЛФК). Роль ЛФК заключается, как в коррекции частных нарушений двигательной функции, так и в уменьшении неблагоприятных последствий гиподинамии в целом. Вынужденное ограничение подвижности является характерным следствием поражения нервной системы, и в свою очередь, приводит к значительному уменьшению проприоцептивной импульсации, выключению моторно-висцеральных рефлексов, что способствует ухудшению функций сердечно-сосудистой системы, снижению общей адаптационной способности организма.
Механизмы действия физических упражнений связаны с многообразием сложных психических, физиологических и биохимических процессов, протекающих в организме при занятиях лечебной физкультурой. Дозированные мышечные нагрузки обладают общетонизирующим воздействием, поскольку двигательная зона коры больших полушарий головного мозга, посылая импульсы двигательному аппарату, одновременно возбуждает центры вегетативной нервной системы, что приводит к активизации эндокринной системы, сердечно-сосудистой, дыхательной, повышению обмена веществ. В мышцах, принимающих участие в движениях, улучшаются трофические процессы регенерации, поскольку в результате проприоцептивной импульсации усиливается приток крови к ним, активизируются окислительные процессы, увеличивается поступление пластических белковых фракций и их усвоение, восстанавливается нейрогенная регуляция трофики тканей.
Нормализуются также процессы ремоделирования костной ткани, восстанавливаются функции сухожильно-связочного аппарата. Влияние ЛФК на психику характеризуется повышением настроения, отвлечением мыслей от болезни, созданием установки на выздоровление. ЛФК показана практически всем пациентам с неврологической и нейрохирургической патологией, поскольку правильно подобранные по характеру, интенсивности, длительности выполнения) упражнения обязательно дают положительный эффект. Противопоказания к ЛФК чаще носят лишь временный и относительный характер.
Основными задачами занятий являются:
— активизация высшей нервной деятельности, повышение способности к концентрации внимания, коррекция апраксии;
— при гемипарезе — коррекция неглекта;
— адаптация к вертикальному положению тела, восстановление контроля за равновесием;
— восстановление статического и динамического стереотипа;
— восстановление и формирование компонентов двигательных актов;
— восстановление и формирование целостных двигательных актов и обучение их применению для самообслуживания;
— снижение спастичности;
— повышение толерантности к физическим нагрузкам;
— отработка устойчивости вертикальной позы и совершенствование ходьбы;
— отработка сложнокоординированных движений, ловкости, быстроты;
— профилактика травматизма и падений.
Индивидуальные занятия назначаются пациентам с выраженными двигательными нарушениями. Место проведения занятий — зал ЛФК. Занятия в палате назначаются только при отсутствии технической возможности перемещения пациента к залу ЛФК. Индивидуальные занятия имеют четко выраженную коррекционную направленность: в ходе занятия используется комплекс лечебной гимнастики, направленный на устранение развившихся двигательных нарушений. При необходимости инструктор ассистирует выполнение пациентом двигательных действий паретичными конечностями. Дозируя нагрузку в ходе занятия необходимо учитывать наличие астении у данной категории пациентов: при необходимости снижать темп, амплитуду и количество повторений в упражнениях, увеличивать паузы отдыха.
Занятия в группе могут быть назначены пациенту без выраженных двигательных нарушений уже на первой неделе пребывания в санатории после 1 — 3 индивидуальных занятий при условии достаточного уровня толерантности к физической нагрузке. Предпочтительно формирование группы по характеру, степени выраженности и локализации двигательного дефекта.
Общие принципы лечебной физкультуры при заболеваниях нервной системы
К основным принципам применения методов ЛФК в отношении пациентов неврологического профиля относятся:
— индивидуальный (персонифицированный) подход к каждому пациенту;
— междисциплинарность при построении реабилитационных программ;
— всеобъемлющий детализирующий топический диагноз;
— уточнение характера двигательных расстройств (объем активных и пассивных движений, сила и тонус мышц, мануальное мышечное тестирование, электронейромиография (ЭНМГ), стабилометрия и др.) и функциональное тестирование;
— определение объема суточной двигательной активности и оценка особенностей двигательного режима;
— тщательное нейропсихологическое обследование;
— мониторное наблюдение за состоянием сердечно-сосудистой системы (электрокардиография (ЭКГ), контроль артериального давления (АД), частоты сердечных сокращений (ЧСС)), цель которого — адекватно оценить состояние пациента, а также динамично управлять процессом реабилитации;
— непрерывность и преемственность на всех этапах «амбулаторий — стационар — центр реабилитации — санаторий»;
— максимально раннее, активное и интенсивное проведение мероприятий по медицинской реабилитации;
— социально-бытовая и профессиональная направленность;
— объективизация, динамический контроль, оценка эффективности мероприятий по медицинской реабилитации.
К основным принципам формирования индивидуальных программ физических тренировок относятся:
1) выбор методов и методик тренирующих воздействий осуществляет врач по ЛФК с учетом двигательного режима и основных клинико-патогенетических механизмов развития заболевания;
2) непосредственно занятия с пациентом проводит инструктор по ЛФК с учетом методических указаний врача по ЛФК;
3) инструктор по ЛФК контролирует доступные показатели переносимости физической нагрузки с занесение в индивидуальный план медицинской реабилитации пациента.
В зависимости от имеющегося у пациента неврологического синдрома методики проведения индивидуальных занятий будут иметь свои особенности.
Гемипарез: методика проведения занятий во многом схожа с методикой ЛФК при остром нарушении мозгового кровообращения (ОНМК). Все комплексы лечебной гимнастики ориентированы на выработку компонентов двигательных актов, используемых при самообслуживании, в бытовой и профессиональной деятельности. Особое внимание уделяется контролю баланса и вертикальной позы. При выраженной спастике в начальной части занятий рекомендуется применять мобилизующие, растягивающие упражнения в сочетании с точечным массажем и приемами миофасциального рилизинга.
Неглект: зачастую сопутствует гемипарезу. Особое внимание уделяется пораженной стороне тела, в комплексах применяются приемы сенсорной активации, проприоцептивного облегчения для пораженной стороны. Занятия проводить перед зеркалом.
Парапарез: обязателен контроль состояния связочно-суставного аппарата нижних конечностей. Необходимо своевременно применять ортезирование для предупреждения гипермобильности. Для профилактики падений рекомендуется использование дополнительной опоры. В комплексах лечебной гимнастики акцент делается на работу мышц нижней части спины и брюшного пресса, ягодиц, квадрицепсов и передней группы мышц голени.
Тетрапарез: наиболее тяжелая категория пациентов. В отношении нижних конечностей методика аналогична методике при парапарезе, включаются дополнительные упражнения для разгибателей туловища (преодоление флексорной позы, активация дыхательной мускулатуры), контроля баланса стоя, укрепления разгибателей рук, восстановления мелкой моторики кистей. Пролонгированное использование дополнительной опоры при ходьбе (профилактика падений). Обязательно используются упражнения, направленные на улучшение координации, формирование комплексных двигательных актов.
Гемианопсия: занятия рекомендуется проводить перед зеркалом для осуществления визуального контроля за движениями. Применяются приемы сенсорной активации пораженной стороны.
Эпилептический синдром: все занятия проводятся в щадящем режиме, с осторожностью применяется дыхательная гимнастика (не допускать гипервентиляции) Исключаются упражнения, могущие причинить боль (мобилизующие упражнения при разработке контрактур и т.п.). Обстановка тихая, спокойная, не допускать на занятии резких звуков, яркого света, резких запахов. Персонал должен быть проинструктирован по оказанию первой помощи при эпилептическом приступе.
Снижение слуха: при выраженном снижении слуха занятия проводятся индивидуально. Движения демонстрируются либо самим инструктором, либо сначала выполняются пассивно здоровой конечностью, а затем повторяются пациентом.
Афазия и выраженные когнитивные нарушения: вне зависимости от характера и степени двигательных нарушений назначаются исключительно индивидуальные занятия.
Апраксия: постоянно проводится стимуляция спонтанной активности. Даются задания возрастающей степени сложности в виде последовательности двигательных действий. Применяются объектно-ориентированные упражнения (достать, дотянуться до мяча, подобрать с пола предмет и т.д.).
В задачи врача лечебной физкультуры при определении индивидуальной программы лечения будут входить:
1. Изучение медицинской документации пациента. Сбор анамнеза и жалоб. Уточнение наличия и характера двигательного дефекта и/или речевых нарушений, при планируемом оперативном лечении (например, в нейрохирургической практике, до операции и в послеоперационном периоде); оценка динамики восстановления вышеперечисленных функций на предыдущих этапах.
2. Объективный осмотр. Кожные покровы: выявить и описать наличие и характер дефектов. Мышечная система: визуальная оценка наличия видимых гипотрофий мышц; мануальное мышечное тестирование (оценка мышечной силы по 6-балльной шкале Ловетта); оценка спастичности контрольных групп мышц по шкале Ashworth (Ашворта)). Костно-суставная система: визуальная оценка видимых деформаций и оценка объема движений в суставах. Оценка способности к поддержанию равновесия. Оценка способности к выполнению сложных двигательных актов. Оценка динамики уровня бытовой активности (шкала Бартела).
3. Заключение. Отражение результатов объективного осмотра.
4. Рекомендации. Назначение процедур по физической реабилитации и режима ЛФК с учетом показаний, противопоказаний и ограничений к физической нагрузке (обозначение реабилитационного прогноза на санаторно-курортный этап медицинской реабилитации — по результатам обсуждения в рамках мультидисциплинарной бригады). Рекомендации по ортезированию, использованию вспомогательных приспособлений на санаторно-курортном этапе. Показания к ортезированию: нестабильность коленного сустава, рекурвация коленных суставов более 5°, формирующаяся вальгусная либо (редко) варусная деформация коленного сустава; гипертонус икроножной мышцы, сопровождающийся риском повреждения голеностопного сустава при ходьбе (отсутствие контроля стопы); снижение силы дельтовидной мышцы менее 3 баллов; стойкая флексорная или экстензорная установка кисти при отсутствии либо выраженном дефиците движений. Противопоказания: стойкие контрактуры без хирургического лечения; трофические язвы и другие повреждения кожных покровов в зоне контакта с ортезом. Материал, конфигурация и режим ношения ортезов подбираются индивидуально. Возможно также функциональное ортезирование для обеспечения возможности самостоятельного передвижения.
Основными задачами занятий ЛФК являются:
— активизация метаболизма;
— повышение выносливости (адаптация к нагрузкам);
— уменьшение спастичности;
— восстановление компонентов двигательных навыков в облегченных условиях;
— восстановление комплексных двигательных навыков;
— этапное восстановление вертикальной позы;
— восстановление контроля за статическим и динамическим равновесием;
— восстановление ходьбы;
— адаптация к вспомогательным приспособлениям;
— профилактика падений и травматизма.
Индивидуальные занятия назначаются всем пациентам с двигательными нарушениями. Место проведения занятий — зал ЛФК. Занятия в палате назначаются только при отсутствии возможности перемещения пациента в зал. Индивидуальные занятия имеют четко выраженную коррекционную направленность: в ходе занятия используется комплекс лечебной гимнастики, направленный на устранение развившихся двигательных нарушений. При необходимости инструктор ассистирует выполнение пациентом двигательных действий паретичными конечностями (пассивное выполнение упражнений, выполнение в облегченных условиях — с помощью или упражнения с сопротивлением). В зависимости от имеющегося у пациента неврологического синдрома методики проведения индивидуальных занятий будут иметь свои особенности.
Виды физических упражнений и средства лечебной физкультуры в нейрореабилитации
В реабилитации неврологических пациентов занятия ЛФК проводятся с целью решения двух основных групп задач:
1) общетонизирующее воздействие на организм, тренировка сердечно-сосудистой системы; для этого назначаются дыхательные упражнения, неспецифическая общеукрепляющая гимнастика для крупных мышечных групп, тренировка ортостатической функции;
2) воздействие на двигательный дефект проводится с учетом характера основного заболевания, типа двигательных нарушений (спастический или вялый парез либо паралич, атаксия, гиперкинезы и т. д.), степени выраженности и распространенности этих нарушений, периода болезни, наличия или отсутствия вторичных изменений или осложнений (контрактуры, пролежни, синкинезии), сопутствующая патология.
Конкретными точками приложения физических упражнений являются объем движений в суставе, мышечная сила, тонус мышцы, координация, а также сложные двигательные навыки.
Среди комплексов ЛФК в процессе реабилитации пациентов неврологического профиля применяют в основном физические упражнения трех видов (гимнастические, спортивно-прикладные и игры), а также постуральные упражнения (лечение положением).
Гимнастическими называют упражнения, характеризующиеся искусственным сочетанием движений и выполняемые из определенных исходных положений, с точно предусмотренными направлениями, амплитудой и скоростью движений. Эти упражнения позволяют довольно точно дозировать нагрузку на различные сегменты тела, они в свою очередь развивают мышечную силу, подвижность в суставах, координацию движений. Гимнастические упражнения характеризуются по следующим признакам:
— анатомическому (упражнения для мышц конечностей, брюшного пресса, спины, шеи и т. д.);
— методической направленности (для увеличения мышечной силы, для улучшения подвижности в суставах, для тренировки равновесия, координации, для улучшения функции дыхания, тренировки сердечно-сосудистой системы);
— характеру активности (активные упражнения, выполняемые самим больным, требующие волевого усилия и напряжения мышц; пассивные, выполняемые инструктором, либо с помощью здоровых конечностей самого больного, но без волевого усилия и мышечного напряжения пораженной области; активно-пассивно выполняемые упражнения; идеомоторные — мысленно выполняемые упражнения);
— характеру работы мышц (статическая, динамическая). Статическая работа с изометрическим сокращением мышц (то есть без укорочения мышечного волокна) проводится при усилии, направленном на сжимание, удержание тяжести, попытке столкнуть с места тяжелый предмет и сопровождается повышением не только систолического, но и диастолического артериального давления, некоторым учащением пульса. Динамическая работа проводится при изотоническом мышечном сокращении (то есть с уменьшением длины сокращающихся мышечных волокон).
Спортивно-прикладные упражнения представляют собой естественные двигательные действия или их элементы (например, целостные бытовые и трудовые действия, бег, плавание), способствующие восстановлению сложных двигательных навыков, а также оказывают мощное общетонизирующее воздействие. В отличие от занятий спортом, исключаются максимальные нагрузки. Игры, как средство ЛФК, направлены на совершенствование двигательных навыков в меняющихся условиях, на улучшение функций различных анализаторов, обладают мощным общетонизирующим и эмоциональным воздействием. Лечение положением осуществляется путем придания конечности либо туловищу специальных коррегирующих поз. Обычно лечение положением направлено на предупреждение или устранение контрактур в суставах либо патологических синкинезий.
Основными формами ЛФК являются групповая и индивидуальная гимнастика. Индивидуальная гимнастика назначается больным с выраженными двигательными расстройствами, а также когда посещение групповых занятий затруднено (рис. 1).

Индивидуальная гимнастика направлена на обучение произвольному движению и дозированному напряжению и расслаблению мышц, нормализации координации и равновесия, снижение повышенного мышечного тонуса и устранение патологических синкинезий, предупреждение и ликвидация контрактур, увеличение амплитуды движений и мышечной силы, выработку компенсаторных навыков. Длительность индивидуальных занятий ЛФК обычно в среднем составляет 15–30 мин.
Групповая лечебная гимнастика назначается больным с более легкими двигательными нарушениями, для которых основными задачами становится расширение режима двигательной активности, тренировка сердечно-сосудистой и дыхательной систем, улучшение общей и церебральной гемодинамики, тренировка вестибулярного аппарата (рис. 2).
Пациенты объединяются в группы по принципу общности типа заболевания, характера и выраженности двигательных нарушений. Длительность групповых занятий составляет в среднем около 30–45 мин. Каждое занятие ЛФК состоит из вводной, основной и заключительной частей. Вводная часть (10–20% времени занятия) предусматривает подготовку организма к предстоящей в основной части занятия нагрузке и включает обычно ходьбу, дыхательные упражнения, элементарные упражнения для туловища, верхних и нижних конечностей. Основная часть (60–80% времени) направлена на решение задач, определенных для данной группы больных (восстановление конкретных двигательных функций, формирование компенсаций, общетренирующее воздействие). Используются общеразвивающие и специальные упражнения, упражнения на снарядах, прикладные упражнения и игры. Заключительная часть (10–20% времени) имеет целью снизить физиологическую нагрузку, нормализовать функцию сердечно-сосудистой и дыхательной систем. Для этого используют дыхательные упражнения, упражнения на расслабление, ходьбу, упражнения для туловища и конечностей с незначительной нагрузкой.

К методам активной ЛФК относятся: лечебная гимнастика (общеукрепляющая, дыхательная, рефлекторная, корригирующая, гидрокинезиотерапия, психомышечная), эрготерапия и ADL-тренинг (Activities of daily living — повседневная жизненная активность), лечебная ходьба, занятия ЛФК с использованием компьютерных технологий и биологической обратной связи, механотерапия в активном режиме, специализированные программы (Bobath, Woitta, Neurac и др.).
К методам пассивной ЛФК относятся: массаж лечебный (рефлекторный, сегментарный, механический) и массаж классический (вибрационный, пневмомассаж, гидромассаж), лечение положением, механотерапия в пассивном режиме (в том числе с использованием робототехники), техники мануальной терапии — вертебротерапия, суставные манипуляции, мышечно-фасциальные манипуляции, кинезиотейпирование, экстензиотерапия (в том числе вытяжение и декомпрессия позвоночника).
Особенно перспективным направлением в современной концепции нейрореабилитации является комбинированное применение методов ЛФК.
С целью повышения физиологической нагрузки либо достижения более точного локального воздействия в практике ЛФК широко используются разнообразные технические средства, к числу которых относятся:
— снаряды, предметы и простейшие устройства (гимнастическая стенка, скамейки, мячи, палки, обручи, цилиндры, подвесные конструкции);
— тренажеры — учебно-тренировочные устройства для развития двигательных навыков, восстановления и совершенствования функций опорно-двигательного аппарата.

Механотерапия — это современный метод терапии, основанный на вовлечении в пассивные или активные движения различных мышечных групп. Механотерапия, как правило предполагает использование циклических тренажеров типа велоэргометра (рис. 3) или роботизированных комплексов (рис. 4). Механотерапия пациентам назначается, исходя из функциональных возможностей пациента. Противопоказаниями к занятиям механотерапией являются: общие противопоказания к ЛФК, дефекты кожи или гнойная инфекция в местах контакта с частями тренажера, контрактуры суставов, ложные суставы и повреждения связок, костей, деформации скелета, мешающие правильному позиционированию сегмента конечности или туловища и выполнению упражнений на конкретном тренажере. Слабость кистей или стоп, делающая невозможным захват рукояток (или педалей) тренажера, не является противопоказанием к использованию тренажера, но требует применения дополнительной фиксации.
На практике широко применяется механотерапия с использованием циклических пассивно-активных тренажеров типа велоэргометра. Тренажеры, используемые для данной процедуры, должны иметь надежные крепления для конечностей. В пассивном режиме скорость вращения каретки должна плавно регулироваться в пределах от 1 до 60 оборотов в минуту, а в активном режиме — иметь плавную регулировку нагрузки. Тренажер должен иметь реверс. Основные задачи занятий:
— улучшение подвижности суставов конечностей;
— повышение мышечной силы;
— нормализация деятельности систем организма;
— повышение толерантности к физическим нагрузкам.
Кроме того, в реабилитационном процессе могут применяться:
— занятия на тредмилле; при этом более предпочтителен тредмилл, оснащенный стабилометрическими сенсорами и интерактивной системой моделирования препятствий;
— занятия на стабилометрических тренажерах (стендеры-вертикализаторы);
— занятия на эллиптическом тренажере;
— тренировка в динамическом параподиуме или стендере-вертикализаторе для больных с параплегией;
— различные типы силовых тренажеров (блочных, пневматических и др.) для отдельных групп мышц.
В настоящее время в клинической практике применяют различные варианты тренажеров — блоковые, маятниковые, изокинетические и другие.
Блоковые тренажеры встречаются наиболее часто. Основное их предназначение — предотвращение развития контрактур в крупных суставах (коленный, тазобедренный и др.) после переломов и других травматических повреждений, требующих длительного лечения. Подобные устройства представляют собой систему блоков, позволяющих пациенту тренировать определенные группы мышц, осуществляя движения в суставах заданной амплитуды. Как правило, подобная процедура имеет высокую эффективность и безопасна для больных.
Маятниковые тренажеры используются для тех же целей — предупреждение развития контрактур и увеличение амплитуды возможных движений в суставах. Положительное воздействие осуществляется за счет инерционного воздействия, создаваемого за счет первоначальной активной фазы движения, позволяющей запустить маятниковую систему. Продолжительность подобного физиолечения должна составлять 15—25 минут в зависимости от состояния пациента.
Изокинетические устройства применяют для воздействия на большие группы мышц и используют преимущественно у спортсменов после тяжелых травм. Подобные приборы основаны на сопротивлении тренажера активному движению руками или ногами, что позволяет тренировать опорно-двигательную систему без совершения амплитудных движений.
Помимо указанных устройств, существуют и другие методы механотерапии. Имеющиеся тренажеры могут быть или механическими, или роботизированными системами, управление которыми осуществляется через компьютерный интерфейс.
Использование любых технических устройств для лечения заболеваний всегда влечет за собой определенные риски для пациента. Для их устранения в процессе проведения механотерапии следует придерживаться следующих правил: выбор любого тренажера всегда осуществляет только лечащий врач, так как различные устройства имеют свои собственные показания и противопоказания, о которых пациент может быть не информирован. При выставлении амплитуды движений тренажера или уровня сопротивления движениям больного, следует также использовать выбранные доктором настройки. Ни в коем случае не стоит самостоятельно менять установки на физиотерапевтических аппаратах. В противном случае возможно получение травм и ухудшение состояния пациента. Любые упражнения должны выполняться под присмотром медицинского работника, особенно при первых занятиях на тренажерах. При появлении любых неприятных ощущений, лечебный сеанс должен быть остановлен.
Аппараты для механотерапии с высокой скоростью вращения способствуют целому ряду позитивных эффектов, в том числе улучшают качество и эргономику ходьбы, мелкой моторики, повышают баланс равновесия и постуральную устойчивость.

Коррекция нарушений двигательной функции при помощи биологической обратной связи
Биологическая обратная связь (БОС), или biofeedback является нефармакологическим методом лечения с использованием специальной аппаратуры для регистрации и усиления «обратного возврата» пациенту физиологической информации. Основной задачей метода является обучение саморегуляции. Обратная связь облегчает процесс обучения физиологическому контролю. Оборудование делает доступной для пациента информацию, в обычных условиях им не воспринимаемую.
Для тренировки способности к саморегуляции и повышения лабильности регуляторных механизмов используется зрительные, слуховые, тактильные и другие сигналы-стимулы.
Занятия с применением БОС не показаны пациентам, не способным к пониманию инструкций и их выполнению. Данные занятия требуют от пациента активного и сознательного участия в лечебном процессе, поэтому их эффективность будут напрямую зависеть от мотивации пациента, его личностных особенностей.
Основными физиологическими параметрами, используемыми для тренировки при помощи БОС являются показатели электрической активности мышц, стабилограммы, гониограммы.
Задачами использования БОС на основе биомеханических параметров могут являться: увеличение амплитуды движения в суставах; восстановление управления движениями в суставах; увеличение мышечной силы при вялых парезах. Для успешного применения БОС по показателям электромиографии и гониометрии необходимо восстановление мышц в тренируемом регионе до 2 — 2,5 баллов, восстановление глубокой чувствительности.
Тренировка функции равновесия производится с использованием БОС по стабилометрическим параметрам (рис. 5). С помощью данной методики возможно оценивать в динамике эффективность поддержания равновесия на фоне проводимых реабилитационных мероприятий, корректировать программу восстановительного лечения. Занятия не показаны пациентам, не способным ходить самостоятельно или с использованием дополнительной опоры; не способным сохранять равновесие в основной стойке без поддержки в течение 30 — 60 с.
Компьютерная стабилометрия с эффектом БОС является одной из реабилитационно-диагностических технологий, позволяющей использовать как методы объективной оценки, так и методы динамического контроля и безопасной тренировки. БОС представляет собой реабилитационную биотехнологию, сочетающую в себе комплекс исследовательских, лечебных и профилактических физиологических процедур, за счет которых в процессе диагностического тестирования пациента и непосредственно в момент тренировки достигается саморегуляция, повышающая эффективность обучения. За счет качественного и количественного анализа упражнений, выполняемых в реальном времени, методики БОС могут существенно повышать эффективность как коррекции определенных функциональных дефектов, так и всего лечения в целом.
Нейрофизиологическим обоснованием эффективности использования методов, основанных на принципе БОС, может служить теория нейропластичности.
В многочисленных экспериментальных и клинических исследованиях показано, что в активизации механизмов нейропластичности центральной нервной системы важную роль играют различные методы медицинской реабилитации. Наиболее эффективное стимулирование процессов нейропластичности достигается при использовании методов, основанных на БОС, в сочетании с компьютерными технологиями.
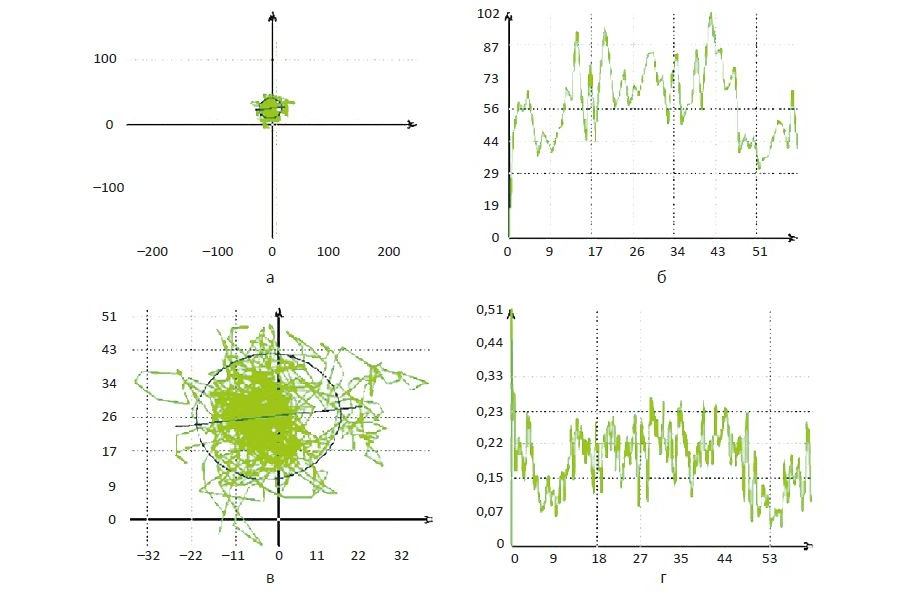
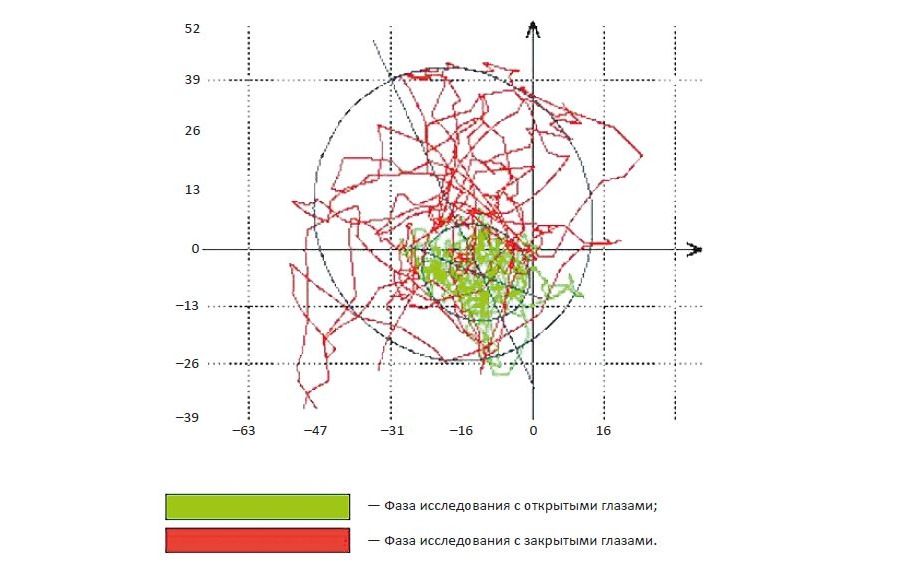
Например, стабилометрия на системе «ST-150» позволяет проводить качественный и количественный анализ целого ряда статических и кинетических параметров, таких как баланс равновесия, симметричность нагрузки и движения, способность к нагрузке, сила, координация, реакция, когнитивные функции (память, концентрация внимания и т. д.) (рис. 6). Широкий спектр возможностей позволяет разработать и применить для каждого пациента персонифицированную программу тренировок с возможностью ее коррекции в процессе занятий. Тренировочный режим подбирается индивидуально в зависимости от полученных данных предварительного тестирования, с учетом латерализации и выраженности двигательного дефекта, а также ряда иных параметров оценки повседневной жизненной активности пациента. Данные, полученные при стабилометрии, обрабатываются с помощью специальных программ, в том числе с определением коэффициента Ромберга (КР) — параметр, характеризующий взаимоотношение между зрительной и проприоцептивной системами. КР, выраженный в процентах, определяли отношением площади статокинезиограммы в положении «глаза открыты» к таковой в положении «глаза закрыты» (рис. 7). Средние нормативные значения КР составляют от 150 до 300%.
Процедуры двигательного праксиса. Эрготерапия. Процедуры по адаптации к условиям микро- и макросреды
Целью всех проводимых мероприятий физической реабилитации является уменьшение степени ограничения жизнедеятельности пациента, то есть скорейшее уменьшение зависимости от посторонней помощи, восстановление способности к самообслуживанию и самостоятельному передвижению, уменьшение нуждаемости в использовании дополнительных технических средств, восстановление бытовой и производственной трудоспособности. Поэтому в процессе физической реабилитации особое внимание уделяется восстановлению стереотипа (или выработке компенсаторных механизмов) выполнения рутинных двигательных действий.
Процедура по адаптации к условиям микросреды проводится индивидуально в первые дни пребывания пациента в санатории. Задача процедуры — подготовка пациента к выполнению самостоятельных действий бытового характера (самообслуживанию) в пределах палаты и отделения. Задачей процедуры по адаптации к условиям макросреды, является подготовка пациента к самостоятельной ориентировке и перемещению в пределах здания, улицы.
Процедуры двигательного праксиса проводятся индивидуально, преимущественно — в зале лечебной физкультуры; в палате, на территории отделения. В ходе процедур двигательного праксиса решаются следующие задачи:
— восстановление статического и динамического стереотипа;
— отработка устойчивости вертикальной позы и совершенствование ходьбы;
— обучение приемам самопомощи и самостраховки при выполнении действий бытового характера (или обучение соответствующим приемам родственников пациента);
— обучение правильному использованию дополнительных технических средств (ортезов, ходунков, тростей и т.д.);
— отработка приемов самообслуживания в доступных пациенту пределах.
Очевидно, что средства определяются исходя из индивидуально поставленных задач; как правило, происходит отработка техники присаживания, пересаживания, вставания, стойки с и без дополнительной опоры, ходьбы (в том числе с изменениями направления движения, по лестнице), одевания, выполнения гигиенических процедур.
Эрготерапевтические методики в реабилитации — это лечение физических или психических нарушений путем использования специфически выбранной деятельности, с помощью которой человек может достичь максимального уровня функционирования во всех аспектах жизни. Кроме того, существенной частью работы эрготерапевта является анализ нарушений повседневной деятельности (активности и участия), анализ факторов среды и их модификация с целью улучшения качества жизни пациента.
Занятия в эрготерапии — не просто вариант трудотерапии, это целенаправленная работа для поддержания жизни и достоинства, занятие любимым делом (хобби), учеба и отдых. Все эти виды деятельности одинаково важны для психического и физического здоровья человека, и все эти виды деятельности могут быть использованы для реабилитационных целей. Суть использования целенаправленной деятельности в эрготерапии заключается в следующем. Во-первых, в процессе выполнения привычных, осмысленных и актуальных действий пациент восстанавливает навыки самообслуживания, работы или иных необходимых ему занятий. Во-вторых, такая деятельность способствует восстановлению многих функций организма. Например, восстанавливая навыки приготовления пищи, пациент и восстановит необходимый в быту навык, и улучшит функции руки и кисти. В-третьих, в кабинете эрготерапии создана приближенная к домашней обстановка и погрузившись в выполнение привычных хозяйственных дел, пациент отвлекается от мыслей о болезни.
Эрготерапия — междисциплинарная методика с единой идеологией, в центре которой потребности пациента быть активным, функциональным, приспособленным и удовлетворенным жизнью, сочетающая в себе элементы многих необходимых для работы с пациентом дисциплин (лечебную физкультуру, психологические методики, педагогические методики, социальную работу). Цель эрготерапевта — помочь решить те проблемы деятельности, которые беспокоят пациента, мешают его приспособлению, выполнению нужной ему деятельности и комфортному проживанию в привычной среде. Эрготерапевт — специалист, который помогает пациенту быть максимально самостоятельным и возвращает его к привычному укладу жизни, несмотря на ограничения функционирования (двигательные, когнитивные и т.п.).
Эрготерапевт производит оценку потребностей пациента шкалами эрготерапевтической оценки. Наиболее используемая в эрготерапии Канадская шкала оценки выполнения деятельности (Canadian occupational performance measure, СОРМ) представляет собой полуструктурированное интервью, посредством которого сам пациент может определять проблемы повседневной деятельности и оценивать свой уровень функционирования (в рамках возможной коммуникации).
Таким образом, для достижения поставленных реабилитационных целей, эрготерапевт должен оценить деятельность (активность и участие) пациента, среду окружения, и после этого разработать план эрготерапевтического вмешательства, вовлекая пациента в терапевтическую деятельность, что будет способствовать восстановлению функций либо приведет к приспособлению к дисфункциям. Эрготерапевт адаптирует среду окружения, и в рамках своей задачи подбирает технические средства реабилитации для облегчения деятельности пациента. При такой постановке задач, пациент становиться активным участником процесса, а не просто получателем медицинских услуг, что приводит к повышению мотивации к реабилитации и в конечном итоге повышает эффективность реабилитации.
На процедурах эрготерапии происходит совершенствование восстановленных умений и дальнейшее восстановление функции мелкой моторики. Пациент выполняет постепенно усложняющиеся задания, имитирующие бытовые действия: завязывание шнурков, застегивание молний и пуговиц, использование столовых приборов, включение света, открывание и закрывание двери (в том числе на ключ), набор номера на телефоне, письмо, уборка, приготовление пищи и т. д. В ходе занятий также могут быть использованы элементы арттерапии (лепка, собирание конструкторов и мозаик, рисование).
Пациентам с незначительно выраженными двигательными нарушениями занятия назначаются с первых дней пребывания в санатории. Занятия проводятся инструктором по ЛФК в специально оборудованном зале ЛФК (кабинете эрготерапии). Целесообразно также проведение занятий по эрготерапии в здании (вне кабинета) и на местности.
К моменту выписки из санатория пациент должен самостоятельно перемещаться по территории санатория, быть адаптированным к самообслуживанию в пределах квартиры и улицы. Допускается наличие небольшого остаточного двигательного дефекта, не оказывающего существенного влияния на повседневную активность.
Терренкур
Занятия терренкуром назначаются больному с выраженными двигательными нарушениями начиная с 3-ей недели пребывания в санатории, если пациент функционально готов к выполнению нагрузок дозированной лечебной ходьбы на местности. Для данной категории пациентов рекомендуется легкий маршрут на дистанции до 500 м., оборудованный скамейками для отдыха каждые 50 м.; темп ходьбы — свободно, но не более 80 шагов/мин. Для пациентов без выраженных двигательных нарушений возможно раннее назначение занятий; рекомендован легкий или средний маршрут с дистанцией до 1500 м., темп ходьбы 80 — 100 шагов/мин. Занятия предпочтительно проводить в утреннее или вечернее время, не ранее 1 часа после приема пищи. Задачи занятий: активизация обмена веществ, нормализация деятельности сердечно-сосудистой, дыхательной, пищеварительной и нервной систем, улучшение психоэмоционального состояния.
Занятия проводятся на территории санатория под руководством инструктора по ЛФК малогрупповым способом для пациентов с выраженными двигательными нарушениями и групповым — для пациентов без двигательных нарушений. В вводной части занятия выполняется пульсометрия, дыхательные упражнения, лечебная ходьба в медленном темпе. В основной части занятия ходьба выполняется в рекомендованном темпе; на дистанции делаются остановки для отдыха, выполнения дыхательных упражнений и повторного измерения пульса. В заключительной части темп ходьбы уменьшается до медленного; по преодолению дистанции маршрута выполняются дыхательные упражнения, упражнения для расслабления, проводится измерение и регистрация ЧСС.
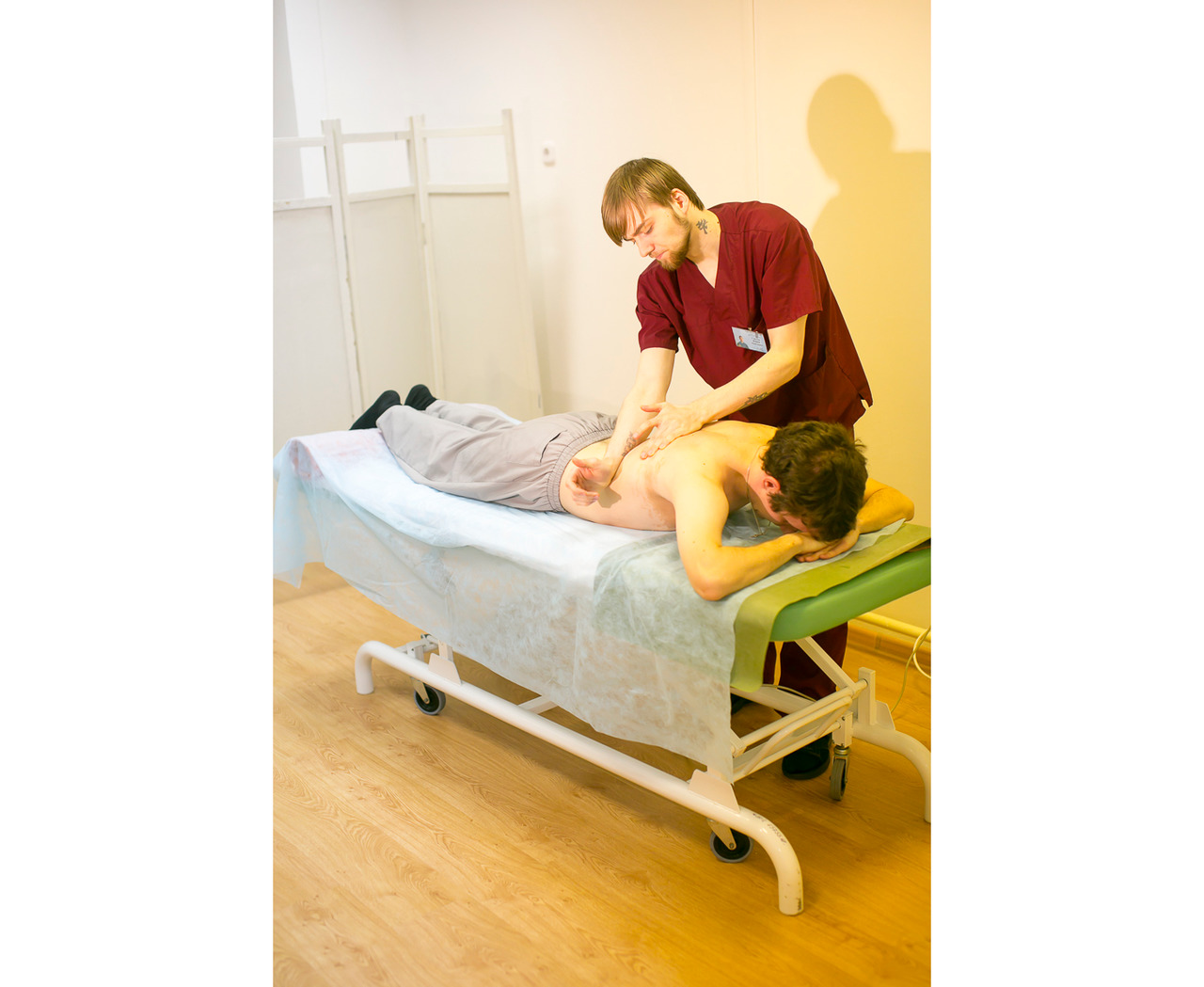
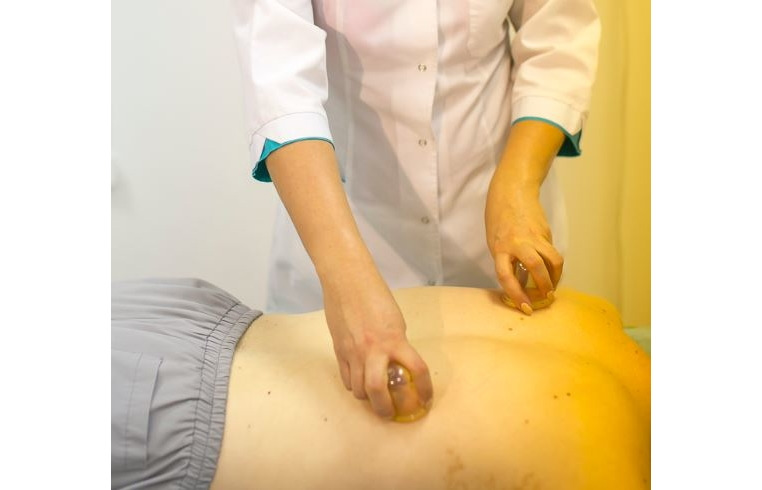
Массаж при заболеваниях нервной системы
В лечении больных данной категории могут применяться следующие виды массажа: классический ручной, сегментарный, периостальный, соединительнотканный, точечный, вакуумный (или баночный), аппаратный и др. (рис. 8, 9, 10).
По целевой установке назначается дренажный, расслабляющий или тонизирующий массаж.
Основными показаниями для назначения классического ручного массажа являются: нарушения трофики, лимфостаз, венозный стаз; гипотония и гипотрофия мышц; миогенные и соединительнотканные контрактуры; болевой синдром (подострый); спаечные и рубцовые процессы; гипокинезия.
Противопоказания:
— нерадикальное удаление опухоли, наличие метастазов, либо неуточнённые метастазы;
— острые инфекционные заболевания, лихорадочные состояния с температурой тела выше 380 С;
— кровотечения и склонность к ним;
— гнойные процессы любой локализации;
— тромбофлебит либо варикозная болезнь вен с венозной недостаточностью 2 и выше степени;
— активная форма туберкулёза;
— остеомиелит;
— болезни крови;
— аневризмы сердца, сосудов;
— аутоиммунные заболевания;
— аллергические реакции;
— повреждения кожи и мягких тканей в месте массажа, заболевания кожи грибковой и бактериальной этиологии;
— нестабильность артериального давления с выраженной гипертонией (выше 160/100 мм. рт. ст) или гипотонией (менее 90/60 мм. рт. ст.);
— пароксизмальные нарушения сердечного ритма;
— выраженный, некупируемый болевой синдром;
— высокая спастичность (4—5 баллов по шкале Ашворта).
Основными задачами массажа при заболеваниях центральной нервной системы являются: исправление реципрокных отношений мышц; снижение спастичности; повышение силы и тонуса паретичных мышц при вялых формах парезов; уменьшение ригидности, тугоподвижности суставов; улучшение кожной и мышечной трофики; уменьшение болевого синдрома.
Особенности использования массажа:
1. Массаж начинают с проработки крупных групп мышц спины, груди, живота по направлению тока лимфы, затем массаж проводится от проксимальных отделов конечностей и заканчивается тщательной проработкой мелких мышц кистей и стоп.
2. Сила, темп и продолжительность массажа зависят от формы пареза. При спастической форме проводятся легкие поверхностные воздействия. Следует иметь в виду, что вне зависимости от интенсивности массаж обладает стимулирующим действием, поэтому при выраженной спастике (4—5 баллов по шкале Ашворта) назначение массажа на спастичные группы мышц нецелесообразно. При вялой форме применяют глубокий и умеренно жесткий массаж. Цель-усиление трофики паретичных мышц и связок, механическое раздражение мышц и сухожильно-связочного аппарата суставов для усиления афферентной импульсации, При сухожильно-мышечных контрактурах, тугоподвижности и мышечной ригидности применимы глубокое разминание, ударные приемы и вибрация. Цель массажа — повышение эластичности тканей, подготовка их к выполнению редрессирующих упражнений и манипуляций.
3. Продолжительность ручного массажа должна быть не более 60 — 90 мин, аппаратных видов — до 25 мин.
4. При вялых параличах и парезах растиранию отводится 30 — 40% рабочего времени, разминанию — 50 — 60% (при спастических формах соотношение обратное). Остальные приемы занимают не более 10% времени.
5. Массаж следует проводить после тепловых процедур. Особенно важно придерживаться этого правила при синдроме мышечной спастичности.
6. Массаж следует проводить курсами. Перерывы между курсами 2 — 3 недели.
7. При вялых парезах, для того чтобы избежать утомления паретичных мышц, силу, темп и продолжительность процедур увеличивают постепенно. Еженедельно вводится дополнительный день отдыха.
8. В процессе массажа особое внимание должно быть уделено детальному воздействию на суставы и мышцы кисти (при верхних парезах), проработке мышц поясничной области и голеней.
Кинезиотерапия в нейрореабилитации
Лечение положением
Лечение положением является базовой методикой пассивной кинезиотерапии и используется, как в ранний, так и в поздний периоды реабилитации, при тяжелых двигательных дефицитах, вызванных различными заболеваниями и/или травмами. В нейрореабилитации о лечении положением, как правило принято говорить прежде всего в рамках решения реабилитационных задач у пациентов с ОНМК, черепно-мозговыми и позвоночно-спинномозговыми травмами, онконейрохирургической патологией и др.
При лечении положением создают кладку больного в постели так, чтобы мышцы, склонные к спастическим контрактурам были по возможности растянуты, а точки прикрепления их антагонистов сближены. Фиксация или укладка конечностей с целью профилактики или коррекции не должна быть продолжительной. Это связано с тем, что сближая на длительное время точки прикрепления мышц-антагонистов, можно вызвать чрезмерное повышение их тонуса. Поэтому положение конечности следует в течение дня менять. Длительность лечения положением устанавливают индивидуально, руководствуясь динамикой состояния и ощущениями пациента. К главным принципам лечения положением относится: максимально возможная симметричность — выравнивание ключевых точек, поддержка всех сегментов тела, бережное отношение к плечу паретичной руки, «золотое» правило: пациент лежит на любом боку, но не на спине.
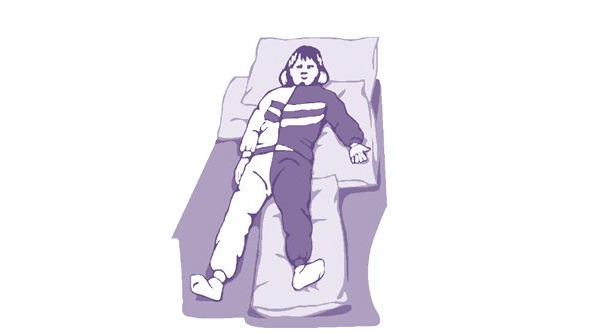
Положение лежа на спине имеет как положительные, так и отрицательные стороны (рис. 11). К положительным относятся: возможность хорошего обзора для ухаживающего; стабильное положение пациента; легко выполнять внутривенное капельное введение препаратов. Из отрицательных факторов положения на спине выделяют: недостаточную респираторную функцию; высокий риск аспирации слюной; возможное рефлекторное влияние; плохой обзор палаты (с точки зрения пациента); уплощение спины.
В случаях, когда мы вынуждены использовать позиционирование пациента в положении на спине следует убедиться в том, что: голова пациента находится по средней линии, туловище на пораженной стороне вытянуто, паретичное плечо поддержано подушкой (2–3 см. высотой), под больной ягодицей с пораженной стороны находится плоская подушка (1,5–2 см.), «больная» нога не развернута кнаружи, стопа ни во что не упирается. Кроме того в руку на ладонь паретичной конечности не следует ничего класть.
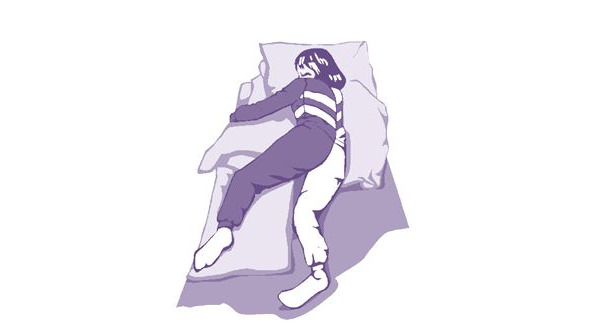
Положение лежа на здоровом боку позволяет сохранить хорошую респираторную функцию; устранить возможное влияние шейных тонических рефлексов; создать условия комфортные спине; снизить риск аспирации (рис. 12). Из отрицательных факторов такого положения следует отметить необходимость в дополнительной опоре под спину и пораженную руку, а также под «верхнюю» ногу, кроме того пациент находясь в таком положении оказывается как бы «придавленным» своей паретичной стороной.
В положении лежа на здоровой стороне голова пациента должна находится на одной линии с туловищем, пациент лежит полностью на боку, а не повернут на ¼ тело не изогнуто, пораженное плечо вынесено вперед, рука поддержана по всей длине, кисть «больной» руки находится в среднефизиологическом положении, не свисает с подушки, не следует ничего класть в «больную» руку и стопа ни во что не упирается.
Положение на «больном» боку дает возможность обеспечить пациенту хорошую респираторную функцию, минимизировать риск аспирации, улучшить тактильная стимуляция пораженной стороны; ликвидировать влияние тонических шейных рефлексов; создать комфортное положение спины; сохранить максимально возможную активность лежачего пациента (рис. 13).
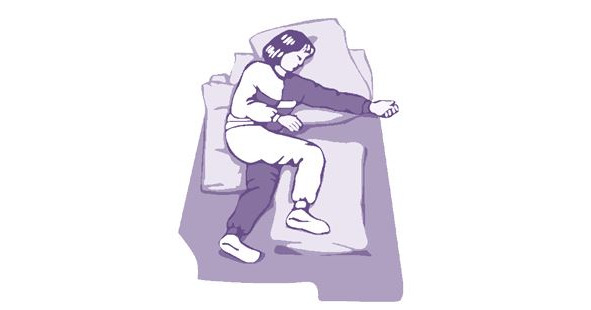
Из отрицательных факторов положения на «больном боку» можно выделить повышенный риск образования пролежней; необходимость тщательного укладывания с подушкой под спиной и под «верхней» ногой. При таком виде позиционирования важно соблюсти следующие условия: положение «больного» плеча с вынесением его вперед; «больная» нога выпрямлена в тазобедренном и чуть согнута в коленном суставе, не класть ничего в «больную» руку или на ладонь, «больная» стопа ни во что не упирается, голова находится на одной линии с туловищем.
Важным компонентом реабилитации в острейший и острый период церебрального инсульта является ранняя вертикализация пациента. Она может проводиться в активном и пассивном режимах и должна начинаться в первые 24–48 ч. от развития заболевания. К целям вертикализации относятся: профилактика утраты опорно-двигательных функций мышечной системы, не вовлеченной в патологический синдромокомплекс острого центрального пареза (плегии); профилактика развития синдрома несостоятельности системной гемодинамики; профилактика гнойно-воспалительных осложнений; профилактика тромбоэмболических осложнений; стимулирование мышечного тонуса паретичных конечностей и формирование опорной функции ноги; повышение переносимости физических нагрузок в период восстановительного лечения; повышение уровня сознания.
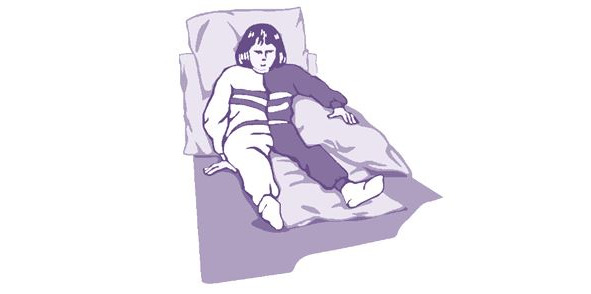
Пациентам, для которых процедура вертикализации в связи с тяжестью состояния является невозможной, необходимо при лечении положением использовать, в том числе укладку на спине с высоким изголовьем (Фаулерово положение) (рис. 14). Пациент с ишемическим инсультом может быть уложен на приподнятое изголовье (угол изголовья около 30°) с первых суток заболевания.
Такое положение для пациентов создает условия профилактики отека мозга, застойной пневмонии, а также позволяет постепенно адаптировать пациента к вертикальному положению, подготовив его к дальнейшему процессу расширения двигательного режима и избежав развития синдрома несостоятельности системной гемодинамики.
Для адекватной укладки пациента в Фаулеровом положении необходимо соблюсти следующие условия: пациент сидит в постели с высоким изголовьем ровно, масса тела пациента равномерно распределена на обе ягодицы, плечо выносится вперед и поддерживается подушкой, «больная» рука поддерживается под локоть подушкой, кисть не свисает, нет перекоса таза (при необходимости под ягодицу с пораженной стороны подкладывается плоская подушка 1,5–2 см. толщиной), «больная» нога не развернута кнаружи.
Полуортостатическая проба
Для решения о возможности и безопасности расширения двигательного режима у пациентов с ОНМК и перехода к дальнейшей вертикализации в отношении пациента рекомендовано использовать полуортостатическую пробу: активную и пассивную. Техника проведения активной полуортостатической пробы состоит в следующем: пациент из положения лежа на кровати, присаживается в кровати со спущенными ногами, проводится измерение АД и ЧСС. Присаживание не должно быть резким: желателен поворот на бок, спускание ног и поднятие туловища. Возможна минимальная помощь ассистента. Полученные результаты сравнивают с цифрам АД и ЧСС в покое. Проба считается адекватной, если один или оба показателя повысились относительно исходных параметров либо ЧСС и АД не изменились. Допустимый подъем АД систолического до +20 мм рт. ст., диастолического +10 мм рт. ст.; увеличение ЧСС до +30 в 1 мин. Проба считается неадекватной, если один или оба показателя понизились, относительно исходных параметров. Также проба считается неадекватной, если происходит повышение АД или ЧСС выше указанных значений. В случае получения адекватной реакции на пробу с полуортостазом, проводятся дальнейшие нагрузочные пробы. Если проба неадекватная — необходимо проводить мероприятия по повышению толерантности пациента к физической нагрузке.
Пассивная полуортостатическая проба проводится при невозможности выполнения вышеописанных проб из-за дефицита сознания или когнитивных нарушений. Техника проведения состоит в следующем: пациента из положения лежа на кровати, присаживают в кровати, не спуская ног, далее проводится измерение АД и ЧСС. Целесообразно выполнять присаживание двумя специалистами, стоящими по оба края кровати. Возможно присаживание с помощью функциональной кровати. Оценка результатов: полученные результаты сравнивают с цифрами АД и ЧСС в покое. Проба считается адекватной, если один или оба показателя повысились, относительно исходных параметров, либо ЧСС и АД не изменились. Проба считается неадекватной, если один или оба показателя понизились относительно исходных параметров либо произошло повышение АД или ЧСС выше указанных значений.
Вопросы вертикализации пациентов с ОНМК
Проведение пассивной вертикализации в качестве реабилитационной методики рекомендуется для пациентов, которые не могут самостоятельно вставать и удерживать себя в вертикальном положении вследствие тяжести общего состояния. Целью пассивной вертикализации является проведение ортостатической тренировки, поддержание адекватного вегетативного обеспечения двигательной активности, сохранение афферентации от суставных и мышечно-сухожильных рецепторов при замыкании суставов нижних конечностей и позвоночника, сохранение должного влияния на позно-тоническую и динамическую активность вестибулярных и постуральных рефлекторных реакций и автоматизмов, улучшение респираторной функции, сохранение рефлекторного механизма опорожнения кишечника и мочевого пузыря.
Проводится вертикализация с помощью поворотного стола-вертикализатора, который представляет собой горизонтальную платформу, переводящую пациента из горизонтального положения в вертикальное с помощью электрического мотора или гидравлического привода. При этом используется упор для стоп и мягкая фиксация пациента.
Основным требованием при проведении пассивной вертикализации является стабильность гемодинамики, так как при использовании стола–вертикализатора возможно снижение артериального давления даже у здоровых людей. Это связано с депонированием крови в нижних конечностях при пассивной вертикализации, а также отсутствием вовлечения в работу скелетных мышц, что происходит при активной вертикализации. У здоровых людей возможно снижение систолического артериального давления (САД) до 10 мм рт. ст., а диастолического артериального давления (ДАД) до 5 мм рт. ст.
Нельзя забывать, что истинная ортостатическая гипотензия может быть потенциально опасна, особенно для больных в острейшем периоде инсульта. Международным критерием допустимой ортостатической гипотензии является падение систолического артериального давления не более чем на 20 мм рт. ст., что может сопровождаться клиническими проявлениями ортостатической гипотензии в сочетании с признаками дисавтономии. При появлении ряда симптомов вертикализацию следует прекратить, даже при отсутствии значимого снижения артериального давления, к таким симптомам будут относиться:
1. Церебральная гипоперфузия: головокружение, нарушение зрения,
когнитивный дефицит, потеря сознания, падения.
2. Тахипноэ> 24 дыханий в минуту.
3. Тахикардия> 90 ударов в минуту.
4. Повышение потоотделения.
5. Снижение темпа диуреза.
Таким образом, новые технологии ранней активизации в первые сутки ишемического инсульта активно внедряются в нашей стране, качественно изменяя подходы к ведению больных и достоверно улучшая исходы заболевания, обусловливая снижение летальности и увеличение числа лиц с хорошим восстановлением нарушенных неврологических функций.
Показания и противопоказания к проведению пассивной вертикализации
Показания к пассивной вертикализации: острейший/острый период ОНМК или черепно-мозговой травмы (ЧМТ) с момента поступления пациента в отделение реанимации, палату/блок интенсивной терапии. Показания к пассивной вертикализации должны формулироваться с учетом тяжести состояния пациента при комплексном и критериальном подходе к его оценке.
Требования к состоянию пациента.
1. Гликемия> 4 ммоль/л.
2. САД от 90 мм рт. ст. <до 180 мм рт. ст. (без инотропной поддержки).
3. Аксилярная температура (Т) <37,5° C.
4. ЧСС в диапазоне от 60 до 110 уд./мин.
5. Частота дыхания от 10 до 30 уд./мин.
6. Отсутствие волемического и (или) нутритивного дефицита (гематокрит> 35, гемоглобин> 90 г/л, общий белок> 55 г/л).
7. Нормоксия (сатурация> 92%).
8. Неадекватная реакция на полуортостатическую пробу.
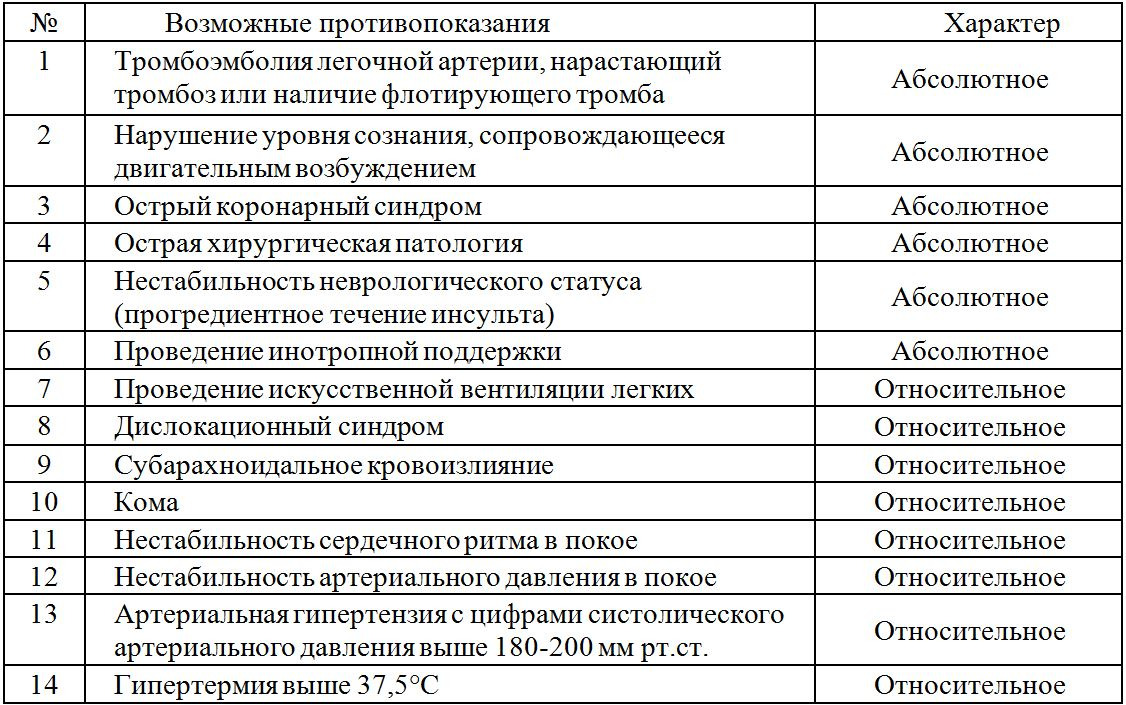
Все противопоказания к вертикализации разделены на абсолютные и относительные по степени обязательности их соблюдения (таб. 1). Во всех сомнительных случаях рекомендуется принимать решение о проведении процедуры пассивной вертикализации коллегиально, с привлечением реаниматолога, невролога, терапевта и врача ЛФК.
Протокол проведения пассивной вертикализации
Процедура пассивной вертикализации проводится врачом ЛФК/инструктором-методистом ЛФК отделения реанимации, совместно/под контролем с врачом-реаниматологом. При необходимости помощи при перемещении пациента на стол-вертикализатор и обратно участвует средний медицинский персонал. Вертикализация пациента проводится последовательно на угол 20–40–60–80°. Подъем пациента на больший угол нецелесообразен в связи с появлением чувства страха падения у большинства пациентов. На подготовительном этапе необходимо подробно информировать пациента о предстоящей процедуре. Особо обращается внимание пациента на обязательную необходимость информирования врача о возможных неприятных или необычных ощущениях во время процедуры вертикализации. Тщательно изучаются возможные противопоказания, решение о проведении пассивной вертикализации сообщается лечащему врачу.
Пациенту проводится измерение АД, ЧСС и сатурации крови. Пациент перемещается с кровати на вертикализатор при помощи скользящих простыней либо другим доступным методом. При перемещении соблюдаются правила безопасного трансфера пациента.
Особое внимание обращают на правильный упор стоп на специальной платформе. В связи с риском развития синкопальных состояний производится полноценная фиксация пациентов, даже находящихся в относительно удовлетворительном состоянии. Производится повторное измерение АД, ЧСС и сатурации крови.
Производится подъем пациента на угол 20° и последующее измерение АД, ЧСС и сатурации крови.
Интерпретация данных: 1) переход к следующему этапу вертикализации — подъему пациентана угол 40° осуществляется при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а ДАД — 5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента;2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД, ЧСС и сатурации крови при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно — процедура вертикализации продолжается проводится подъем пациента на угол 40°. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола-вертикализатора. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 10 мин, возможно увеличение угла наклона пациента до угла 40°. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается;
3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается обратно в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений, по достижении которых пациент перемещается на постель.
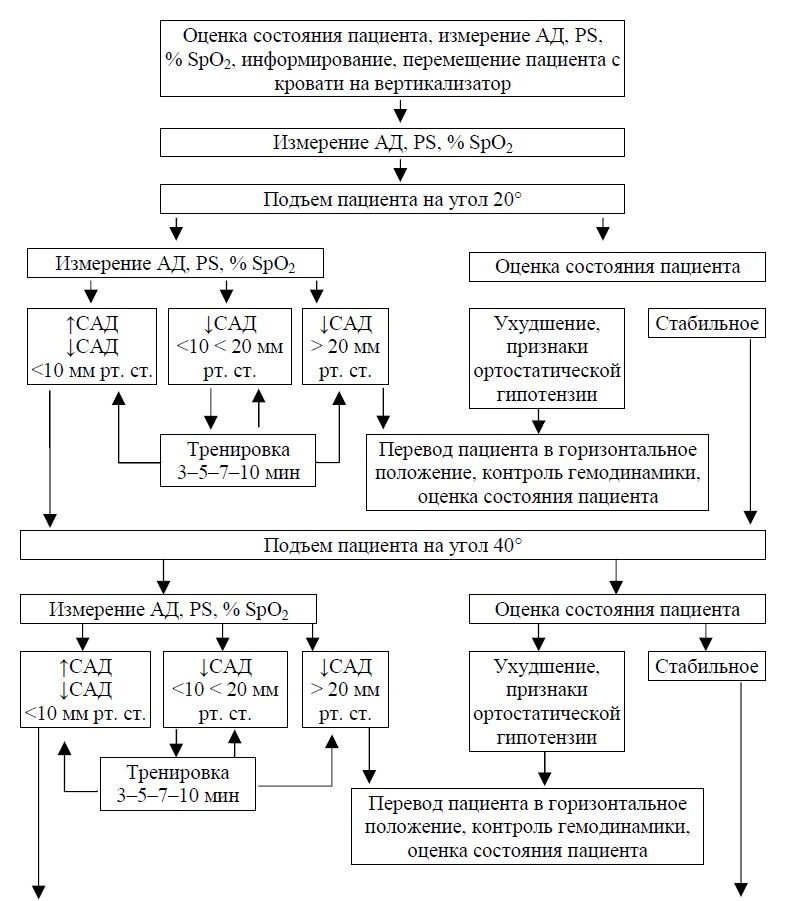
Перевод пациента из вертикального положения в 20° в вертикальное положение на 40° также сопровождается контролем АД, ЧСС и сатурации крови.
Интерпретация данных:
1) переход к следующему этапу вертикализации — подъему пациента на угол 60° осуществляется при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а ДАД — 5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента;
2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД и ЧСС при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно — процедура вертикализации продолжается проводится подъем пациента на угол 60°. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола-вертикализатора. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 10 мин, возможно увеличениеугла наклона пациента до угла 60°. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается;
3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений. После чего пациент перемещается на постель (рис. 15).
Перевод пациента из вертикального положения в 40° в вертикальное положение на 60°.
Производится подъем пациента на угол 60° и проводится измерение АД, ЧСС и сатурации крови. Интерпретация данных:
1) переход к следующему этапу вертикализации — подъему пациента на угол 80° осуществляется при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а ДАД — 5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента;
2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД, ЧСС и сатурации крови при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно — процедура вертикализации продолжается и проводится подъем пациента на угол 80°. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола- вертикализатора. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 10 мин, возможно увеличение угла наклона пациента до угла 80°. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается.
3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений. После чего пациент перемещается на постель.
Перевод пациента из вертикального положения в 60° в вертикальное положение на 80°
Производится подъем пациента на угол 80° и проводится измерение АД, ЧСС и сатурации крови. Интерпретация данных:
1) проводится экспозиция пациента в течении 10 минут при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а диастолического ДАД –5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента.
2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД, ЧСС и сатурации крови при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно проводится экспозиция пациента в течение 10 мин. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола-вертикализатора. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается.
3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений. После чего пациент перемещается на постель. Заключительный этап — контроль восстановления показателей АД и ЧСС сатурации крови пациента до исходных значений. Возможно, для более комфортного пребывания пациента, оставлять угол наклона стола-вертикализатора 5–10°(рис. 16).
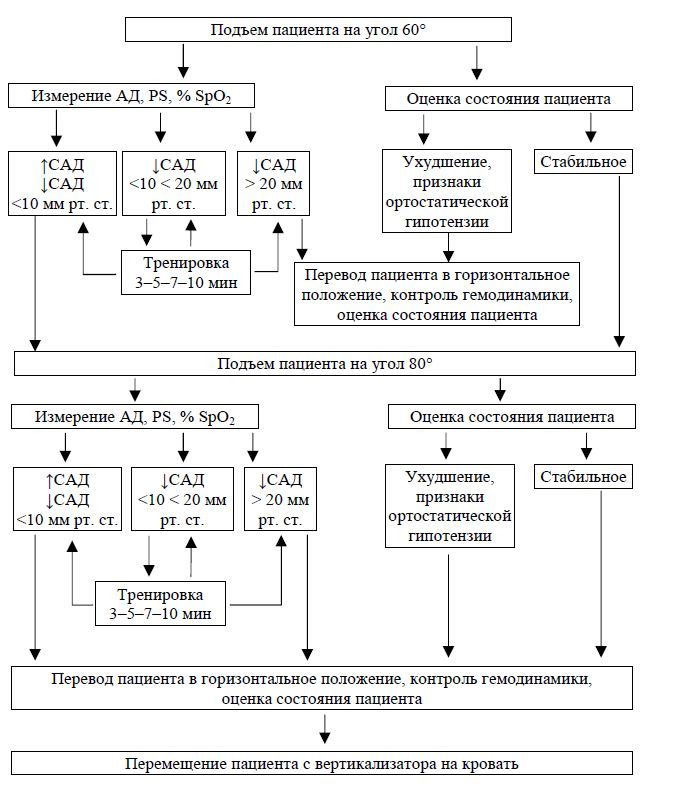
После восстановления всех параметров, пациент перемещается на постель, проводится контроль восстановления показателей АД и ЧСС, сатурации крови пациента до исходных значений. Повторная процедура вертикализации проводится на следующие сутки или через 48 ч. Целесообразно отграничить проведение пассивной вертикализации от других реабилитационных процедур интервалом отдыха не менее 60 мин. Количество процедур определяется индивидуально и, прежде всего, устойчивостью гемодинамики. Проведение пассивной вертикализации может быть продолжено в отделении ранней реабилитации. Завершается пассивная вертикализация у больных с церебральным инсультом при формировании адекватной реакции на активный полуортостаз. Результаты проведения пассивной вертикализации обязательно протоколируются (рис. 17).
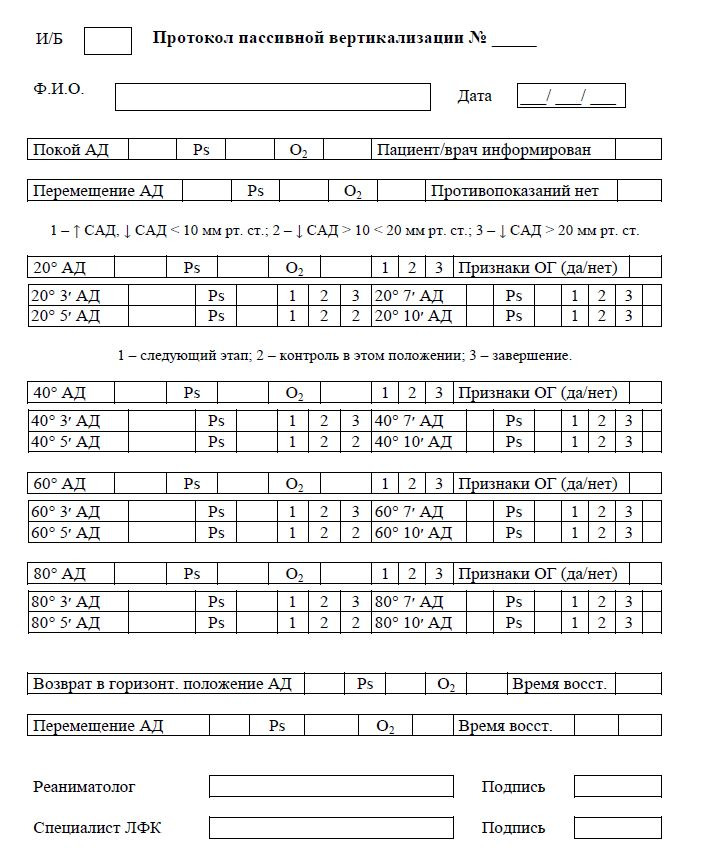
Общие принципы оценки неврологического дефицита у пациентов с острым нарушение мозгового кровообращения специалистами лечебной физкультуры
При составлении индивидуальной (персонифицированной) программы реабилитации в отношении пациента с ОНМК специалист лечебной физкультуры должен провести оценку дефицита развившегося вследствие заболевания и определить цели реабилитации. Для оценки неврологических нарушений рекомендовано использовать Международную классификацию функционирования (МКФ), согласно которой у пациента необходимо определить: нарушение структуры и/или функции тела (парез/паралич, спастика и т. п.), активность, то есть степень влияния нарушений на жизнь пациента, его функционирование, общую активность (повороты, присаживание, ходьба), участие в социальной жизни (возможность выполнение своей социальной и трудовой роли).
В зависимости от выраженности и характера тех или иных нарушений определяют цели реабилитации краткосрочные (дни–недели) и долгосрочные (недели–месяцы). При определении двигательного дефицита важное значение имеет грамотная оценка мышечного тонуса, что зачастую может вызывать серьезные затруднения. Например, спокойно сидя в кресле, пациент демонстрирует тонус близкий к нормальному или даже пониженный, при вставании ассоциативные реакции при усилии по поддержке динамического равновесия вызывают видимое повышение мышечного тонуса. Пациент может иметь низкий мышечный тонус в проксимальном отделе руки с развитием сублюксации (подвывиха) плеча в сочетании с повышенным тонусом в кисти вплоть до контрактуры.
Методы определения мышечного тонуса: визуальный, пальпаторный, по степени сопротивления пассивным движениям в сегменте. При наличие у пациента постинсультной спастичности применяют оценку по шкале Ashworth (таб. 2).

Лечебная физкультура при спастичности
При лечении спастичности важное значение имеет раннее начало занятий ЛФК. Во время занятий ЛФК в процесс вовлекаются компенсаторные механизмы для восстановления утраченных функций. Многократные повторения упражнений создают условия для новых рефлекторных связей.
При раннем проведении упражнений ЛФК у пациентов с мышечной спастичностью: улучшается работа сердечно-сосудистой системы, налаживается правильное дыхание, восстанавливается функция движения, снижается локально повышенный мышечный тонус и предупреждается развитие контрактур, укрепляются здоровые мышцы, улучшается эмоциональное состояние, происходит адаптация к социальному функционированию и, по возможности, как можно более ранний возврат к повседневным обязанностям.
Основные правила проведения лечебной гимнастики:
— в начале лечения применяют пассивные движения пораженными конечностями;
— переход от пассивных к активным движениям должен быть плавным;
— первыми выполняются упражнения для здоровой стороны тела;
— упражнения проделывают мягко, плавно, в медленном темпе, они не должны вызывать острых болей;
— начинают упражнения с проксимальных отделов, постепенно переходят к дистальным отделам;
— необходимо чередовать специальные упражнения с общеукрепляющими;
— занятия должны быть регулярными;
— упражнения следует повторять много раз, делать паузы для дыхания, следить за правильным и ритмичным дыханием;
— постепенно увеличивать физическую нагрузку;
— поддерживать позитивный эмоциональный фон во время занятий.
Методика лечебной гимнастики строится в зависимости от клинических данных и сроков, прошедших после острого заболевания и/или травмы, вызвавших появление спастичности. Обычно лечебную гимнастику назначают со 2–3-го дня с начала заболевания, после исчезновения явлений коматозного состояния. Противопоказанием служит тяжелое общее состояние с нарушением деятельности сердечно-сосудистой и дыхательной систем.
Методика применения ЛФК у пациентов с мышечной спастичностью различается в соответствии с тремя периодами восстановительного лечения:
Первый период — ранний восстановительный. Этот период длится до 2–х мес. В начале заболеваний вызывающих мышечную спастичность развивается вялый паралич, который через 1 — нед. сменяется спастическим, что приводит к формированию контрактур в сгибателях руки и разгибателях ноги.
В первые дни после острого заболевания и/или травмы применяют лечение положением, пассивные движения. Перед пассивными проводят активное упражнение на здоровой конечности, то есть пассивное движение предварительно «разучивается» на здоровой конечности.
Массаж для спастических мышц — легкий, применяют поверхностное поглаживание, для антагонистов — легкое растирание и разминание.
Второй период — поздний восстановительный. Начинается этот период с 2-го до 6 мес. после перенесенного инсульта.
Контрольные движения для оценки функции движения рук при центральных (спастических) парезах:
1. Поднимание параллельно прямых рук (ладонями вперед, пальцы разогнуты, большой палец отведен).
2. Отведение прямых рук с одновременной наружной ротацией и супинацией (ладони вверх, пальцы разогнуты, большой палец отведен).
3. Сгибание рук в локтевых суставах без отведения локтей от туловища с одновременной супинацией предплечья и кисти.
4. Разгибание рук в локтевых суставах с одновременной наружной ротацией и супинацией и удерживание их перед собой под прямым углом по отношению к туловищу (ладони вверх, пальцы разогнуты, большой палец отведен).
5. Вращение кистей в лучезапястном суставе.
6. Противопоставление большого пальца остальным.
7. Овладение необходимыми навыками (причесывание, поднесение предметов ко рту, застегивание пуговиц и т. д.).
Контрольные движения для оценки функции движения ног и мышц туловища.
1. Сгибание ноги со скольжением пятки по кушетке в положении лежа на спине (равномерное скольжение по кушетке пяткой с постепенным опусканием стопы до полного прикосновения подошвы к кушетке в момент предельного сгибания ноги в коленном суставе).
2. Поднимание прямых ног на 45–60° от кушетки (положение на спине, ступни параллельны, не касаются друг друга) — удержать ноги прямыми при некотором разведении, без колебаний (при большой тяжести поражения проверяют возможность поднимания одной ноги, при нарушении кровообращения не проверяют).
3. Поворот прямой ноги внутрь в положении лежа на спине, ноги на ширине плеч (свободный и полный поворот выпрямленной прямой ноги внутрь без одновременного ее приведения и сгибания при правильном положении стопы и пальцев).
4. «Изолированное» сгибание ноги в коленном суставе; лежа на животе — полное прямолинейное сгибание без одновременного поднимания таза; стоя — полное и свободное сгибание ноги в коленном суставе при разогнутом бедре с полным подошвенным сгибанием стопы.
5. «Изолированное» тыльное и подошвенное сгибание стопы (полное тыльное сгибание стопы при разогнутой ноге в положениях лежа на спине и стоя; полное подошвенное сгибание стопы при согнутой ноге в положении лежа на животе и стоя).
6. Качание голеней в положении сидя на высоком табурете (свободное и ритмичное раскачивание ног в коленных суставах одновременно и попеременно).
7. Ходьба по лестнице.
Постинсультные двигательные расстройства характеризуются (в большинстве случаев) нарушением как простых, элементарных, составляющих локомоции — сила, скорость, объем движений, так и более сложно организованных двигательных функций, например, «опора», «равновесие», «координация», которые объединены таким понятием, как «постуральная функция»; также одним из проявлений нарушений сложно организованных составляющих локомоции может быть и «pusher-синдром».
Pusher-синдром (от англ. push — толкать) — это синдром, который характеризуется изменением восприятия тела в отношении гравитации и который проявляется тем, что пациент при стоянии, ходьбе и даже сидя отталкивается непаретичными рукой и ногой, что не позволяет опираться на «здоровую» сторону и приводит к значительному ухудшению равновесия (рис. 18).

Развитие pusher-синдрома связывают с унилатеральным повреждением правого или левого заднелатерального таламуса и его связей или теменной доли. По некоторым данным, этот синдром встречается по данным различных авторов у 50% больных гемипарезом. При благоприятном исходе pusher-синдром регрессирует в течение 6 мес. По некоторым данным, pusher-синдром замедляет, но не ухудшает восстановление статолокомоторных функций. Было показано отсутствие тесной зависимости восстановления двигательных функций и регрессирования pusher-синдрома, однако при этом найдена связь данного синдрома с синдромом игнорирования.
Неглект или одностороннее пространственное игнорирование (англ. unilateral spatial neglect) — неврологический синдром, при котором больной с поражением мозга не реагирует на стимулы, предъявляемые в половине пространства, противоположной пораженной области. В ситуации развития неглекта пациент не может обнаружить стимул, ответить на него или сфокусировать на нём внимание. Неглект-синдром развивающийся у пациентов перенесших острое нарушение мозгового кровообращения может иметь несколько вариантов проявлений: репрезентативное игнорирование, моторное и сенсорное игнорирование. Каждый из вариантов неглекта требует при выборе реабилитационной программы добавления специальных комплексов упражнений направленных на коррекцию игнорирования. Среди таких реабилитационных мероприятий, как классические варианты активно-пассивной гимнастики, так и применение технологий биологической обратной связи, методов нейропсихологической поддержки, логопедической коррекции.
Репрезентативное игнорирование, связано с дефицитом памяти и репрезентации ранее полученной информации. Больной, страдающий этим видом пространственного игнорирования, игнорирует часть пространства, описывая его по памяти. Например, Bisiach and Luzzatti (1978 г.) попросили двух пациентов с поражением теменной коры описать по памяти площадь в Милане, на которой находились собор, магазины и дворцы. Пациенты представляли себя в одной из ориентаций по отношению к площади. Оказалось, что эти пациенты довольно точно описывали половину площади, но не могли описать вторую половину. Однако, после того, как их просили мысленно изменить своё положение, они вспоминали о игнорируемой перед этим половине площади, но начинали игнорировать ту, которую подробно описывали перед этим. Beschin и коллеги (1997 г.) описали пациента с поражением правой теменной доли, у которого не было явного дефицита зрительного восприятия (то есть, он мог описать, что он видит), но который не мог описать по памяти половину пространства.
Моторное игнорирование, выражающееся в дефиците инициации движений. Этот вид пространственного игнорирования связан не со сниженной способностью или полной неспособностью инициировать движение в сторону, противоположную поражению мозга, несмотря на то, что восприятие стимулов в этой половине пространства сохранено. Этот вид игнорирования может выражаться в неспособности инициировать движение руками, ногами, туловищем или глазами — в зависимости от пораженной зоны.
Сенсорное игнорирование, связанное с расстройством внимания. При этом виде пространственного игнорирования больной не может сфокусировать внимание на части пространства, противоположной поражению мозга. Как следствие, он либо совсем не ведает об объектах, находящихся в этой области пространства, либо имеет о них лишь смутное представление. Дефицит не связан с поражениями первичных сенсорных областей мозга, а связан с поражением зон, управляющих вниманием — как правило, правой гемисферы головного мозга.
ЛФК комплекс пассивных упражнений при двигательных нарушениях у постинсультных пациентов.
Исходное положение (И.п.): сидя, здоровая рука опущена. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой методист фиксирует локоть, кисть и пальцы в положении с отведенным I пальцем. Пассивное сгибание в плечевом суставе паретичной руки, возвращение в исходное положение. Движения выполняются выпрямленной рукой пациента. 10–12 повторений.
И. п.: сидя, здоровая рука опущена. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой методист фиксирует локоть, кисть и пальцы в положении с отведенным I пальцем. Пассивное отведение и приведение в плечевом суставе. Движения выполняются выпрямленной рукой пациента. 10–12 повторений.
И. п.: то же. Пассивная супинация и пронация в плечевом суставе паретичной руки. Движения выполняются выпрямленной рукой пациента. 10–12 повторений.
И. п.: сидя, здоровая рука опущена, методист одной рукой удерживает ладонь паретичной руки больного, другой фиксирует плечо. Пальцы и кисть паретичной руки в разогнутом положении. Пассивное сгибание и разгибание в локтевом суставе. 10–12 повторений.
И. п.: сидя за столом, предплечье паретичной руки лежит на столе, в среднем положении. Пассивное сгибание и разгибание во всех суставах II–V пальцев кисти. Движения выполняются изолированного в каждом суставе и совместно во II–V пальцах. 15–20 повторений.
И. п.: то же. Пассивное сгибание, разгибание, приведение, отведение, круговые движения I. 15–20 повторений.
И. п.: сидя на стуле лицом к столу, ноги на ширине плеч. Больную руку согнуть в локтевом суставе под прямым углом и положить на стол ладонью вниз (предплечье вдоль стола) с разогнутыми разведенными пальцами. Методист одной рукой прижимает кисть больного к столу, другой — поднимает вверх локоть паретичной руки, легко потряхивая.
И. п.: то же. Методист, сжав пальцы в кулак, растирает гребнем пальцев тыльную поверхность кисти больного от кончиков пальцев вверх.
И. п.: то же. Методист кистью одной руки обхватывает большой палец пациента, другой — все остальные и производит максимальное разгибание сложенных вместе четырех пальцев, одновременно отводит и разгибает большой палец пациента. В таком положении паретичная кисть удерживается в течение 1–2 мин., пока не наступит расслабление мышц.
И. п.: сидя на стуле лицом к столу, ноги на ширине плеч. Правой рукой методист фиксирует распрямленные пальцы паретичной кисти, а левой нажимает на кисть, придавливая ее к валику, одновременно отводя большой палец, и медленно, плавно производит с усилием разминание кисти.
И. п.: лежа на здоровом боку, сложить ладони, переплетая пальцы таким образом, чтобы I палец пораженной руки находился сверху I пальца здоровой.
Комплексная реабилитация больных с спастичностью верхней конечности.
Методист, стоя перед лицом больного, накладывает свою правую кисть вокруг плечевого сустава, фиксируя таким образом сустав. Локоть пораженной руки при согнутом предплечье он держит левой кистью с тем, чтобы осторожно, без боли, прижать головку плечевой кости к суставной впадине. Это исходная позиция, с установкой которой методист левой рукой производит медленно и плавно 5–10 движений небольшой амплитуды. После выполнения этих движений руку больного фиксируют косынкой (в и. п. сидя или стоя). В случае выраженного повышения мышечного тонуса — руку постепенно отводят от туловища (до горизонтального уровня) и методист производит описанные упражнения, фиксируя головку плеча в суставной впадине (задача: укрепление плечевого сустава).
И. п.: лежа на здоровом боку. Одной рукой методист удерживает локоть с согнутым предплечьем в положении пронации, ладонью другой руки удерживает кисть больного в разогнутом положении, а III пальцем отводит I палец в сторону. Приближая головку плеча к суставной впадине, как в предыдущем упражнении, поднимает руку больного вверх, отводит ее в сторону и назад (задача: отведение плеча вперед, вверх и в сторону).
И. п.: лежа на спине. Методист одной рукой держит локоть с наружной стороны, другой поддерживает кисть, но таким образом, что I палец накладывается на ее тыльную поверхность, а остальные — на ладонную поверхность; I палец пораженной руки нажатием кисти методиста отводится в сторону (задача: разгибание руки в локтевом суставе с отведением ее в сторону).
И. п.: лежа на спине. Супинацию и пронацию предплечья методист проводит с одновременным распрямлением пальцев и кисти одной рукой, а другой поддерживает руку больного за локоть.
И. п.: лежа на спине, сидя, стоя. Облегченное поднимание и опускание руки с помощью здоровой руки, шнура и блока (блоковый аппарат).
И. п.: лежа на спине, руки вдоль туловища, предплечья в среднем положении. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой фиксирует локоть. Пальцы и кисть в разогнутом положении с отведенным I пальцем. Пассивное сгибание в плечевом суставе паретичной руки, возвращение в и. п. 10–15 раз, темп медленный. Движения выполняются выпрямленной рукой больного по максимально возможной амплитуде. Дыхание произвольное.
И. п.: то же, пассивное отведение и приведение в плечевом суставе паретичной руки 10–15 раз.
И. п.: паретичная нога в корригированном положении, паретичная рука вдоль туловища. Активная супинация и пронация в плечевом суставе здоровой руки, 8–10 раз, темп средний, амплитуда полная.
И. п.: то же, паретичная рука выпрямлена, отведена от туловища на 15–20°. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой фиксирует локоть. Пальцы и кисть в разогнутом положении с отведенным I пальцем. Пассивное сгибание и разгибание в лучезапястном суставе паретичной руки, 10–15 раз, движения выполняются без перетягивания ослабленных мышечных групп.
И. п.: Лежа на спине. Паретичная выпрямленная рука отведена от туловища, кисть за краем кровати в среднем положении. Пальцы и кисти в разогнутом положении с отведенным I пальцем. Предплечье и кисть придерживаются руками методиста. Пассивное сгибание и разгибание в лучезапястном суставе паретичной руки. 10–15 раз. Движения выполняются без перетягивания ослабленных мышечных групп.
И. п.: то же, кисть на постели ладонью вниз, поддерживается рукой методиста, другая рука фиксирует паретичное предплечье. Пассивное отведение–приведение в лучезапястном суставе паретичной руки, 10–15 раз.
И. п.: лежа на спине. Паретичная нога в корригированном положении, паретичная рука вдоль туловища. Активное сгибание и разгибание во всех суставах пальцев кисти, 15–20 раз. Движения выполняются изолированно в каждом суставе и совместно во II, V пальцах, темп медленный, средний.
И. п.: то же. Пассивное сгибание, разгибание, отведение, приведение, противопоставление, круговые движения I пальца паретичной руки. 15–20 раз, темп медленный.
ЛФК комплекс активных упражнений (при умеренном парезе).
И. п.: Сидя на стуле, руки свободно опущены, ноги согнуты в коленных суставах под углом 90°. На вдохе — сведение лопаток, на выдохе — возврат, 4–6 раз. Дыхание с удлиненным выдохом.
И. п.: сидя за столом, методист фиксирует локтевой сустав, предплечье и кисть с разогнутым пальцами паретичной руки на большом мече, лежащем на столе. Активное отведение в плечевом суставе паретичной руки с помощью методиста (путем прокатывания мяча по столу). 6–8 повторений. Возвращение в и.п. осуществляется пассивно.
И. п.: сидя за столом, методист одной рукой фиксирует предплечье и разогнутую кисть паретичной руки на мяче, находящемся на столе, другой рукой плечо паретичной руки. Активное разгибание в локтевом суставе паретичной руки с помощью методиста (прокатывая мяч по столу). 6–8 повторений. Возвращение в и.п. осуществляется пассивно.
И. п.: сидя за столом, методист одной рукой фиксирует предплечье и разогнутую кисть паретичной руки на роликовой дорожке. Прокатывание кисти и предплечья по роликовой дорожке. 6–8 повторений. Возвращение в и.п. осуществляется пассивно.
И. п.: сидя за столом, больной кладет кисть пораженной руки на стол перед грудью, распрямляет ее ладонь и пальцы здоровой рукой, удерживает их в распрямленном состоянии и производит активные круговые движения локтем, оставляя кисть на поверхности стола. Во время движений локтя разгибание лучезапястного сустава достигает прямого угла.
И. п.: сидя, руки вдоль туловища. Поднимание рук вверх (вдох), опускание с подтягиванием колена поочередно к груди (выдох). По два раза для каждой ноги.
И. п.: сидя, руки к плечам. Круговые движения в плечевых суставах. По 10–12 раз в каждую сторону.
И. п.: стоя, ноги на ширине плеч, руки вверху. Опустить кисти, согнуть руки в плечевых суставах, уронить руки вдоль туловища, наклонить туловище. 3–4 раза (задача: добиться максимального расслабления мышц плечевого пояса).
И. п.: стоя, руки на поясе. Поднять плечи, опустить, соединить лопатки (локти назад), вернуться в и. п. 8–10 раз в каждую сторону.
И. п.: стоя, руки на поясе. Локти назад (вдох), с наклоном вперед и сведением плеч — выдох. 4–6 раз.
И. п.: стоя, ноги на ширине плеч, руки опущены. Руки через стороны поднять вверх (вдох), вернуться в и.п. (выдох). 4–6 раз.
И. п.: руки вдоль туловища, предплечье и кисть в среднем положении. Отведение приведение здоровой руки 10 раз, темп средний, амплитуда полная.
И. п.: лежа на спине, паретичная рука вдоль туловища, предплечье в среднем положении, ладонь методиста держит ладонь паретичной руки больного, другой фиксирует локоть, пальцы и кисть в разогнутом положении с отведенным I пальцем. Активное отведение в плечевом суставе паретичной руки с помощью методиста. 5–6 раз. Движения выполняются выпрямленной рукой. Возвращение в и. п. осуществляется пассивно.
И. п.: лежа на спине. Паретичная нога в корригированном положении, паретичная рука вдоль туловища. Активное разгибание предплечья здоровой руки, 8–10 раз, темп средний, амплитуда полная.
И. п.: лежа на спине. Плечо паретичной руки отведено, лежит на подушке, рука пассивно согнута в локтевом суставе под тупым углом, пальцы выпрямлены, I палец отведен. Активное разгибание предплечья паретичной руки с помощью методиста, 5–6 раз, темп медленный. Движения по максимально возможной амплитуде. Возвращение в и. п. осуществляется пассивно.
И. п.: сидя на краю постели, ноги согнуты под углом 90°– на полу, руки на коленях. Сгибание и разгибание здоровой руки в локтевом суставе. 8–12 раз. Полное дыхание. Упражнение выполнять без напряжения.
И. п.: то же, руки отведены от туловища на 60–90°, предплечья в среднем положении. Паретичная нога на валике под коленном высотой 20 см. Здоровую руку повернуть ладонью вверх — вдох, ладонью вниз — выдох. 4–6 раз. Дыхание не задерживать.
И. п.: лежа на спине. Руки в замке, поднять руки вверх вывернуть ладони на руку; вернуться в ИП 8–10 раз.
И. п.: то же. Локти в упоре на полу (кушетке) предплечье перпендикулярно полу: «бокс» поочередно выпрямляем руки вперед 10–12 раз каждой рукой.
И. п.: то же. Кисти к плечам поочередно (одновременно) отводить локти в сторону (вперед) 8–10 раз.
И. п.: то же. В руках гимнастическая палка руки внизу держать узким хватом сверху. Поднимать руки вверх и возвращаться в и. п. Локти прямые. 8–10 раз.
И. п.: то же. В руках гимнастическая палка руки внизу держать широким хватом сверху. Поднимать руки вверх и возвращаться в и. п. Локти прямые. 8–10 раз.
И. п.: то же. Руки вытянуты вперед, держим палку за середину узким хватом сверху. Закручиваем палку по и против часовой стрелки.
И. п.: то же. Руки вытянуты вперед, держим палку за середину широким хватом сверху. Закручиваем палку по и против часовой стрелки.
И. п.: то же. Локти в упоре на полу предплечье перпендикулярно полу в руках палка средним хватом сверху выпрямляем локти, вытягиваем руки вперед, вернуться в и. п. 8–10 раз.
И. п.: то же. Руки вытянуты вперед, держим палку средним хватом сверху, тянуться вперед то левым, то правым плечом. 10–12 раз.
И. п.: то же. Руки внизу держим палку средним хватом сгибать и разгибать предплечье по 10–12 раз разным хватом (сверху и снизу).
И. п.: то же. «Велосипед» вперед и назад держим палку средним хватом.
И. п.: то же. Руки в стороны ладони вверх, ноги прямые стопы шире плеч. Поочередно тянемся правой ладошкой к левой и наоборот.
И. п.: то же. Держим палку широким хватом «гребля» вперед и назад.
И. п.: то же. Руки вдоль туловища, повороты ладоней вверх и вниз
одновременно и попеременно.
И. п.: то же. Сжимать и разжимать кулаки одновременно и попеременно
И. п.: то же. Развести все пальцы и соединить, отводить поочередно каждый палец.
И. п.: то же. «Колечки» и «щелчки» каждым пальцем.
И. п.: то же. Руки вдоль туловища ладони вниз; поднимаем кисти одновременно и попеременно.
И. п.: то же. Руки вдоль туловища ладони вниз правую кисть кладем на левое плечо, поочередно каждой рукой.
И. п.: то же. Руки в замке за головой соединяем локти и разводим в стороны 10–14 раз.
И. п.: сидя. Прокручивание палки от себя (хват сверху), к себе (хват снизу).
И. п.: то же. «Пропеллер» — вращение палки, взяв ее за середину.
И. п.: то же. Взять палку вертикально: перехваты палки кистью, перебирая пальцами.
И. п.: то же. Катать палку по коленям ладонью и ребром ладони.
И. п.: то же. Одновременное вращение кистей и стоп.
И. п.: то же. Попеременно сгибать руки в локтевых суставах.
И. п.: то же. Отвести в сторону руку и ногу (одноименные и разноименные).
И. п.: то же. Кисти в замке на груди, выпрямить руки, ладони от себя.
И. п.: то же. Кисти в замке, велосипедное движение руками вперед–назад.
ЛФК комплекс упражнений, направленных на развитие мышечной силы (при грубом парезе).
И. п.: лежа на спине, рука согнута в локтевом суставе, предплечью придают вертикальное положение. Разогнуть (выпрямить кисть и пальцы так, чтобы они с предплечьем составляли 180o). Придерживая паретичную руку за предплечье, пациента просят удержать кисть и пальцы в этом разогнутом положении (задача: тренировка сгибателей предплечья в изометрическом режиме).
И. п.: лежа на спине, рука разогнута в локтевом суставе, предплечью придают вертикальное положение. Фиксируя плечо пациента, его просят удержать руку в поднятом положении. Для этого он должен напрячь разгибатели предплечья (задача: тренировка разгибателей предплечья в изометрическом режиме).
И. п.: лежа на здоровом боку, паретичную руку поднимают вверх и сгибают под углом 90°. Поддерживая предплечье, просят больного удерживать руку в таком положении (задача: тренировка отводящих мышц плеча в изометрическом режиме).
И. п.: сидя, паретичная рука поддерживается гамачком или помещается на мяч. Пациент в данном облегченном положении осуществляет отведение или приведение плеча, сгибание и разгибание предплечья, разгибание кисти.
ЛФК комплекс упражнений, направленных на развитие мышечной силы (при умеренно выраженном парезе).
И. п.: лежа на спине, в руках у пациента отягощение. Руки вдоль тела. Руки через стороны поднять вверх, через перед опустить вниз.
И. п.: то же. Руки в стороны и соединить перед грудью.
И. п.: то же. Одна рука вверху другая внизу. Одновременная смена рук.
И. п.: то же. Руки вытянуты вперед–вниз под углом 45°. «Ножницы» руками.
ЛФК комплекс упражнений на тренировку тонких движений в кисти
И. п.: сидя, пораженная рука лежит на поверхности стола: отведение I пальца в сторону, попеременное разведение пальцев, разгибание пальцев, постукивание пальцами о поверхность стола, разгибание ногтевых фаланг с разведением и приведением пальцев. Упражнения выполняют с помощью здоровой руки (под контролем зрения).
И. п.: то же. Разминание кисти пораженной руки на каталке. Правой рукой методист распрямляет пальцы кисти больного, левой нажимает на ее тыльную поверхность, придавливая ладонь к поверхности каталки, производит равномерное медленное прокатывание и тем самым разминает кисть. Для закрепления навыка выравнивания по прямой вертикальной линии плеча и предплечья в И. п. стоя у стола больной опирается на его поверхность ладонью пораженной руки, здоровой кистью он распрямляет пораженную кисть, отводит I и V пальцы в сторону, самостоятельно или с помощью разгибает руку в локтевом суставе.
И. п.: сидя за столом. Растереть ладонь о ладонь.
И. п.: то же. Сжать–разжать пальцы.
И. п.: то же. Собрать пальцы в щепотку, развести как можно шире.
И. п.: то же. Противопоставление большого пальца остальным.
И. п.: то же. Большим пальцем коснуться основания каждого.
И. п.: то же. Каждым пальцем коснуться основания большого.
И. п.: то же. Пофаланговое сгибание–разгибание пальцев (в каждом суставе).
И. п.: то же. Зажав нижний и сустав сгибание–разгибание верхнего сустава пальца.
И. п.: то же. «Игра на пианино».
И. п.: то же. Ладонь к ладони: с сопротивлением сгибание пальцев вправо–влево.
И. п.: то же. Ладонь к ладони: с сопротивлением собрать пальцы в щепотку и развести как можно шире.
И. п.: то же. Кисть на столе: поочередное поднимание каждого пальца, всех пальцев.
И. п.: то же. Кисть на столе: круговые движения каждым пальцем.
И. п.: то же. Пальцы в замок: выпрямить руки вперед, разворачивая пальцы наружу.
И. п.: то же. Пальцы в замок: круговые движения кистями.
И. п.: то же. Кисти на столе: поднять кисти, опустить одновременно и попеременно.
И. п.: то же. Пальцы в замок: выпрямление пальцев.
И. п.: то же. Кисти на столе: сгребание–разгребание.
И. п.: то же. Кисти на столе: развернут кисти ладонями кверху, большим пальцем коснуться поверхности стола.
И. п.: то же. Кисть на краю стола: поднять–опустить кисть, круговые движения.
И. п.: то же. Противопоставлять большой палец правой и левой кисти всем другим левой и правой кисти и перебирать пальцами с максимальной скоростью.
И. п.: то же, с использованием резиновых, поролоновых и колючих мячей, различного диаметра. Катать мяч по столу.
И. п.: то же, с использованием резиновых, поролоновых и колючих мячей, различного диаметра. Катать мяч между ладонями.
И. п.: то же, с использованием резиновых, поролоновых и колючих мячей, различного диаметра. Разжимать мяч.
И. п.: сидя на стуле. Сжимать–разжимать кисти в кулак (вместе, попеременно).
И. п.: то же. Ладони вверх–вниз (вместе, попеременно).
И. п.: то же. Кулак–ребро–ладонь.
И. п.: то же. Упражнения для пальцев кисти: «щелчки, щепотка, колечки», противопоставление пальцев.
И. п.: сидя, в руках у пациента мячик–ежик. Катать между ладонями: прямо, по кругу.
И. п.: то же. Катать одной рукой по колену.
И. п.: то же. Передавать мяч из одной руки в другую (переложить, перебрасывать).
И. п.: то же. Перебирать пальцами вперед–назад.
И. п.: то же. Руки опущены, передать мяч над головой.
И. п.: то же. Передавать мяч за спиной и перед собой.
И. п.: то же. Передавать мяч под коленом.
Кинезиотерапевтические комплексы
Упражнения ЛФК представляют собой довольно унифицированные эргономичные кинезиотерапевтические модули в основе которых, так или иначе лежит отдельно программируемое движение, либо их комбинация. Унификация — одно из ключевых достоинств лечебно-физкультурных и оздоровительных упражнений. Те или иные виды упражнений могут применяться с одинаковым успехом у пациентов с различной патологией, но при этом со схожим функциональным дефицитом. Задача специалиста лечебной физкультуры из широкого спектра кинезиотерапевтических модулей выбрать для пациента именно те упражнения, которые окажутся наиболее эффективны и безопасны на данном конкретном этапе реабилитации, с учетом наличия у пациента той или иной основной и сопутствующей патологии. Таким образом, несмотря на схожесть различных вариантов упражнений, подход к каждому пациенту должен быть строго персонифицирован. Далее в главе будут рассмотрены отельные варианты упражнений.
Упражнения разминки:
1. Упражнения на глубокое дыхание:
— Исходное положение сидя. Положить руки на живот, сделать медленный глубокий вдох через нос, затем медленно, считая до 5, выдыхать воздух через рот, как при задувании свечи. Повторить 10 раз;
— Исходное положение стоя. Подойти к стенке, встать так, чтобы всей спиной и поясницей чувствовать стенку или другую вертикальную поверхность: шкаф, дверь и т. д. Поднять руки вверх и, касаясь ими стены, сделать глубокий вдох; при выдохе опустить руки вниз и перекрещивать их перед грудью и животом так, чтобы кисть правой руки взялась за локоть левой руки и наоборот. Повторить 10 раз.
2. Упражнения для мышц шеи и надплечья:
— Повороты головы в стороны. В положении сидя или стоя медленно поворачивайте голову из стороны в сторону, стараясь при поворотах смотреть за плечо. Повернув голову, удерживайте её в таком положении, считая до 5 (рис. 19). Вы должны почувствовать легкое напряжение мышц шеи. Повторите 10 раз;
— Наклоны головы вперед и назад. В положении сидя или стоя. Разогнуть шею и выдвинуть подбородок вперед (рис. 20). Затем вернитесь в исходное положение. Повторите 10 раз;
— Наклоны головы в стороны. В положении сидя. Медленно наклоняйте голову в стороны, поочередно к каждому плечу. Во время наклонов старайтесь не поворачивать голову, смотрите вперед (рис. 21). При каждом наклоне Вы должны почувствовать легкое напряжение («растяжение») мышц шеи. Выполняйте по 10 наклонов в каждую сторону;
— Опустить голову и коснуться подбородком груди, вернуть голову в исходное положение. Повторите 10 раз. После этого медленно откиньте голову назад (если Вы выполняете это движение стоя, лучше подстраховаться, удерживаясь за крепкий неподвижный предмет или скобу на стене). Откинув голову назад, постарайтесь расслабить мышцы шеи и «почувствовать это положение». Оно должно противодействовать фиксированному положению шеи в позе сгибания;
— Поворачивайте голову, шею и туловище сначала в одну, а потом в другую сторону, как можно больше. Вы должны почувствовать легкое напряжение мышц туловища. Повторите 10 раз;
— В исходном положении сидя или стоя производите круговые движения плечами (плечо движется вверх, назад, вниз и вперед). Выполняйте вместе или поочередно каждым плечом по 5 раз. Затем повторите круговые движения в противоположную сторону (вниз, вперед, вверх, назад).
3. Упражнение с участием верхних конечностей:
— Исходное положение стоя или сидя. Руки выпрямлены вперед перед собой, соприкасаясь ладонями; развести руки в стороны, сделать вдох (рис. 22). Возвратиться в и. п., сделать выдох. Повторить 15–20 раз;
— В исходном положении стоя или сидя (рис. 23), руки согнуты в локтях, кисти приведены к плечам, произвести поочередно вращение руками вперед и назад. Выполнять в течение 2–5 мин;
— В исходном положении сидя или стоя соедините руки, сложив ладони друг с другом. Напрягите руки таким образом, чтобы ладони упирались друг в друга. Просчитайте до «20». Потом расслабьте руки, «бросьте» их вниз. Повторите 5—10 раз;
— В исходном положении сидя или стоя согните руки в локтях и отведите локти назад, приблизив друг к другу лопатки. Удерживайте их в таком положении, считая до «5».
4. Упражнения с гимнастической палкой:
— В исходном положении стоя или сидя (рис. 24), руки слегка согнуты в локтях, подняты вверх над головой, в руках гимнастическая палка длиной 90–100 см; гимнастическая палка опускается за спину, выполняются наклоны головы поочередно в стороны с задержкой в положении на 10–15 с. Вся комбинации повторяется 5–10 раз;
— В исходном положении стоя или сидя (рис. 25), выпрямленные руки опущены вниз и слегка вперед, в руках гимнастическая палка длиной 90–100 см; руки поднять вверх над головой, слегка согнув в локтях; гимнастическая палка опускается за спину; каждое упражнение выполняется с задержкой в положении на 10–15 с. Вся комбинации повторяется 5–10 раз;
— Исходное положение стоя или сидя (рис. 26), в руках гимнастическая палка длиной 90–100 см. Гимнастическая палка опускается за спину, выполняются повороты головы поочередно в стороны с задержкой в положении на 10–15 с. Вся комбинации повторяется 5–10 раз;
— Исходное положение стоя или сидя (рис. 27), руки согнуты в локтях и заведены за спину (левая руку сверху, правая снизу), в руках гимнастическая палка длиной 90–100 см; гимнастическая палка поочередно поднимается вверх и опускается вниз с задержкой в положении на 10–15 с. Вся комбинации повторяется 5–10 раз с изменением положения рук (левая рука сверху, правая снизу/правая рука сверху, левая снизу).
— В положении сидя или стоя возьмите обеими руками деревянную палку (трость) длиной около 1 метра и поднимите до уровня груди. Затем попробуйте поднять палку над головой. Далее опустите руки до уровня груди и затем опустите руки на колени. Повторите 10 раз.
— В положении сидя. Держа гимнастическую палку обеими руками на уровне груди, выполняйте круговые обороты («рисуя перед собой круг»), плавно сгибая и выпрямляя руки в локтях. Повторите 10 раз в каждую сторону.
— В положении сидя, держа палку обеими руками на уровне груди, двигайте палкой то одной, то другой рукой, имитируя движения веслом байдарке. Повторите 10 раз.
— В положении сидя, держите палку руками горизонтально на уровне бедер. Поднимите правый конец палки вверх в направлении правого плеча, при этом левая рука остается неподвижной, а палка располагается диагонально по отношению к телу. Опустите палку в исходное положение, теперь выполните упражнение, поднимая левый конец палки левой рукой. Повторите по 5 раз в каждую сторону.
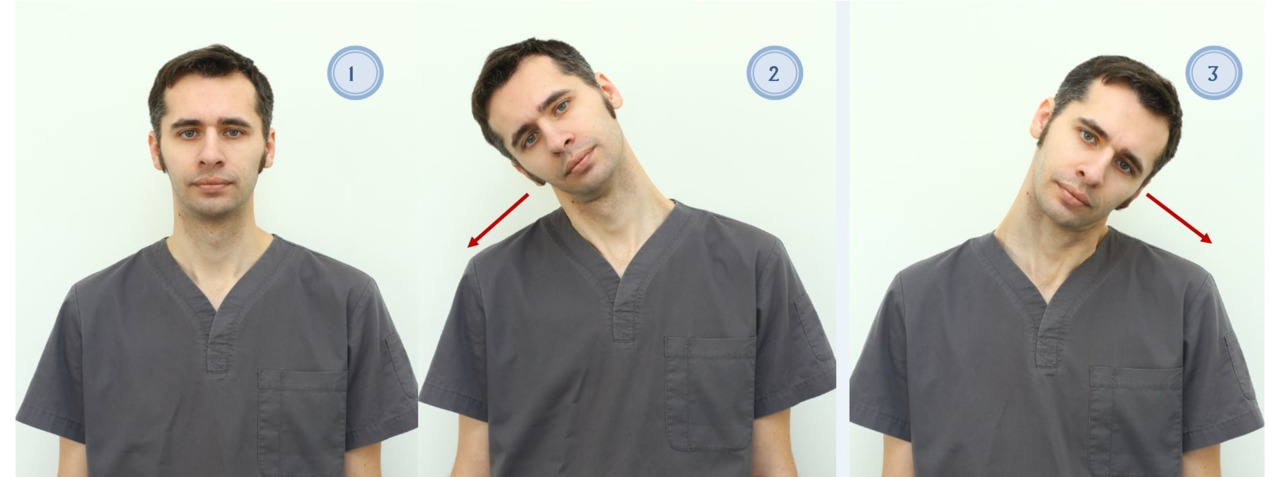
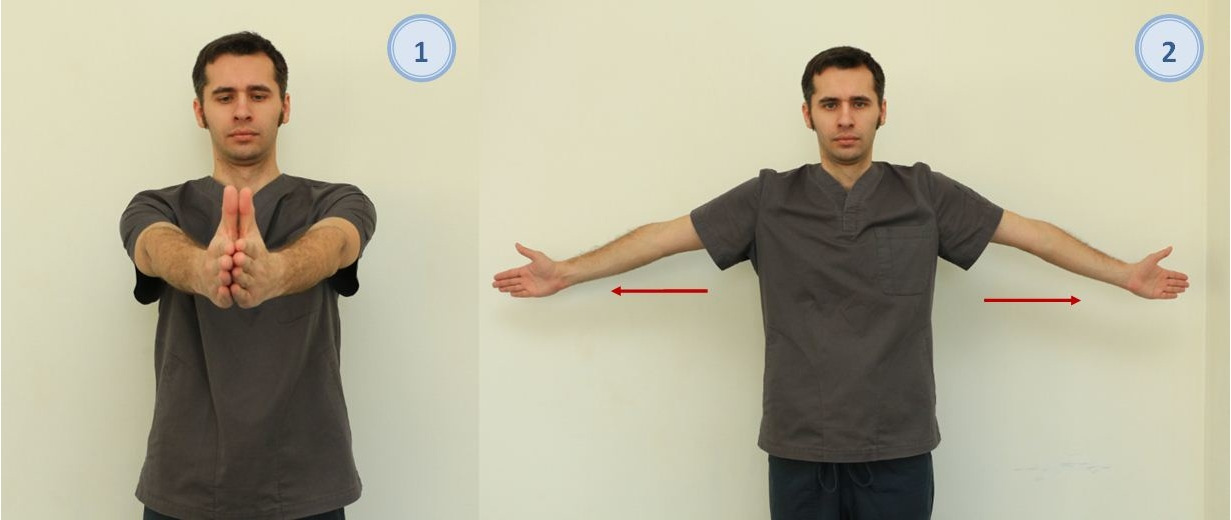

Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.
