
Бесплатный фрагмент - Индексная оценка восстановленных зубов и реставраций
Руководство для врачей
Об авторе

Доктор Флейшер Григорий Михайлович — псевд. Гершон Флейшер (Dr Grigori Fleicher, pseudonym Dr. Gershon Fleicher) родился 11 января 1970 году в Перми; лето 1977—78 гг. — школа юнг Краснознаменный Черноморский Флот СССР (г. Одесса) — в 1980 г. награждён именной настольной медалью и кортиком-ручкой; 1987 г. — окончил школу №77 с углубленным изучением английского языка, г. Пермь; 1993 г. — окончил стоматологический факультет Пермского государственного медицинского института, г Пермь; 1995—96 гг. — член Международной Ассоциации Молодых Стоматологов (Young Dentists Worldwide, YDW); 1995—96 гг. — член Международной Ассоциации Стоматологов (FDI World Dental Federation); с 1997 г. по н.в. — действительный член Международной Академии Пародонтологии (International Academy of Periodontology, IAP, New-York); с 1997 г. по н.в. — член Стоматологической Ассоциации России (СтАР); 2017 г. — Диплом за вклад в современную поэзию (Интернациональный Союз писателей.
В 2001 году была совместно написана и опубликована работа с проф. Г. А. Пашинян (г. Москва). Д-р Г. М. Флейшер является учеником профессоров А. В. Алимского и Г. В. Банченко (ФГБУ «ЦНИИС и ЧЛХ» МЗ РФ, г. Москва). Совместно были написаны и опубликованы в различных медицинских изданиях работы, посвященных изучению заболеваний слизистой оболочки полости рта, гальванозу, гигиенистам стоматологическим и детской стоматологии.
Впервые в России с 1999 по 2010 гг на базе Стоматологического центра КМСЧ ОАО НЛМК Д-р Г. М. Флейшер на общественных началах организовал кабинет профилактики стоматологических заболеваний, в котором находилась Выставка средств гигиены полости рта. Целью создания кабинета была пропаганда и программа обучения правильной чистке зубов, языка, выполнение гигиенических манипуляций, выбор необходимой зубной пасты, щетки, ополаскивателя и т. д., обучение пациентов рациональному использованию средств и методов ухода за зубами, пропаганда здорового образа жизни и т. п. Также на базе кабинета проходили обучение и стажировку студенты (гигиенисты стоматологические) Липецкого медицинского колледжа. Д-р Г. М. Флейшер проводил тематические уроки среди школьников в школах г. Липецка, выступал на Липецком радио, телевидении. Область научных интересов: судебная медицина, стоматология (история, развитие, организация, управление стоматологии, пародонтология, детская стоматология, ортопедическая стоматология, имплантология, ортодонтия).
Двукратный рекордсмен Мировой Книги Рекордов Гиннесс, писатель, поэт, автор и соавтор более 150 научных публикаций, в том числе 26 книги. Дети: дочь — Кристина (19.04.1994).
С 1993 г. по н.в. проживает в Липецке и работал врачом-стоматологом (а также — врачом-судебно-медицинским экспертом-стоматологом в Липецком областном бюро судебно-медицинской экспертизы, преподавателем — учебный центр КМСЧ ОАО НЛМК, Липецкий медицинский колледж).
Липецкий стоматолог Г. М. Флейшер — Двукратный рекордсмен Мировой Книги Рекордов Гиннесса. В 2008 г он попал на страницы всемирно известного издания как обладатель самой большой в мире коллекции зубных щеток. Коллекция насчитывала тогда 1320 различных единиц. Коллекция насчитывала — более 3000 единиц. Сейчас она значительно выросла. Помимо зубных щеток в коллекции а Г. М. Флейшер — зубные пасты, спреи, ополаскиватели, зубочистки и другие средства гигиены полости рта, всего — свыше 4500 экземпляров. Благодаря своей коллекции Г. М. Флейшер является также лауреатом Ассоциации «Русские рекорды» в номинации «Рекорды коллекционирования». Коллекция пополняется собственными приобретениями Г. М. Флейшер и подарками друзей. С 2014 г публикует свои книги в Германии, с 2017 г — в России.
Введение
Вопросы экспертизы качества проведенного лечения зубов были всегда в центре внимания отечественного здравоохранения. Улучшение качества медицинской помощи, по мнению экспертов ВОЗ, возможно только тогда, когда профессиональные работники здравоохранения возьмут на себя эту ответственность, и будут выработаны показатели, позволяющие проводить качественную оценку результатов оказания медицинской помощи.
При этом изменяются подходы к экспертизе качества но следующим направлениям: наблюдается переход от измерения компетенции врачей к измерению результатов и исходов лечения населения: уменьшается организационная изоляция обеспечения качества и прилагается больше усилий по интеграции его в повседневную работу на всех уровнях оказания медицинской помощи.
При восстановлении зубов эстетика из классического поиска прекрасного переходит в искусство подражания — способность точно имитировать естественные зубные ткани, т.е. копировать природу, повторяя форму, рельеф и цвет исходного образца.
Задачей врача-стоматолога является создание идеальной копии оригинала с незначительной коррекцией природных данных зубов пациента, а не замена на пусть и более красивый, но стандартный шаблон.
Успех восстановления твердых тканей зубов напрямую зависит от того, насколько они точно повторяют свойства естественных тканей и насколько они прочно и незаметно соединяются с зубными структурами. Единственным ориентиром и критерием истины могут быть только сохранившиеся соседние зубы и субъективная оценка самим пациентом степени соответствия восстановленного зуба сохранившимся оригиналам.
Внешний вид восстановленного зуба и всего лица в целом должны гармонично сочетаться друг с другом и подчеркивать индивидуальность пациента. Естественный внешний вид восстановленного зуба, не отличающегося от натурального интактного зуба, и полное восстановление его функции — это наивысшая награда за все усилия врача-стоматолога по обеспечению ее интеграции, путь к которой лежит через наблюдение, восприятие, понимание и воспроизведение.
Оценка восстановленных зубов является очень субъективной поскольку одни и те же результаты могут совершенно по-разному восприниматься врачом-стоматологом и пациентом.
Будет нелишним и врачу, и пациенту после завершения восстановления зубов оглянуться назад на совместно пройденный путь и оценить его, сравнивая результат с исходной клинической ситуацией, зафиксированной на фотографии или компьютере. После этого врач-стоматолог «передает» изготовленную им конструкцию (пломбу, реставрацию) пациенту, которая психологически становится его собственностью.
С этого момента прерогатива оценить качество конструкции переходит к ее пользователю, т.е. к самому пациенту, и эта оценка может быть субъективной только по форме, но объективной по сути.
Восприятие пациентом качества конструкции основано на его индивидуальном чувственном восприятии, на собственных представлениях о природе прекрасного и безобразного. Зрительное восприятие реставрационной конструкции является решающим в оценке ее качеств.
Врач-стоматолог может выполнить с профессиональной точки зрения достаточно качественное восстановление зубов с учетом имеющихся у него возможностей, однако пациент при этом может остаться недовольным.
Между тем восстановление твердых тканей зубов можно считать полностью успешным лишь в том случае, если его результаты соответствуют всем современным требованиям, а также индивидуальным запросам и ожиданиям всех заинтересованных сторон. Это означает, что характеристики восстановленных твердых тканей зубов должны обеспечивать одновременно анатомическую, функциональную, эстетическую и полную психологическую реабилитацию пациента.
Если восстановление твердых тканей зубов не дало желаемого результата, то это может быть связано либо с неэффективностью одного из ее этапов, либо с неспособностью пациента адаптироваться к новым условиям в полости рта. В такой ситуации необходимо тщательно проанализировать все этапы восстановления зуба и определить причину неудачи.
1. Уровень стоматологической помощи (УСП)
Уровень стоматологической помощи (УСП) является групповым индексом для массовых стоматологических обследований.
Для определения:
— Группы не менее 20 человек по возрастам;
— Регистрация индекса КПУ;
— Визуальный осмотр;
— Инструментальный осмотр (зонд, зеркало).
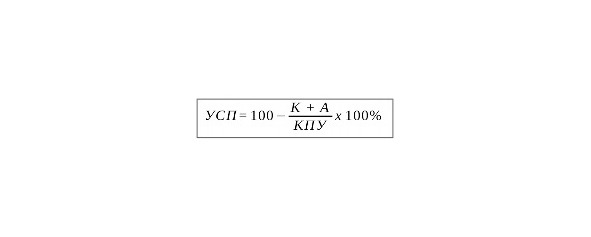
К — среднее количество нелеченных кариозных поражений, включая кариес пломбированного зуба;
А — среднее количество удаленных зубов, не восстановленных протезами;
КПУ — средняя интенсивность кариеса зубов обследованной группы лиц.
Значения индекса УСП:

2. Способ оценки адаптивности и качества стоматологического лечения
Способ оценки адаптивности и качества стоматологического лечения может быть использован при диагностике стоматологического статуса, определении тактики и качества лечения стоматологических больных.
На каждом этапе лечения осуществляют осмотр параметров зубочелюстной системы, проведение компьютерной стабилометрии.
Влияние параметров зубочелюстной системы на постуральную систему оценивают по показателю качества функции равновесия (КФР) и, или площади эллипса статокинезиграммы. Для оценки влияния параметров зубочелюстной системы на постуральную систему проводят пробу с закрытыми глазами на мягком коврике, которую принимают за исходное положение для сравнения с дополнительными стоматологическими пробами, а дополнительные стоматологические пробы включают в себя пробу в положении центральной окклюзии, пробу с передней окклюзией, пробу положения с максимально широко открытым ртом, пробу с двусторонним разобщением прикуса, пробу правостороннего разобщения прикуса, пробу левостороннего разобщения прикуса. Способ позволяет осуществить назначение индивидуального объема лечения и на основании этого прогнозировать итоговый эффект лечения, а также выделить среди стоматологических больных лиц с высоким напряжением регуляторных систем, повышенным риском срыва адаптации и последующим отсутствием эффекта от стоматологического лечения.
Стабилометрическое исследование проводят в пять этапов, при этом первый этап проводят до лечения и определяют как исходное состояние зубочелюстной системы, второй этап проводят в день сдачи протезов (у пациентов с полным отсутствием зубов), в день начала ношения каппы или накусочной пластинки у больных с дисфункцией височно-нижнечелюстного сустава (ВНЧС) и зубоальвеолярными деформациями, третий и четвертый этапы проводят через 1 и 2 недели соответственно после начала ношения протезов, каппы или накусочной. пластинки, пятый этап проводят через 3 месяца ношения протезов, каппы или накусочной пластинки.
При проведении пробы с двусторонним разобщением прикуса в области боковых групп зубов от 7 до 4 справа и слева располагают пластины толщиной 0,25—0,35 мм, например из плотного картона.
При проведении пробы с правосторонним разобщением прикуса в области боковых групп зубов от 7 до 4 справа располагают пластину толщиной 0,25—0,35 мм, например, из плотного картона.
При проведении пробы с левосторонним разобщением прикуса в области боковых групп зубов от 7 до 4 слева располагают пластину толщиной 0,25—0,35 мм, например, из плотного картона.
По данным стабилометрического исследования определяют три группы стоматологических пациентов, при этом к первой группе относят пациентов со значениями КФР, изменяющимися при проведении стоматологических проб относительно исходной пробы не более чем на 10%, и, или значениями площади эллипса, изменяющимися при проведении стоматологических проб относительно исходной пробы не более чем на 50% и считают, что у этих пациентов система равновесия находится в сохранном состоянии, отягощающий вклад стоматологической патологии минимален и стандартные методики лечения дают полный стойкий эффект, ко второй группе относят пациентов со значениями КФР, изменяющимися при проведении стоматологических проб относительно исходной пробы на 10—20% и, или значениями площади эллипса, изменяющимися при проведении стоматологических проб относительно исходной пробы на 50—100% и считают, что у пациентов этой группы состояние системы равновесия снижено ввиду их функционального состояния, а пациентам данной группы необходимо максимально индивидуализировать стоматологическое лечение для достижения положительного результата, к третьей группе относят пациентов со значениями КФР, изменяющимися при проведении стоматологических проб относительно исходной пробы более чем на 20% и, или значениями площади эллипса, изменяющимися при проведении стоматологических проб относительно исходной пробы более чем на 100% и считают, что у пациентов этой группы состояние системы равновесия резко снижено ввиду их функционального состояния, а пациентам данной группы необходимо не только максимально индивидуализировать стоматологическое лечение для достижения положительного результата, но и привлекать иных специалистов и дополнительные методы лечения, причем в ряде случаев достижение положительного эффекта лечения у таких больных невозможно вследствие тяжелого общесоматического состояния.
Всего производится 15 проб. Каждая проба занимает 20 секунд, в течение которых произвольно звучит от 14 до 24 звуковых сигналов для отвлечения внимания от обследования.
Типовое стабилометрическое исследование включает в себя следующие пробы:
Стандартные пробы:
1. Проба с открытыми глазами.
Обследуемый устанавливается на стабилометрическую платформу в удобном для него положении. Глаза открыты, обследуемый смотрит прямо перед собой. Проба отражает совокупность и координированность всех систем, определяющих функцию равновесия.
2. Проба с закрытыми глазами.
Положение обследуемого на платформе аналогично предыдущему. Глаза закрыты, обследуемый смотрит прямо перед собой. Данная проба позволяет оценить влияние зрительного анализатора на функцию равновесия.
3. Проба с поворотом глаз вправо.
Положение обследуемого на платформе аналогично предыдущему. Обследуемый поворачивает глазные яблоки вправо, не открывая глаз. Проба позволяет оценить влияние рецепторных полей мышц, приводящих и отводящих глазное яблоко.
4. Проба с поворотом глаз влево.
Положение обследуемого на платформе аналогично предыдущему. Обследуемый поворачивает глазные яблоки влево, не открывая глаз. Проба позволяет оценить влияние рецепторных полей мышц, приводящих и отводящих глазное яблоко.
5. Проба с поворотом головы вправо.
Положение обследуемого на платформе аналогично предыдущему. Обследуемый поворачивает голову вправо, глаза закрыты. Данная проба позволяет оценивать состояние мышц шеи, нарушение мышечного тонуса, микроциркуляцию шейной области, и влияние этих факторов на функцию равновесия.
6. Проба с поворотом головы влево.
Положение обследуемого на платформе аналогично предыдущему. Обследуемый поворачивает голову влево, глаза закрыты. Данная проба позволяет оценивать состояние мышц шеи, нарушение мышечного тонуса, микроциркуляцию шейной области, и влияние этих факторов на функцию равновесия.
7. Проба с поворотом туловища вправо,
Обследуемый, находящийся на стабилоплатформе, поворачивает вправо верхнюю часть туловища, не поворачивая при этом таз. Глаза закрыты. Проба характеризует состояние мышц спины, тазобедренных и коленных суставов, а также вклад импульсации с этих зон в общее состояние функции равновесия.
8. Проба с поворотом туловища влево.
Обследуемый, находящийся на стабилоплатформе, поворачивает влево верхнюю часть туловища, не поворачивая при этом таз. Глаза закрыты. Проба характеризует состояние мышц спины, тазобедренных и коленных суставов, а также вклад импульсации с этих зон в общее состояние функции равновесия.
В дополнение к вышеизложенным пробам добавлены стоматологические пробы, разработанные на большом количестве фактического материала, которые позволяют оценить влияние состояния зубочелюстной системы на функцию равновесия.
9. Проба с закрытыми глазами на мягком коврике (ИП).
Обследуемый устанавливается на стабилометрическую платформу в удобном для него положении, на мягком коврике, глаза закрыты. Данная проба является исходной для проведения следующих стоматологических проб и используется для сравнения со специальными стоматологическими пробами.
10. Проба в положении центральной окклюзии (ЦО).
Положение обследуемого на платформе аналогично предыдущему.
Зубные ряды сомкнуты со средним усилием до множественных фиссурно-бугорковых контактов. Данное положение в норме характеризуется отсутствием влияния или минимальным влиянием рецепторных полей зубочелюстного аппарата (прикусных и мышечно-суставных вкладов) в общее состояние системы равновесия.
11. Проба в положении передней окклюзии (ПО).
Положение обследуемого на платформе аналогично предыдущему. Необходимо сомкнуть зубные ряды до контакта верхних и нижних передних зубов («перекусывание нитки»). Проба показывает вклад в поддержание равновесия в основном суставного компонента зубочелюстного аппарата. Проба будет информативной при нарушении прикуса и патологической дистальной окклюзии.
12. Проба в положении с максимально широко открытым ртом (ОР).
Положение обследуемого на платформе аналогично предыдущему. Обследуемому необходимо открыть рот с максимальной амплитудой, до первых признаков дискомфорта.
Данная проба является выражением влияния мышечного компонента зубочелюстного аппарата на состояние функции равновесия. Проба будет информативной при различных поражениях суставного диска ВНЧС.
13. Проба с двусторонним разобщением прикуса (ДРП). Положение обследуемого на платформе аналогично предыдущему. При проведении пробы в области боковых групп зубов (от 7 до 4) обследуемого справа и слева располагаются специальные элементы стандартной толщины (0,3±0,05 мм), изготавливаемые из плотного картона. Обследуемому предлагается сомкнуть зубы до контакта с элементами, не прокусывая их. При проведении этой пробы оценивается степень вовлеченности рецепторных полей капсулы ВНЧС и прикусных взаимоотношений в функцию равновесия.
14. Проба с правосторонним разобщением прикуса (ПРП).
Положение обследуемого на платформе аналогично предыдущему. В области боковых групп зубов (от 7 до 4) обследуемого справа располагается специальный элемент стандартной толщины (0,3±0,05 мм), изготавливаемый из плотного картона. Обследуемому предлагается сомкнуть зубы до контакта с элементом, не прокусывая его. По данной пробе определяется влияние ВНЧС в функцию равновесия.
15. Проба с левосторонним разобщением прикуса (ЛРП).
Положение обследуемого на платформе аналогично предыдущему. В области боковых групп зубов (от 7 до 4) обследуемого слева располагается специальный элемент стандартной толщины (0,3±0,05 мм), изготавливаемый из плотного картона. Обследуемому предлагается сомкнуть зубы до контакта с элементом, не прокусывая его. По данной пробе определяется влияние ВНЧС в функцию равновесия.
По всем проведенным пробам составляют таблицы, наглядно показывающие состояние постуральной системы.
Стабилометрическое исследование рекомендуется проводить исходно и на этапах реабилитации:
1-й этап — исходное состояние ЗЧА.
2-й этап — начальный: исследование проводится в день сдачи протезов (у пациентов с полным отсутствием зубов), в день начала ношения каппы или накусочной пластинки у больных с дисфункцией ВНЧС и зубоальвеолярными деформациями.
3-й и 4-й этапы — отражают процесс и степень адаптированности ЗЧА к стоматологическому лечению: исследование проводится через 1 и 2 недели соответственно после начала ношения протезов, каппы или накусочной пластинки.
5-й этап — отдаленный результат стоматологического лечения — проводится через 3 месяца ношения протезов, каппы или накусочной пластинки, и соответствует срокам формирования нового стереотипа жевания.
На различных этапах стоматологического лечения регистрируется и анализируется изменение следующих показателей — качества функции равновесия (КФР) и площади эллипса статокинезиграммы.
При положительном исходе процесса стоматологического лечения происходит восстановление адекватных взаимосоотношений проприоцептивной системы, ВНЧС и опорно-двигательного аппарата.
При проведении пробы анализируется два критерия — площадь эллипса статокинезиграммы и показатель качества функции равновесия (КФР в рамках одной пробы и на этапах реабилитации.
1. Площадь эллипса статокинезиграммы — показатель, отображающий динамику перемещения центра тяжести человека относительно стабилографической платформы.
Площадь эллипса отражает возможность развития компенсаторных механизмов, обеспечивающих функцию равновесия. Степень влияния состояния зубочелюстного аппарата на функцию равновесия определяется изменением показателя площади эллипса статокинезиграммы относительно пробы No9 и стоматологических проб NoNo10—15.
2. Показатель качества функции равновесия является интегральным, отражающим общие свойства функции поддержания равновесия. КФР отражает динамику перестройки двигательных стереотипов.
Более наглядным из вышеназванных показателей является площадь эллипса статокинезиграммы, как наиболее лабильный и информативный показатель.
Показатель КФР, в большей степени являющийся врожденным свойством, является более стабильным. Однако при некоторых состояниях ОДА ведущим показателем (с более выраженной динамикой) может являться показатель КФР.
Стоматологические пробы отражают как состояние мышечно-суставного аппарата (центральная, передняя окклюзии, открытый рот), так и влияние прикусных взаимоотношений (двустороннее, правостороннее и левостороннее разобщение прикуса).
Информативными и специфическими являются изменения КФР и площади эллипса статокинезиграммы в шести стоматологических пробах, происходящие на этапах реабилитации. Изменение площади эллипса и КФР в какой-либо стоматологической пробе свидетельствует об изменениях в соответствующей зоне зубочелюстного аппарата.
Разработана шкала оценки изменений стабилометрических показателей стоматологических проб относительно пробы No9. По данным стабилометрического исследования определяют три группы стоматологических пациентов:
— Пациенты со значениями КФР, изменяющимися при проведении стоматологических проб относительно исходной пробы не более чем на 10%, и низкими значениями площади эллипса, изменяющимися при проведении стоматологических проб относительно исходной пробы не более чем на 50%. У этих пациентов система равновесия находится в сохранном состоянии, отягощающий вклад стоматологической патологии минимален и стандартные методики лечения дают полный стойкий эффект.
— Пациенты со сниженными значениями КФР, изменяющимися при проведении стоматологических проб относительно исходной пробы на 10—20%, и увеличенными значениями площади эллипса, изменяющимися при проведении стоматологических проб относительно исходной пробы на 50—100%. У пациентов этой группы состояние системы равновесия снижено; ввиду их функционального состояния больным данной группы необходимо максимально индивидуализировать стоматологическое лечение для достижения положительного результата.
— Пациенты с низкими значениями КФР, изменяющимися при проведении стоматологических проб относительно исходной пробы более чем на 20%, и высокими значениями площади эллипса, изменяющимися при проведении стоматологических проб относительно исходной пробы более чем на 100%. У пациентов этой группы состояние системы равновесия резко снижено. При специфических стоматологических пробах выявляется их значительный отягощающий вклад, и ввиду функционального состояния таким пациентам необходимо не только максимально индивидуализировать стоматологическое лечение для достижения положительного результата, но и привлекать иных специалистов и дополнительные методы лечения. В ряде случаев достижение положительного эффекта лечения у таких больных невозможно вследствие тяжелого общесоматического состояния.
При первичном обследовании определяют зону ЗЧА (функциональная система), нуждающуюся в коррекции.
Использование данной оценочной шкалы позволяет наглядно выявить изменения, происходящие в той или иной зоне ЗЧА при проведении стоматологических проб в процессе лечения.
При полноценно проведенном стоматологическом лечении и адекватных функциональных возможностях обследуемого показатель площади эллипса статокинезиграммы в пробе No1 (проба с открытыми глазами) на этапах лечения должен уменьшаться, КФР возрастать. Степень влияния стоматологических проб (проба в положении центральной окклюзии, в положении передней окклюзии, в положении с максимально широко открытым ртом, проба с двусторонним, право- и левосторонним разобщение прикуса) в функцию равновесия уменьшается. Однако на этапах привыкания к конструкциям и при формировании новых двигательных стереотипов (стереотипов жевания) тенденция может быть иной.
Больные, состояние которых (исходно и на этапах реабилитации) отличается от нормативного, требуют составления индивидуального плана лечения с учетом характера патологии (дисфункция ВНЧС, зубоальвеолярные деформации, снижения высоты прикуса, вызванные различными причинами, и тд), для получения максимально возможного эффекта лечения.
Лицам, имеющим тяжелое общесоматическое состояние, рекомендуется лечение у специалистов иных специальностей.
При корреляционном анализе результатов, полученных при компьютерной стабилометрии, и оценке состояния больного по другим методикам, имеется высокий коэффициент корреляции результатов. Например, эффективность полноты реабилитации дополнительно оценивали по степени восстановления функции жевания с помощью гранулометрического анализа по методу проф. А.Н.Ряховского (2003).
Отдаленный результат стоматологического лечения считается удовлетворительным при стабильности и устойчивости данных стабилометрического исследования в течение длительного времени после оказания ортопедического пособия.
3. Комплексная оценка результатов восстановления зубов
Комплексная оценка результата завершенного восстановления зубов определяется следующими составляющими:
— медицинская составляющая предполагает устранение патологического процесса в твердых тканях зуба и тканях, окружающих его. (Это в первую очередь касается кариозного процесса. Следует также учитывать и состояние тканей пародонта);
— анатомическая составляющая предполагает восстановление величины, формы, объема зуба, всех морфологических образований зубов и их морфометрических параметров;
— физиологическая составляющая предполагает восстановление жевательной функции, устранение затруднений при приеме пищи, восстановление речи;
— эстетическая составляющая предполагает устранение эстетических дефектов, восстановление цветовой гаммы, прозрачности, блеска и рельефа поверхности;
— биомеханическая составляющая предполагает минимальную усадку, сохранность формы и структуры поверхности, прочности сопоставимой с функциональными нагрузками на здоровый зуб;
— психологическая составляющая предполагает улучшение общего самочувствия пациента, состояния всего организма в целом, повышение самооценки, уверенности в себе, мнение окружающих;
— временная составляющая предполагает срок службы реставрационной конструкции, сопоставимый с долговечностью естественных твердых тканей зубов;
— экономическая составляющая предполагает невысокую стоимость изготовления реставрационной конструкции.
Положительная оценка результата восстановления зубов определяется гармонией всех составляющих, поэтому его достижение является очень сложным и продолжительный процессом.
В совокупности все составляющие восстановления твердых тканей зубов позволяют оценить качество жизни пациента. Оценка проводится с помощью русскоязычной версии стоматологического индекса качества жизни (Oral Health Impact Profile-OHIP-14-RU). Индекс представлен негативно сформулированными вопросами, которые касаются влияния стоматологического здоровья на возможность социализации, профессиональной реализации, полноценного приема пищи и др.
Варианты ответов варьируют от «очень часто» (4 балла) до «никогда» (0 баллов).
Индекс рассчитывается суммированием баллов.
Об ухудшении стоматологичеких критериев качества жизни свидетельствуют высокие значения индекса OHIP-14-PV.
Стоматологический индекс качества жизни рассчитывают перед началом восстановления зуба и через 1 мес после ее завершения.
4. Критерии оценки пломбы
1. Форма пломбы должна соответствовать анатомической форме зуба (бугры, скаты бугров, фиссуры, режущий край).
2. Контакт между апроксимальными поверхностями соседнего зуба и поверхностью реставрации должен быть точечным и находиться в области экватора зуба.
3. Края пломбы должны плотно прилегать к тканям зуба.
4. Пломба не должна нарушать окклюзионные контакты (при смыкании зубов пломба не вызывает дискоморта).
5. Цвет пломбы должен соответствовать цвету эмали зуба.
6. Поверхность пломбы должна быть отполирована т отшлифована.
5. Методы объективного определения цвета твердых тканей зуба, пломбировочного материала и пломб
5.1. Способ диагностики твердых тканей зуба и его отложений
При реализации этого способа облучают участок интактной зубной ткани излучением гелий-неонового лазера через многожильный двухканальный световод. Регистрируют спектр отраженного сигнала и определяют показатель флюоресценции в интактной области зуба (Jи). Далее аналогично определяют показатель флюоресценции (Jп) во всех патологически измененных участках. В случае если Jп/Jи> 1±0,2, диагностируют активный кариозный процесс и/или наличие над- или поддесневых зубных отложений. Обработку осуществляют до Jп/Jи=1±0,2, то есть пока не будет удален весь пораженный участок. Аналогично поступают при оценке эффективности очистки канала.
5.2. Способ оценки состояния пломб и эффективности пломбировки твердых тканей зуба
При реализации этого способа облучают центр пломбы излучением гелий-неонового лазера, регистрируют спектр отраженного сигнала и определяют показатель флюоресценции Jц в центре пломбы. Аналогично определяют показатель флюоресценции Jг на границе пломбы. Затем апплицируют раствор фотосенса и выдерживают в течение 2—3 минут с целью лучшего проникания в зазор между пломбой и зубом. Далее аналогично определяют показатель Jц1 флюоресценции в центре пломбы, после чего удаляют фотосенс раствором спирта до момента Jц1/Jц=1±0,3. То есть до момента пока с пломбировочной поверхности не удалится весь фотосенс. Затем аналогично определяют показатель флюоресценции Jг1 на границе пломбы и в случае, если Jг1/Jг=1±0,3, то есть в том случае, если в зазоре не осталось фотосенса, считают пломбирование качественным, иначе зуб перепломбируют.
5.3. Способ повышение точности и достоверности оценки цвета реставрации зубов
Способ оценки цвета реставрации зубов, включающий подачу света по световоду для ввода освещающего света на участок зуба и направление отраженного света по световоду для ввода отраженного света в анализатор спектра, колориметрическую обработку спектра отражения для определения цветности, сравнение цветности с заранее известными цветностями образцов и при их совпадении оценку цвета идентичным, отличающийся тем, что подачу света на непораженный участок зуба и сбор отраженного света осуществляют посредством фотометрического шара, по спектру отражения определяют координаты цветности, сравнивают их с известными координатами цветности образцов пломбировочного материала и, если разница в цвете не превышает 2—3 порога, то выбирают пломбировочный материал, а если цветовое различие больше указанного, то выбирают два пломбировочных материала, накладывают их друг на друга и добавляют третий для уменьшения цветового различия до указанного предела, проводят контрольное определение координат цветности пломбы и при их совпадении с координатами цветности непораженного участка зуба в не превышающей 2—3 порога, считают оценку цвета идентичной.
В технике известно устройство — анализатор спектра, состоящий из группы оптических волокон, входы которых являются оптическими входами анализатора, а выходы оптических волокон группы через цветоразделительную призму оптически связаны с входами фотоэлектронных преобразователей, аналого-цифрового преобразователя, выходы которого подключены соответственно к информационным входам персональной электронно-вычислительной машины, информационные входы которой являются информационными выходами анализатора, наличием коммутатора, информационные входы которого подключены соответственно к выходам фотоэлектронных преобразователей. Выход коммутатора соединен с входом аналого-цифрового преобразователя, а управляющий вход коммутатора подключен к управляющему выходу персональной электронно-вычислительной машины. Выходы оптических волокон группы расположены в одну линию относительно друг друга, образуя источник излучения, эквивалентный щелевому источнику излучения, а плоскость, проходящая через центры линейно расположенных оптических волокон, перпендикулярна плоскости призмы, в которой осуществляется цветовое разделение. Выходы оптических волокон группы установлены с возможностью изменения угла падения светового потока на цветоразделительную призму и с возможностью их линейного перемещения вдоль грани цветоразделительной призмы (Патент РФ 2164668, 2000.).
Недостатком данного устройства является то, что анализатор спектра никогда не использовался в стоматологии.
Техническим результатом изобретения является повышение точности и достоверности оценки цвета реставрации зубов.
Технический результат достигается тем, что подачу света на непораженный участок зуба и сбор отраженного света осуществляют посредством фотометрического шара. Отраженный свет направляют в анализатор спектра, где по спектру отражения определяют координаты цветности, сравнивают их с известными координатами цветности образцов пломбировочного материала и, если разница в цвете не превышает 2—3 порога, то выбирают пломбировочный материал, а если цветовое различие больше указанного, то выбирают два пломбировочных материала, накладывают их друг на друга и добавляют третий для уменьшения цветового различия до указанного предела, проводят контрольное определение координат цветности пломбы и при их совпадении с координатами цветности непораженного участка зуба не превышающей 2—3 порога считают оценку цвета идентичной. При этом способ предусматривает, что координаты цветности пломбы определяют путем подачи на нее света и сбора отраженного света посредством фотометрического шара и проведения колориметрической обработки ее спектра.
Способ оценки цвета реставрации зубов реализуется с помощью устройства блок-схема которого представлена на Фиг.1.
Устройство содержит фотометрический шар 2, соединенный световодами с осветительным блоком 1 и анализатором спектра 3, выход которого в свою очередь соединен с входом блока колориметрической обработки 4.
Устройство работает следующим образом. Свет из осветительного блока поступает в фотометрический шар и освещает исследуемую поверхность. Отраженный от поверхности свет по световоду направляется в аналиатор спектра, где измеряется на определенных длинах волн и преобразуется в электрический сигнал, который поступает в блок колориметрической обработки. Этот блок представляет собой электронно-вычислительную машину со специально разработанным алгоритмом обработки поступающих от анализатора спектра сигналов. Алгоритм предусматривает, что колориметриметрическая обработка осуществляется методом взвешенных ординат (Джадд Д., Вышецки Г., 1978). Он предусматривает измерение спектральных коэффициентов отражения через равные интервалы длин волн с анализатора спектра и вычисление по нему следующих интегралов:
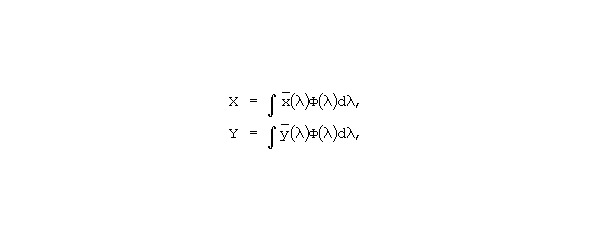
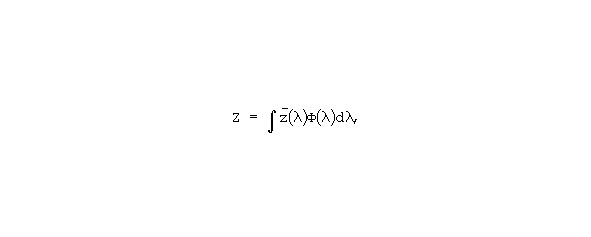
где:
x, y, z — функции удельных координат цвета стандартного колориметрического наблюдателя МКО 1931 г., Ф (λ) — спектральный коэффициент отражения исследуемой поверхности.
Координаты цветности определяются из соотношений:
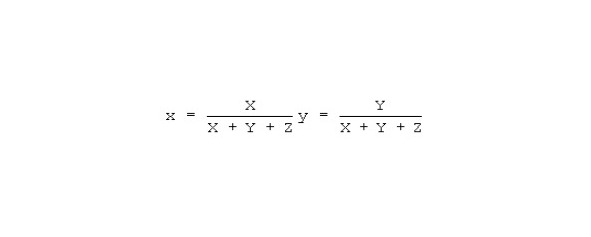
Это координаты цветов в колориметрической системе Международной комиссии по освещению (МКО) 1931 г.
Для оценки различия двух цветов в высшей метрике цвета применяется понятие минимального цветового порога — наименьшего изменения цветового ощущения, испытываемое наблюдателем. Специально для определения различия цветов разработана равноконтрастная система координат Luv МКО 1960 г. (Джадд Д., Вышецки Г., 1978). Поэтому в алгоритм электронно-вычислительной машины вложена операция пересчета координат х и y в координаты равноконтрастной системы u и v по следующим формулам:
В системе Luv расстояние между точками соответствует степени цветового различия между цветами, представленными этими точками, причем два цвета практически не различаются, если координаты отстоят друг от друга на 2—3 порога, различаются неуверенно, если отстают на 3—5 порогов, и уверенно различаются при интервале в 7—9 порогов и выше (Джадд Д., Вышецки Г., 1978).
Выбор цвета пломбировочного материала для реставрации зубов проводят следующим образом. Координаты цветности зуба получают путем измерения спектра отражения непосредственно в полости рта пациента. А координаты цветности пломбировочных материалов получают путем измерения спектров отражения специально изготовленных образцов. Имеющиеся цветовые шкалы пломбировочных материалов не обеспеченны координатами цветности. Поэтому для определения координат цветности пломбировочного материала изготавливают микрообразцы из имеющегося набора оттенков реставрационного материала. Пломбировочный материал (A1, A2, ОА2… и т.д.) накладывают на предварительно обработанную бондом и заполимеризованную белую пластиковую подложку, формируют размер микрообразца 2×2 мм, толщиной 2 мм, затем образец фотополимеризуют — эмалевые образцы 20 секунд, опаковые 40 сек, и подвергают финишной обработке. После этого получают спектр отражения микрообразцов тем же устройством, что и спектр отражения зуба. Полученные данные заносят в базу данных пломбировочных материалов.
Алгоритм выбора пломбировочного материала для персонального компьютера иллюстрируется Фиг.2, где представлена область цветовой плоскости с координатами цветности зуба (Объект) и с координатами цветности пломбировочных материалов (П.м. №1, П.м. №2, П.м. №3). Методом наименьших квадратов определяют материал, наиболее близкий по цветовому оттенку. Если разница в цвете не превышает 2—3 порога, то на этом операция выбора завершается. Если цветовое различие больше указанного, то выбирают два материала, накладывают их друг на друга и добавляют третий с целью уменьшения цветового различия до допустимого предела.
В условиях стоматологического кабинета для получения спектров отражения непосредственно в полости рта применяется входное устройство, которое выполнено в виде фотометрического шара (Гуревич М. М., 1983) малого диаметра с двумя световодами — один для ввода освещающего света 1, другой для ввода отраженного света в анализатор спектра 2. Необходимо отметить, что входное отверстие шара 3 диаметром 1,5 мм позволяет фотометрировать объекты площадью порядка 2 мм2.
Решение входного устройства в виде фотометрического шара позволяет:
— изолировать фотометрируемый участок от паразитной засветки;
— локально освещать фотометрируемый участок объекта измерения;
— получать фотометрические данные с поверхности микрообъектов (пломб)
— выполнить условия освещения объекта принятые для получения колориметрической информации (Джадд Д., Вышецки Г., 1978).
Кроме того, применение гибких световодов решает проблему сопряжения биологического объекта и анализатора спектра.
6. Метод клинической оценка качества пломбы (Д. М. Каральник, А. Н. Балашов, 1979)
Образцы запломбированных зубов сразу после изготовления промаркировывают и погружают в емкость с дистиллированной водой и затем помещают в термостат с температурой +37ºС, где они находятся до проведения испытаний. Испытания проводятся через 24, 72 и 168 часов после изготовления образцов. Для каждого испытания используются несколько образцов каждой из групп.
Каждый образец покрывают изолирующим лаком, оставляя открытой границу материал/зуб для изучения проникновения красителя между пломбировочным материалом и тканью зуба. Подготовленные образцы погружают в 2% раствор метиленового синего на 2 часа, после чего промывают проточной водой, подсушивают и распиливают сагиттально через центр пломбы алмазной фрезой не допуская перегрева. Оценку краевой проницаемости проводят под микроскопом при 20 кратном увеличении, используя следующую шкалу:

7. Модификация Флейшер Г. М. (2019) метода клинической оценка качества пломбы (Д. М. Каральник, А. Н. Балашов, 1979)
Модификация Флейшер Г. М. (2018) метода клинической оценка качества пломбы (Д. М. Каральник, А. Н. Балашов, 1979) заключается в использовании в качестве реагента кариес-детекторов а не краситель (2% раствор метиленового синего)

8. Состояния пломб по методу Д. М. Каральника и А. Н. Балашова (1979)
Состояния пломб по методу Д. М. Каральника и А. Н. Балашова (1979), каждый из которых имеет несколько стадий:
— анатомическая форма пломбы;
— краевое прилегание;
— соответствие цвета пломбы;
— изменение цвета по наружному краю пломбы;
— рецидивный кариес.
Критерии клинической оценки реставраций, используемые для оценки восстановленных зубов, основаны на визуальных осмотрах, вносящих определенный субъективизм в исследование. Этим можно объяснить значительное расхождение данных при оценке эффективности лечения даже одним материалом и способов, приводимых различными авторами.
В клинической практике существуют определенные критерии, с помощью которых врач может проверить качество выполненной им работы:
1. Отсутствие послеоперационной чувствительности;
2. Наличие равномерных контактов окклюзии на реставрации, на тканях восстановленного и рядом стоящего зуба;
3. Дебондинг — образование микрощели между композиционным материалом и эмалью зуба;
4. Соответствие цвета реставрации восстановленному зубу и соседним зубам (определяется в день реставрации и через 2—7 дней);
5. Наличие «сухого» блеска реставрации;
6. Отсутствие пор в пломбировочном материале;
7. Однородность реставрации при ее просвечивании фотополимеризационной лампой;
8. Соответствие реставрации анатомии восстанавливаемого зуба и зубного ряда.
Краевое прилегание пломбы. Определяют путем скольжения острого зонда поперек края пломбы. По задержке зонда и проникновению его на соответствующую глубину оценивают (различают) четыре стадии.
А — видимой щели нет, пломба плотно прилегает к тканям зуба по всей периферии. К омбинированны е зубн ы е пломбы
Б — имеется видимая щель, зонд при движении задерживается, однако дентин зуба и прокладка не обнажены.
В — зонд проникает в щель на такую глубину, что достигает дентина или прокладки.
Г — отмечаются: отлом части пломбы, включая нарушение контактного пункта; ее подвижность; частичное или полное выпадение.
Рецидивный кариес. Клинически диагностируют с помощью стоматологического зеркала (визуально) и зонда (инструментально). Зонд задерживается при движении по краю пломбы; чтобы извлечь зонд, необходимо приложить усилие. При этом в области щели выявляются размягчение твердых тканей зуба и меловидная окраска края (деминерилизация). По критерию рецидивного кариеса различают две стадии.
А — отсутствие рецидивного кариеса между внутренней стенкой полости и пломбой.
Б — наличие рецидивного кариеса на границе с пломбой.
Анатомическая форма пломбы. Оценивается визуально.
Выделяют три стадии нарушения анатомической формы пломбы.
А — первоначальная анатомическая форма пломбы сохранена.
Б — имеется убыль пломбы, но без обнажения дентина или прокладки.
В — отмечается существенная убыль материала с обнажением дентина или прокладки.
Изменение цвета между пломбой и стенкой зуба. Рассматривают по определенным критериям при визуальном осмотре.
А — отсутствие изм енения по всему краю между пломбой и стенкой полости.
Б — небольшое изменение цвета между пломбой и краем полости.
В — значительное изменение цвета между пломбой и краем полости, что косвенно свидетельствует о прогрессировании патологического процесса в направлении пульпы.
Соответствие цвета пломбы тканям зуба. Исследуют в основном на фронтальных зубах. Обследование проводят визуально на расстоянии 0,5 м от пациента. Различают три стадии состояния цвета пломбы.
А — пломба не отличается от окружающих тканей зуба ни по цвету, ни по прозрачности.
Б — имеется несоответствие в цвете или прозрачности, но в пределах их обычной вариабельности.
В — наблюдается несоответствие в цвете или прозрачности пломбы либо твердых тканей зуба за ее пределами.
Систему «зуб-пломба» оценивают, используя приведенные выше критерии. Пломба считается удовлетворительной втом случае, если по всем критериям ее обозначают буквой А. Если по одному из критериев пломбу обозначают другой буквой, то ее относят к неудовлетворительным.
Данные клинические системы оценки используются и при протезировании вкладками.
Следует отметить, что эти критерии клинической оценки пломб, используемые для оценки восстановленных зубов, основаны на визуальных осмотрах, вносящих в исследование определенный субъективизм. Вероятно, этим объясняется значительное расхождение данных, приводимых различными авторами, при оценке способов лечения и его эффективности (даже одним материалом).
9. Оценка качества пломб и коронок по методу Красногирь
При оценке пломб использовали следующие критерии качества: правильная качественное анатомическая состояние форма, гладкая контактного пункта, поверхность качественное пломбы, краевое прилегание пломбы, отсутствие краевого окрашивания, полное соответствие цвету, отсутствие рецидива под пломбой.
Качество коронок оценивали по следующим критериям: правильная анатомическая форма, качество межзубных промежутков, плотный охват шейки зуба, отсутствия признаков воспаления в десне, отсутствие рецессии десны, патологических десневых карманов, отсутствие сколов коронок.
Каждый критерий оценивали по 4-х бальной системе:

10. Критерии оценки качества восстановления твердых тканей зубов
При оценке конструкции (реставрации) в первую очередь стараются оценить ее целесообразность, а уже затем качество. Оценку качества реставрационной конструкции осуществляют непосредственно после ее завершения, в ближайшие (2—7 дней) и отдаленные (1, 6, 12, 18 и 24 мес.) сроки.
10.1. Оценка качества восстановления твердых тканей зубов непосредственно после лечения
Оценка качества восстановления твердых тканей зубов непосредственно после лечения проводится по следующим критериям:
Общий вид и пропорции реставрации оценивают визуально и во внутриоральном зеркале. Проводят измерение одонтометром (штангенциркулем). Реставрация должна соответствовать размерам, пропорциям, форме и другим морфометрическим параметрам.
На расстоянии вытянутой руки (например, при разговоре) реставрация не должна отличаться от окружающих твердых тканей зуба.
Соответствие формы реставрации анатомической форме восстанавливаемого зуба оценивают визуально, внимательно обследуя бугры, скаты бугров, фиссуры, режущий край и другие морфологические образования, определяют соответствие анатомической форме интактного симметричного зуба.
Состояние контура коронки зуба оценивают визуально, выделяя прямоугольный, треугольный, овальный, квадратный контуры.
Качество краевого прилегания материала к твердым тканям проверяют по плавности перехода на границе «твердые ткани-материал», по отсутствию белых линий и постоперативной чувствительности.
Качество краевого прилегания оценивают тактильно при движении острого зонда поперек границы реставрационного материала с тканями зуба. Зонд должен свободно без задержек скользить по всей поверхности реставрации, включая линии перехода «материал-эмаль» и «материал-цемент». Отсутствие тактильно определяемой границы между реставрационным материалом и твердыми тканями зуба является критерием качественной реставрации.
Отсутствие или наличие белых линий по краю реставрации оценивают визуально: белые линии по краю реставрации свидетельствуют о нарушении краевого прилегания реставрационного материала.
Отсутствие прокрашивания границы материала с твердыми тканями зуба растворами красителей (водный раствор Люголя, разведенный в воде в соотношении 1:10) свидетельствует о хорошем краевом прилегании реставрации. Прокрашенный ободок по периметру материала свидетельствует о нарушении его краевого прилегания.
Наличие постоперативной чувствительности является следствием нарушения краевого прилегания материала из-за его отрыва от поверхности дентина. Пациенты, имеющие постоперативную чувствительность, нуждаются в динамичном наблюдении, если боли не прекращаются в течение 7—10 дней, реставрацию следует удалить и провести лечение заново.
В сомнительных случаях делают рентгеновский снимок, на котором наблюдают плавность перехода реставрации на поверхность зуба.
С помощью приборов («ЭОМ-3» и «Стил») можно провести оценку электропроводимости на границе «материал-твердые ткани зуба», которая позволит судить о состоянии краевого прилегания материала.
Принцип действия приборов основан на измерении тока, протекающего через твердые ткани зуба под действием низковольтного источника постоянного тока.
Контроль степени электропроводимости проводится с помощью индикатора прибора с диапазонами показаний 0—10 и 0—100 мкА. Электрометрический метод позволяет измерить величину тока, проходящего через пограничную зону «реставрация — зуб», и определить ее в виде цифровых данных, регистрируемых прибором. Величина электропроводности на границе «реставрация — твердые ткани зуба» при качественном краевом прилегании реставрации в среднем составляет 0,25—0,3 мкА.
Состояние окклюзионных контактов на реставрации оценивают с помощью артикулярной бумаги по отпечаткам, проверяя их равномерность на реставрации, на тканях восстановленного зуба и на рядом стоящих зубах в состоянии центральной, передней и боковых окклюзиях. Окклюзионные контакты должны обязательно присутствовать на краевых гребнях, опорных буграх, в центре фиссур, быть одинаковыми по интенсивности отпечатка. Должен быть обеспечен множественный точечный контакт в центральной окклюзии и соответствие переднего и боковых окклюзионных путей.
Качество восстановления контактных пунктов определяют визуально по уровню расположения контактной точки и конфигурации проксимальных поверхностей. Нормальный контактный пункт должен находиться на границе окклюзионной и средней третей коронки зуба. Уровень дистального контактного пункта должен быть выше, чем медиальный. Форма медиальной поверхности должна быть более стремительной, а дистальной — более выпуклой.
В придесневой области между зубами должен быть треугольный промежуток, заполненный десневым сосочком; воспалительные явления в десневом сосочке должны отсутствовать.
Плотность контакта между зубами и качество обработки контактной поверхности определяют при помощи лавсановой полос-ки или интердентального флосса. Флосс должен с определенным усилием, но без задержек, скользить по контактной поверхности и выводиться из межзубного промежутка с характерным щелчком (симптом щелчка); при движении в межзубном промежутке он не должен застревать, рваться и расслаиваться в поддесневой области; визуально оценивают выраженность маргинального гребня и его скатов.
Соответствие рельефа поверхности реставрации рельефу поверхности зуба оценивают визуально с помощью средств оптического увеличения, сравнивая его с естественными зубами, определяют выраженность перикиматий и других элементов микрорельефа.
Цветовое соответствие реставрации цвету твердым тканям зуба оценивают визуально с расстояния 0,5 м от пациента, используя различные источники света: естественное освещение, искусственное освещение (общее и местное), мягкое ультрафиолетовое излучение в затемненном помещении. При обследовании должна наблюдаться плавность перехода цвета с реставрации на ткани зуба в соответствии с ее прозрачностью и опаковостью твердым тканям зуба.
Реставрацию сравнивают с естественными зубами при разных вариантах освещения по шейке, центру, режущему краю и проксимальным поверхностям. На реставрации должны наблюдаться визуально определяемые изменения цветового тона коронки зуба, соответствующие хроматической карте интактного симметричного зуба, а при его отсутствии — с рядом стоящим зубом этой группы. Должна наблюдаться цветовая идентичность реставрации естественным зубам или их фрагментам, для центральных зубов — выраженный эффект «хамелеона». В восстановленных зубах должна отсутствовать оптическая граница между естественной и искусственной эмалью.
Прозрачность реставрации оценивают визуально путем сравнения режущего края, проксимальных поверхностей, центра и шейки зуба в проходящем и отраженном свете в различных направлениях или при просвечивании полимеризационной лампой: эмаль прозрачна на всех участках коронки зуба; выраженная прозрачность проксимальных поверхностей; прозрачный только режущий край; прозрачный режущий край и проксимальные поверхности. Прозрачность реставрации должна быть идентична естественным зубам или их фрагментам.
Гомогенность структуры реставрации оценивают визуально, просвечивая светом фотополимеризующей лампы, по ее однородности, отсутствию поверхностных и подповерхностных пор в материале. Отсутствие в материале, из которого изготовлена реставрация, различных дефектов является важным условием ее цветостойкости, прочности, долговечности. Должны быть воспроизведены все оптические феномены — мамелоны, зоны прозрачности, в области режущего края, эффект «Гало», создана имитация трещин и прокрашенных фиссур.
Качество полирования реставрации оценивают визуально по наличию у нее сухого блеска по всей поверхности, сравнивая с естественными зубами в высушенном состоянии. Должна наблюдаться идентичность блеска реставрации естественным зубам или их фрагментам.
Естественность исполнения реставрации оценивают визуально путем сравнения с естественными зубами в проходящем и отраженном свете различных направлений. Оценивают по интактному симметричному зубу, а при его отсутствии — с рядом стоящим зубом этой группы. Должно наблюдаться повторение анатомических и других индивидуальных особенностей зубов, их внутренней структуры и рельефа поверхности — пятна при гипоплазии, флюорозе и др.
Соответствие реставрации общей гармонии лица (улыбки) определяют визуально по соответствию реставрации основным пропорциям зубного ряда и лица.
Состояние стоматологического здоровья пациента оценивают визуально по состоянию десневого края, слизистой оболочки полости рта и окружающих реставрацию твердых тканей зуба и близлежащих зубов. Должна быть сохранена целостность реставрированного зуба без линий оптического разделения и неадекватных повреждений. Этот показатель зависит от соблюдения алгоритма выполнения технологических и клинических этапов реставрации зубов, соблюдения режима работы, соответствия инструкции производителя реставрационного материала.
Состояние десны оценивают визуально путем выявления воспаленных участков слизистой оболочки в области реставрации, а также путем окрашивания сомнительных участков йод-йодидокалиевым раствором. Состояние поддесневых участков реставрации и состояние десневого желобка проверяют с помощью острого зонда.
Удовлетворенность пациента результатами реставрации зуба является одним из главных критериев оценки результата лечения. Пациент имеет свое собственное мнение о том, как должны выглядеть его зубы после их восстановления, и только он один определяет достигнут или нет удовлетворяющий его результат.
Для оценки пациентом качества реставрации используют метод самооценки при помощи специального опросника. Оценку качества конструкции осуществляют в разных условиях освещенности, в которых пациенту приходится пребывать время от времени.
M. Soibeiman (2005) предложил систему оценки пациентом качества стоматологического лечения:
— неудовлетворительное качество — результат лечения не соответствует ожиданиям пациента;
— хорошее качество — результат лечения соответствует ожиданиям пациента;
— качество «восторга» — результат лечения значительно превышает ожидания пациента и вызывает чувство морального удовлетворения и профессиональной гордости у врача-стоматолога.
10.2. Оценка качества восстановления твердых тканей зубов в ближайшие сроки (2—7 дней)
Оценка качества восстановления твердых тканей зубов в ближайшие сроки (2—7 дней) проводится по следующим критериям:
— соответствие реставрации анатомической форме восстанавливаемого зуба;
— соответствие цвета реставрации цвету твердым тканям восстанавливаемого зуба.
11. Оценка качества восстановления твердых тканей зубов в отдаленные сроки (1, 6, 12, 18 и 24 мес.) по Рюге Г. (1998)
Оценка качества восстановления твердых тканей зубов в отдаленные сроки (1, 6, 12, 18 и 24 мес) проводится с помощью международной системы USPHS в соответствии с клиническими критериями (Ruge G., 1998).
Применение этих критериев способствует повышению эффективности изготовления реставрационных конструкций, максимально приближенных к естественным зубным тканям пациентов, снижению процента осложнений, связанных с неудовлетворительным состоянием реставрации.
Согласно рекомендациям международной ассоциации дантистов (FDI), оценка качества реставрации проводится по следующим критериям:
— — качество краевой адаптации материала;
— — наличие вторичного кариеса;
— — соответствие реставрации анатомической форме восстанавливаемого зуба;
— — соответствие цвета реставрации твердым тканям восстанавливаемого зуба;
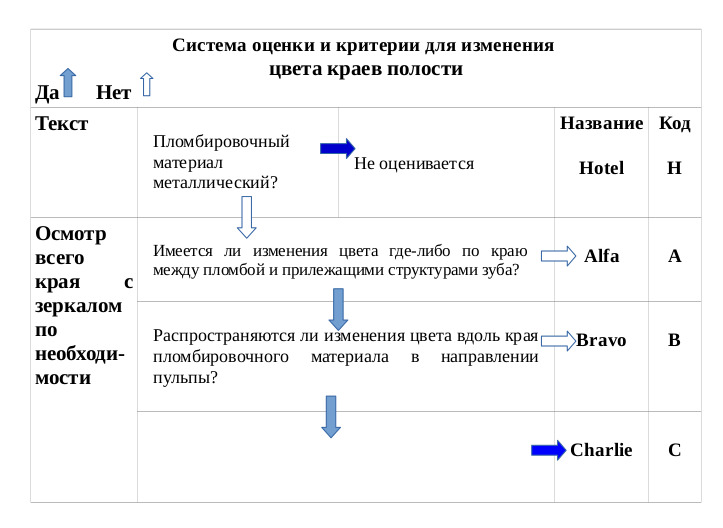
— — изменение цвета краев полости;
— — наличие шероховатости на поверхности реставрации;
— — сохранность контактного пункта.
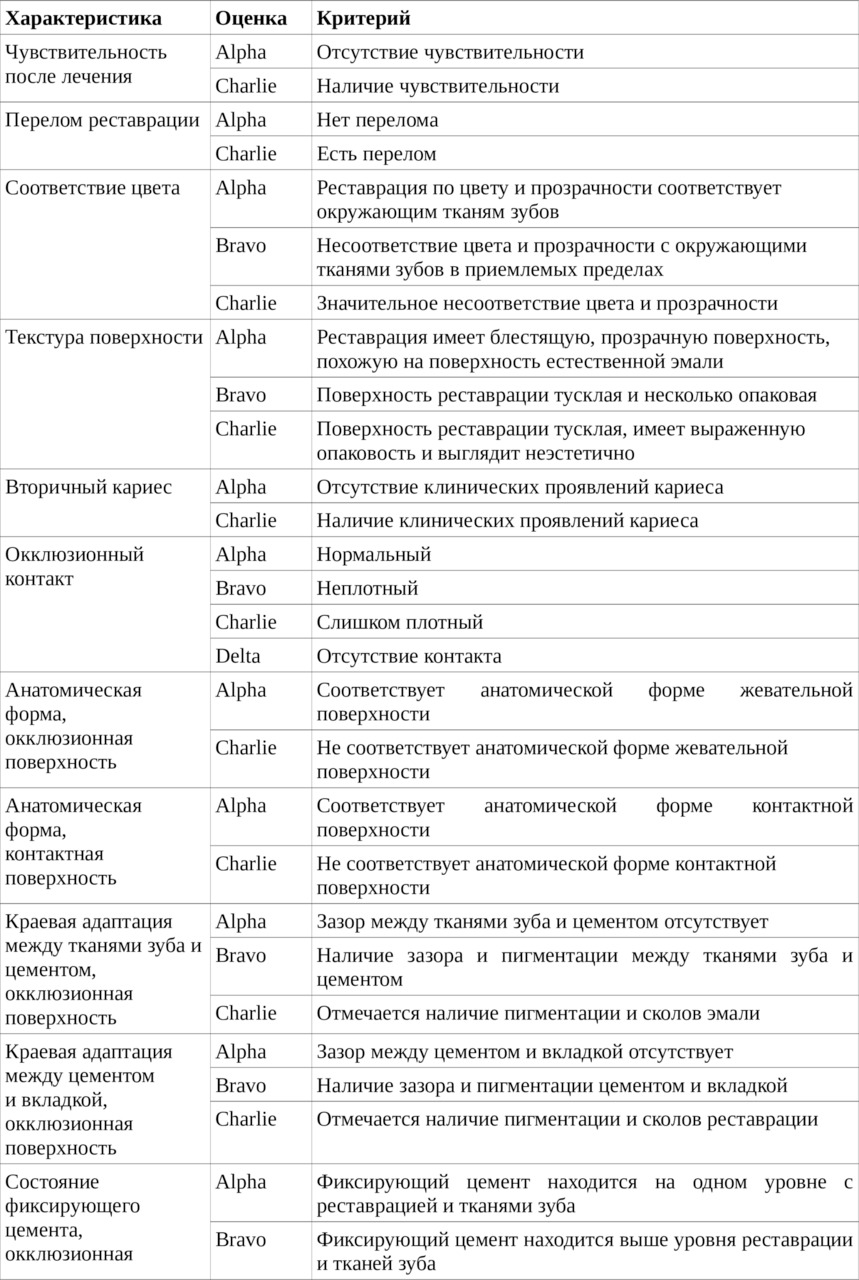
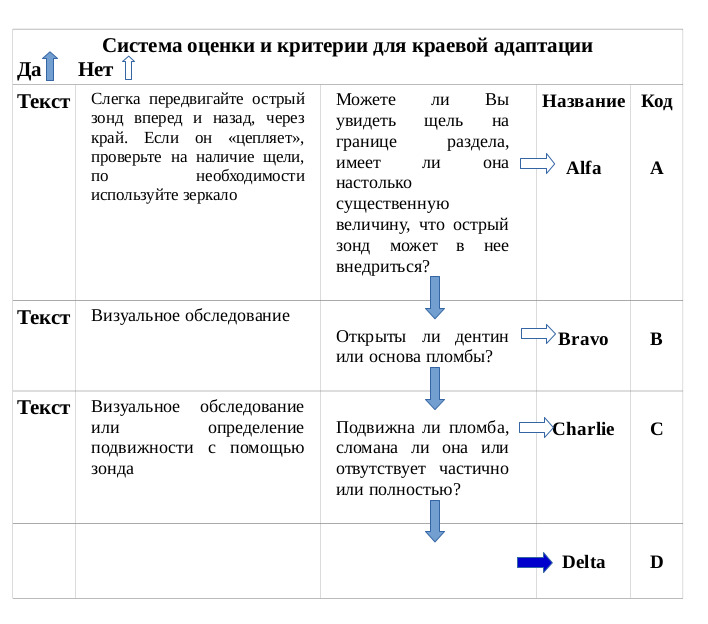
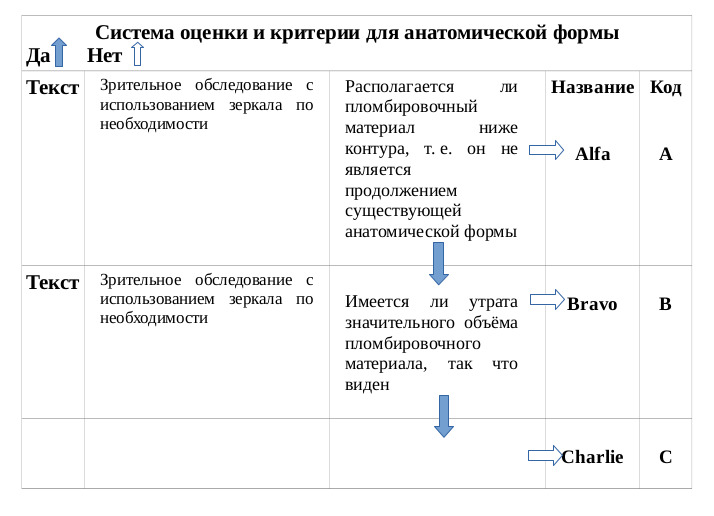
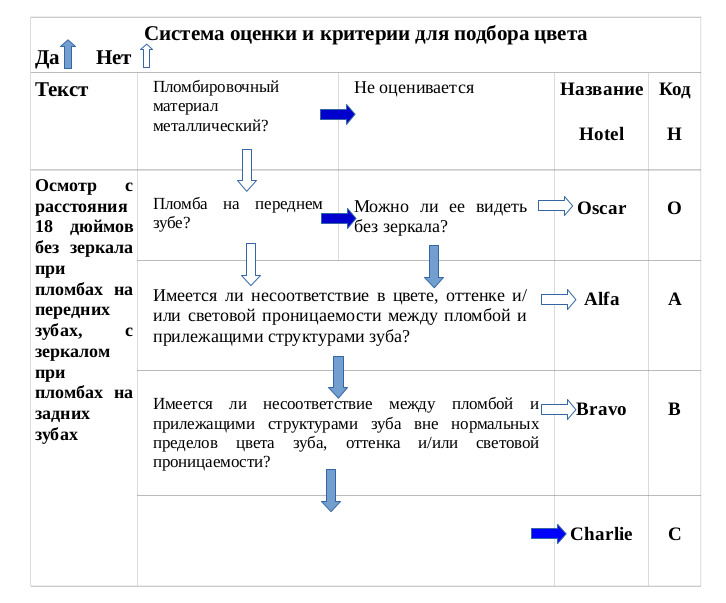
Критерии оценки качества реставрации определяются кодами: Alfa (A), Bravo (B), Charlie (C), Delta (D), Oscar (O), Hotel (H), имеющих определенные градации.
При клинической оценке качества реставрации необходимо уточнить, является ли реставрация удовлетворительной (категории Alfa, Bravo) или неприемлемой (категории Charlie, Delta).
Категории Alfa и Bravo используются для обозначения реставраций, которые являются клинически удовлетворительными. Отличают Alfa от Bravo по степени, разделяющей реставрацию с прекрасной или идеальной краевой адаптацией и имеющей нечеткий зазор или углубление, не распространяющееся до эмалево-дентинового соединения. Так, у реставрации категории Bravo следует устранить имеющиеся незначительные недостатки и провести их коррекцию. Замены таких реставраций не требуется. Со временем возможно потребуется повторное лечение. Поэтому эти реставрации следует обследовать при последующих повторных визитах через полгода, год или полтора года. Оценка Oscar, отражающая цветовую адаптацию, соответствует категории «непревзойденно» и т. д.
Категории Charlie и Delta обозначают неприемлемые реставрации, которые должны быть заменены. У таких реставраций могут наблюдаться незначительные дефекты в виде пигментации на границе реставрация-зуб, отсутствие гладкого скольжения при зондирование границы реставрация-зуб, незначительное обнажение дентина или базовой прокладки на границе реставрация-зуб. Реставрацию, оцененную как Charlie, следует заменить исходя из профилактических соображений. Если ее не заменить, будет происходить дальнейшее разрушение тканей зуба, и зазор постепенно распространится до дентина или основы. Реставрация с оценкой Delta нуждается в переделывании или немедленной замене потому, что вокруг нее наблюдается значительное разрушение твердых тканей зуба или окружающих ее тканей. Обе эти ситуации означают неприемлемое состояние, которое требует перелечивания с разной степенью экстренности. Различие между удовлетворительными оценками Alfa и Bravo и неприемлемыми оценками Charlie и Delta являются различием по сути.
Решение заменить реставрацию из-за большой вероятности ее возможного разрушения или при уже совершившемся разрушении является клинически важным, существенно отличающемся от решения сохранить реставрацию.
Оценивалась краевая адаптация пломб, изменение цвета краев полости и наличие вторичного кариеса. Краевую адаптацию определяли с помощью зонда и зеркала. Визуально при помощи светополимеризационной лампы определяли изменение краев полости. «Вторичный кариес» диагностировали при обнаружении криозного поражения тканей зуба рядом с пломбой.
Качество реставрации определяется системой кодов, которые отражают все нюансы ее состояния: Romeo (R), Sierra (S),Tango (T), Victor (V). Кодовые слова для букв R, S, T, V взяты из международного фонетического алфаVITA, одобренного Женевской конференцией.
Для объективизации клинической оценки качества реставрации каждому оценочному показателю присвоены определенные значения в баллах (Белоклицкая и др., 2008).
11.1. Критерии оценки качества реставрации

При оценке краевого прилегания категории Alfa и Bravo используются для обозначения клинически удовлетворительных пломб. Различие между этими двумя понятиями аналогично различию между пломбой с хорошей краевой адаптацией и пломбой, имеющей неглубокую щель, которая не распространяется до дентина или прокладки. Категории Charlie и Delta используются для обозначения клинически неудовлетворительных и неприемлемых пломб, которые должны быть заменены: в случае Charlie — с профилактической целью (т.к. щель распространяется до прокладки или дентина), а в случае Delta — из-за подвижной, сколотой или выпавшей пломбы, которая не может защитить зуб от дальнейшего разрушения.
Одними из наиболее широко используемых являются критерии United States Public Health Service (USPHS (таблица 1—5)).
К сожалению, визуальный метод и критерии USPHS позволяют зарегистрировать наличие уже далеко зашедшего патологического процесса, т.к. средняя толщина обычного стоматологического зонда в несколько раз превышает ширину возможной микрощели на границе пломба-зуб.
11.2. Система оценки качества реставрационных конструкций (реставраций) — для пломбирования
Таблица 1
Система оценки качества реставрационных конструкций (реставраций) — для пломбирования

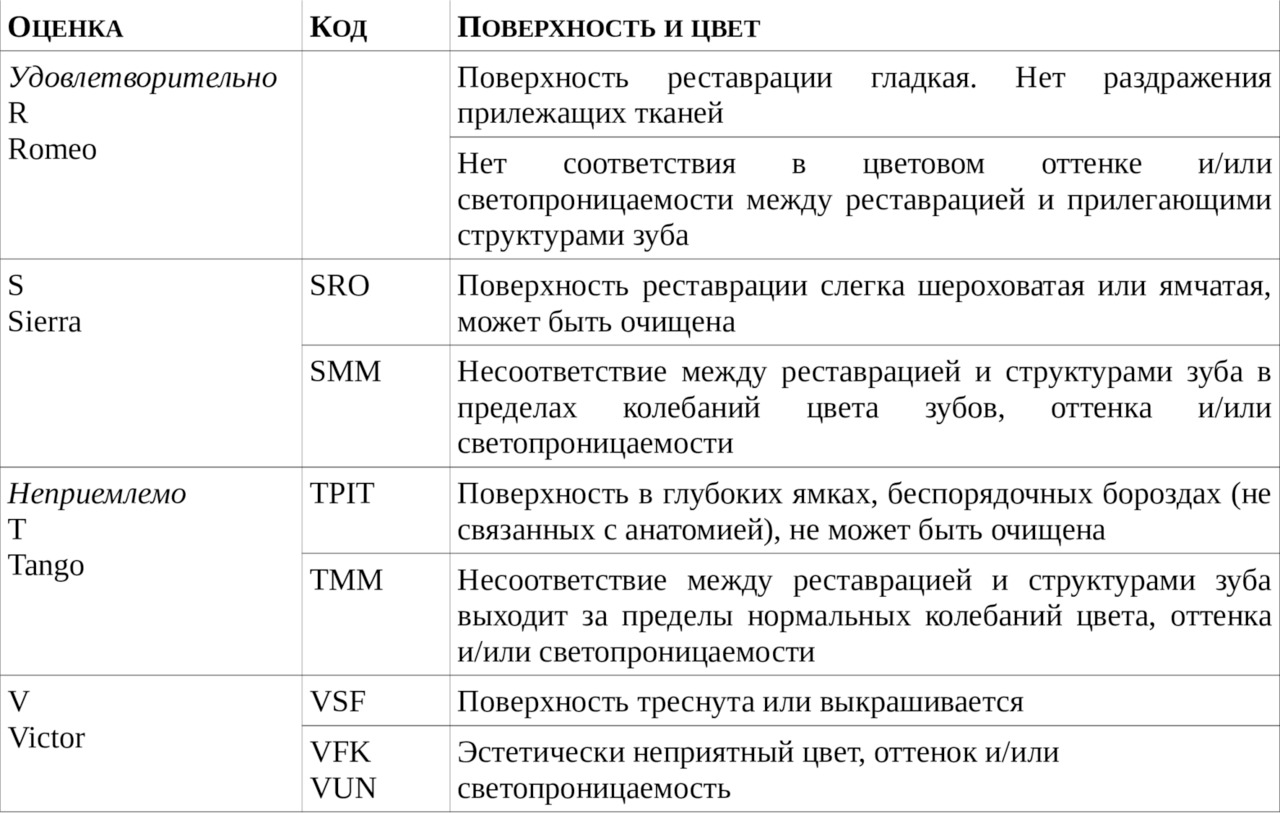
11.3. Критерии для оценки качества поверхности и цвета реставрации
Таблица 2
Критерии для оценки качества поверхности и цвета реставрации
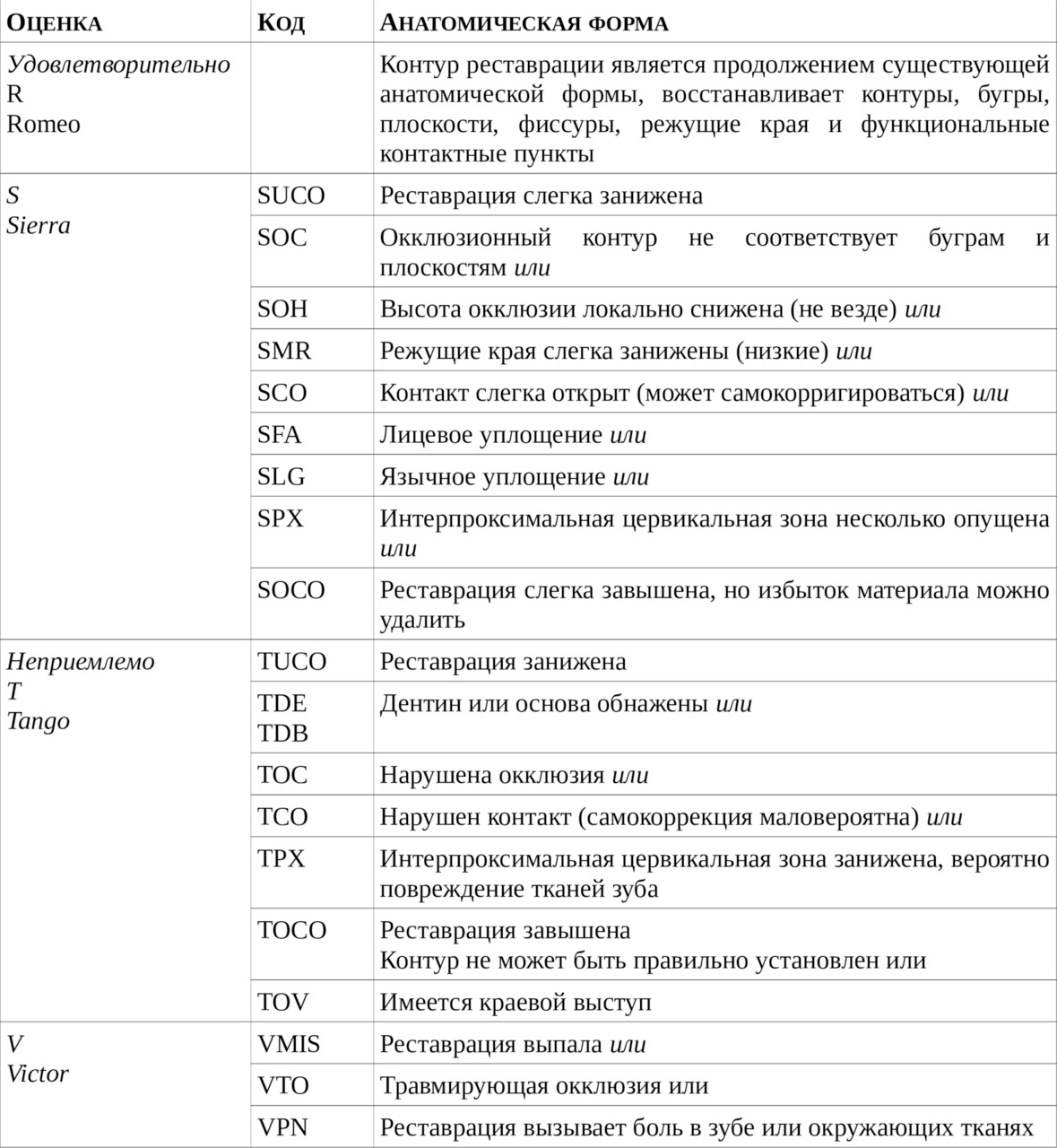
11.4. Критерии для оценки качества анатомической формы реставрации
Таблица 3
Критерии для оценки качества анатомической формы реставрации
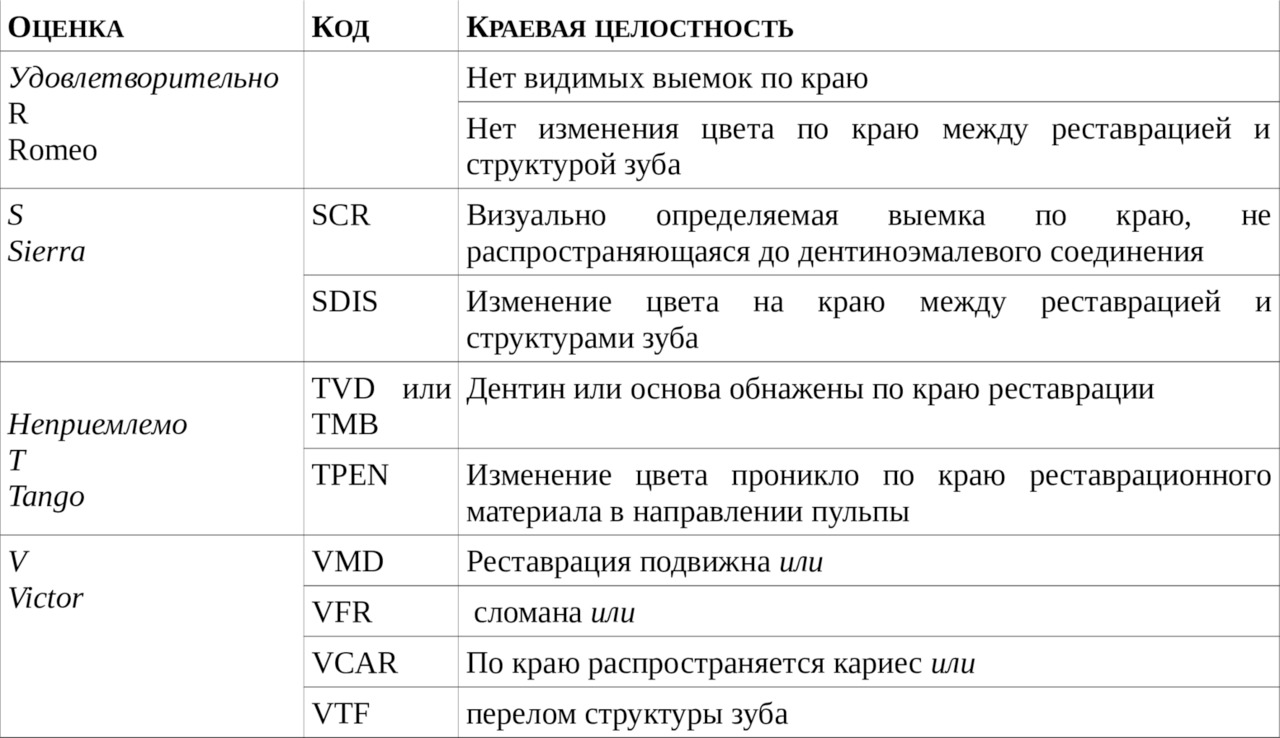
11.5. Критерии для оценки качества краевой целостности реставрации
Таблица 4
Критерии для оценки качества краевой целостности реставрации
11.6. Оценка результатов исследования в соответствии с критериями USPHS
Таблица 5
Оценка результатов исследования в соответствии с критериями USPHS

Критерии Ryge широко применяются в научной стоматологической литературе для оценки пломб и восстановительных вкладок, кроме того их можно использовать для создания собственных клинических стандартов стоматологического лечения.

Для металлических пломб и восстановительных вкладок из золота не оценивается подбор цвета и изменение цвета краев полости. Также не оцениваются пломбы, которые не видны без внутриротового зеркала. Для этих ситуаций введены отдельные коды.
12. Критерии оценки художественной реставрации (Бутова В. Г. И др., 2005)
1. Форма художественной реставрации должна соответствовать анатомической форме зуба (бугры, скаты бугров, фиссуры, режущий край).
2. Контакт между апроксимальными поверхностями соседнего зуба и поверхностью реставрации должен быть точечным и находиться в области экватора зуба.
3. Реставрация не должна нарушать окклюзионные контакты (при смыкании зубов пломба не вызывает дискоморта).
4. Воспроизведение мамелон и зон прозрачности, имтации трещин, прокрашивание фиссур; для центральных зубов — эффект «хамелеона».
5. Соблюдение постепенного цветового перехода — шейки зуба, тело коронки зуба, край коронки зуба; центр коронки зуба, боковые поверхности.
6. Граница края художественной реставрации и тканей зуба не должна просматриваться.
7. Поверхность реставрации должна быть отшлифована и отполирована.
13. Критерии оценки эстетической реставрации (Министерство Республики Беларусь, 2007)
В 2007 году Министерство Республики Беларусь утвердило критерии оценки эстетической реставрации, включающее в себя 13 пунктов:
1. геометрическую форму зуба;
2. размеры зуба;
3. признак угла коронки;
4. признак кривизны коронки;
5. признак отклонения корня;
6. десневой контур;
7. режущий край;
8. рельеф вестибулярной поверхности;
9. тип прозрачности зуба;
10. оценка цвета зуба по шкале VITA:
11. степень блеска эмали (наличие перекиматий);
12. наличие индивидуальных особенностей зуба (пятна при гипоплазии, флюороз и др.);
13. оценка качества изготовленной конструкции по ЭИК (эстетический индекс качества).
14. Критерии качества реставрации (А. В. Салова, В. М. Рехачев, 2007)
В 2007 году А. В. Салова, В. М. Рехачев предложили критерии качества реставрации, такие как:
1. Отсутствие послеоперационной чувствительности
Послеоперативная чувствительность проверяется через несколько часов после лечения и на следующий день.
2. Наличие равномерных окклюзионных контактов на реставрации, на тканях восстановленного и рядом стоящего зуба
Окклюзионные контакты проверяются с помощью артикуляционной бумаги, они должны быть равномерными на реставрации, на тканях восстановленного зуба, на рядом стоящих и симметричных зубах. Точки окклю зии должны обязательно присутствовать на краевых гребнях, опорны х буграх, в центре фиссур, быть одинаковыми по интенсивности.
3. Отсутствие белой линии по краю реставрации
«Белая линия» по краю реставрации может быть вызвана следующими причинами:
— препарирование скоса на эмали грубодисперсным алмазным бором;
— погрешности при внесении адгезивной системы. Адгезив после нанесения на эмаль необходимо хорош о распределить воздухом, пока не пройдут «волны» и не образуется тонкая пленка;
— проблема «белой линии» может быть связана и с сильной струей воздуха, которая «переистончает» слой адгезива;
— образованием микрощели между композиционным материалом и эмалью зуба. Ее появление связано с плохой адаптацией последнего слоя композита к эмали зуба. В процессе шлифования и полирования щель заполняется композитными опилками и приобретает белый цвет. Для предотвращения этого осложнения последнее движение инструментом по материалу при моделировании реставрации на стыке композита и эмали зуба должно быть сглаживающим. Часто «белая» линия возникает в местах, труднодоступных для пломбирования, например, в области боковых граней (когда установлена матричная система), что подтверждает причины ее возникновения.
4. Соответствие цвета реставрации восстановленному зубу (определяется через 2—3 дня)
Выполнение этого условия несложно при работе с композиционны ми материалами, имеющими большую шкалу цветовых оттенков. До начала оперативной обработки полости необходимо определить цвет твердых тканей и будущей реставрации (оттенки щечных и небных бугров на молярах, медиальные и дистальные грани на фронтальных
зубах могут отличаться по цвету). Перед началом препарирования рекомендуется использование «методики горошин».
5. Наличие «сухого» блеска реставрации (определяется сразу)
Реставрация после обработки струей воздуха должна блестеть. «Сухой» блеск отсутствует при пломбировании стеклоиономерным и цементами химического отверждения и композиционным и материалами химического отверждения. При работе со светоотверждаемыми материалами «сухой» блеск гарантируют качество шлифования и полирования. Быстрее полируются и более вы раж енны й блеск имеют микрофилированные композиционные материалы, немного меньший — микрогибридные композиты. Нанокомпозиты обладают хорошей полируемостью и характеризуются стойкой блестящей поверхностью (1 -2 года). У микрогибридов с течением времени блеск уменьшается, поэтому 1 раз в год пациент приглашается на подшлифовывание реставрации.
6. Отсутствие пор в пломбировочном материале
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.